机器人手术与传统腹腔镜手术治疗子宫内膜癌效果的Meta分析
2018-10-15陈勇王夙斐
陈勇,王夙斐
(长江大学医学院, 湖北 荆州 434000)
易村犍
(长江大学临床医学院 荆州市第一人民医院妇产科, 湖北 荆州 434000)
子宫内膜癌是女性生殖道一种常见的恶性肿瘤[1],占女性生殖道恶性肿瘤的20% ~ 30%。目前该病在美国已位居妇科恶性肿瘤的首位[2]。子宫内膜癌好发于老年女性,平均发病年龄为62岁。其中有67%的患者肿瘤局限于子宫中肿瘤原发部位,其五年生存率为95.3%;有9%的肿瘤发生远处转移,其五年生存率为16.2%[3]。采取手术切除的方式是治疗子宫内膜癌的主要措施。传统的开腹手术与传统腹腔镜手术(CLS)或机器人辅助腹腔镜手术(RAS)相比,对患者伤害大,并发症多,且恢复慢[4]。1992年Childers等[5]首次报道了CLS在子宫内膜癌的应用。CLS具有微创、并发症少、患者恢复快等优势快速。然而CLS存在着学习时间长、手术器械触觉差、二维画面、手术视野晃动、术者手颤动等缺点,有时达不到高精准度的手术要求。随着科学技术的发展,2000年达芬奇手术系统通过了美国食品和药品监督局(FDA)的认可,RAS逐渐在妇科手术领域开展起来。RAS除了具有CLS的优点外,还具有三维立体视野、画面稳定、高仿真机器人手臂、操作环境自由等特点。近几年,RAS在子宫内膜癌的治疗中迅速发展。许多研究也对RAS与CLS在治疗子宫内膜癌的安全性和有效性进行了比较,但是大多数研究样本量较小,研究结果缺少说服力。本文将通过Meta分析综合比较RAS与CLS在治疗子宫内膜癌的围手术期治疗效果,从而指导临床的治疗,并为后续研究提供依据。
1 资料和方法
1.1 纳入与排除标准
纳入标准:①随机对照试验或非随机对照试验。②已发表的RAS与CLS治疗子宫内膜癌手术对比研究的英文文献。③评估数据包括:手术时间、术中失血量、术后住院时间、输血人数、术中术式转换率、并发症发生率、淋巴结清扫数目和手术花费中的至少一项。④对同一作者或机构发表的文献,选取其更高质量的文献进行统计。排除标准:①信、会议、综述、个案报道的文献。②未涉及RAS与CLS在子宫内膜癌治疗效果对比的文献。③无法提取数据或者无法获得全文的文献。④同一作者或机构重复发表的文献。
1.2 检索策略
计算机检索:PubMed, Web of science, Cochrane Library Databases and EMbase英文数据库,检索时限均从建库到2017年4月止。检索词为“robotic-assisted”,“robotic”,“laparoscopy”,“endometrial cancer”,“endometrial carcinoma”。同时人工检索相关文献中的参考文献,以免发生遗漏。
1.3 文献筛选及数据提取
按照所制定的纳入和排除标准,对检索获得的文献由2名研究员(陈勇,王夙斐)独立的进行筛选。先阅读文献的题目和摘要,若符合要求则进一步阅读全文,判断是否能纳入最终的选择。然后两人交流选择结果,提取纳入文献的信息包括,①基本信息:第一作者、发表时间、研究地区、病例数、年龄、BMI和病理分期。②分析指标:手术时间、术中失血量、术后住院时间、输血人数、术中术式更换率、并发症发生率、盆腔淋巴结清扫数目、腹主动脉旁淋巴结清扫数目、总淋巴结清扫数目和手术花费。若存在分歧,则双方讨论解决;若仍不能解决则征求第三方(易村犍)意见。
1.4 文献质量评价
在纳入的所有文献中,若研究方法是回顾性研究,则采用NOS评价量表[6]进行文献质量评价;若是随机对照试验,则采用改良后的Jadad量表[7]进行文献质量评价。
1.5 统计分析
本文采用Review Manager 5.3软件进行Meta分析。对二分类变量分析计算比值比(OR),对度量单位一致的连续性变量分析计算加权均数差值(WMD),对度量单位不一致的连续性变量分析计算标准化均数差值(SMD),各结果采用95%可信区间(CI)进行统计,P<0.05表示分析结果有统计学意义。用I2值表示各数据之间的异质性。当I2≤50%,表示各数据间无明显异质性,则采用固定效应模式;当I2>50%,表示各数据间存在异质性,则采用随机效应模式。用漏斗图检测纳入文献是否存在发表偏倚。
2 结果
2.1 文献筛选结果
通过数据库检索相关文献总共1013篇,按照纳入和排除标准,经过筛选后最终纳入24篇文献。
2.2 文献质量评价结果
共纳入24篇[4, 8~30]文献,涉及3545例患者,其中行机器人辅助手术1524例,行传统腹腔镜手术2021例。有23篇文献为回顾性研究,1篇文献为随机对照研究。根据NOS评价量表标准,7篇文献为9颗星,8篇文献为8颗星,7篇文献为7颗星,1篇文献为4颗星;根据改良Jadad量表标准,1篇文献为3分,纳入的文献总体质量较好。所纳入文献的基本情况和质量评价结果详见表1。
2.3 文献Meta分析结果
1) 手术时间 总共有21篇文献报道了手术时间。因I2=99%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS两组比较手术时间差异无统计学意义(WMD=-10.00,95%CI=-27.77~7.76,P=0.27),详见图1。
表1纳入文献的基本特征和质量评价


图1 RAS与CLS手术时间对比图
2)术中失血量 总共有19篇文献报道了因手术导致的失血量。因I2=89%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS比较手术中失血量差异有统计学意义,且RAS比CLS术中失血量明显减少(WMD=66.51,95%CI=42.85~90.17,P<0.00001),详见图2。
3)术后住院时间 总共有18篇文献报道了术后住院时间。因I2=80%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS比较住院时间差异有统计学意义,且RAS比CLS术后住院时间明显减少(WMD=0.37,95%CI=0.21~0.54,P<0.00001),详见图3。
4) 术中输血人数 总共有14篇文献报道了术中需要输血的人数。因I2=44%,采用固定效应模型分析。Meta分析结果显示,RAS与CLS比较术中输血人数差异无统计学意义(OR=1.11,95%CI=0.73~1.68,P=0.62),详见图4。
5) 手术花费 总共有3篇文献报道了手术花费。因I2=75%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS比较手术花费差异有统计学意义,且RAS比CLS手术花费明显增加(SMD=-0.63,95%CI=-1.20~-0.06,P=0.03),详见图5。

图2 RAS与CLS术中失血量比较图
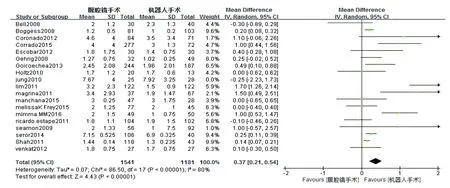
图3 RAS与CLS术后住院时间比较图
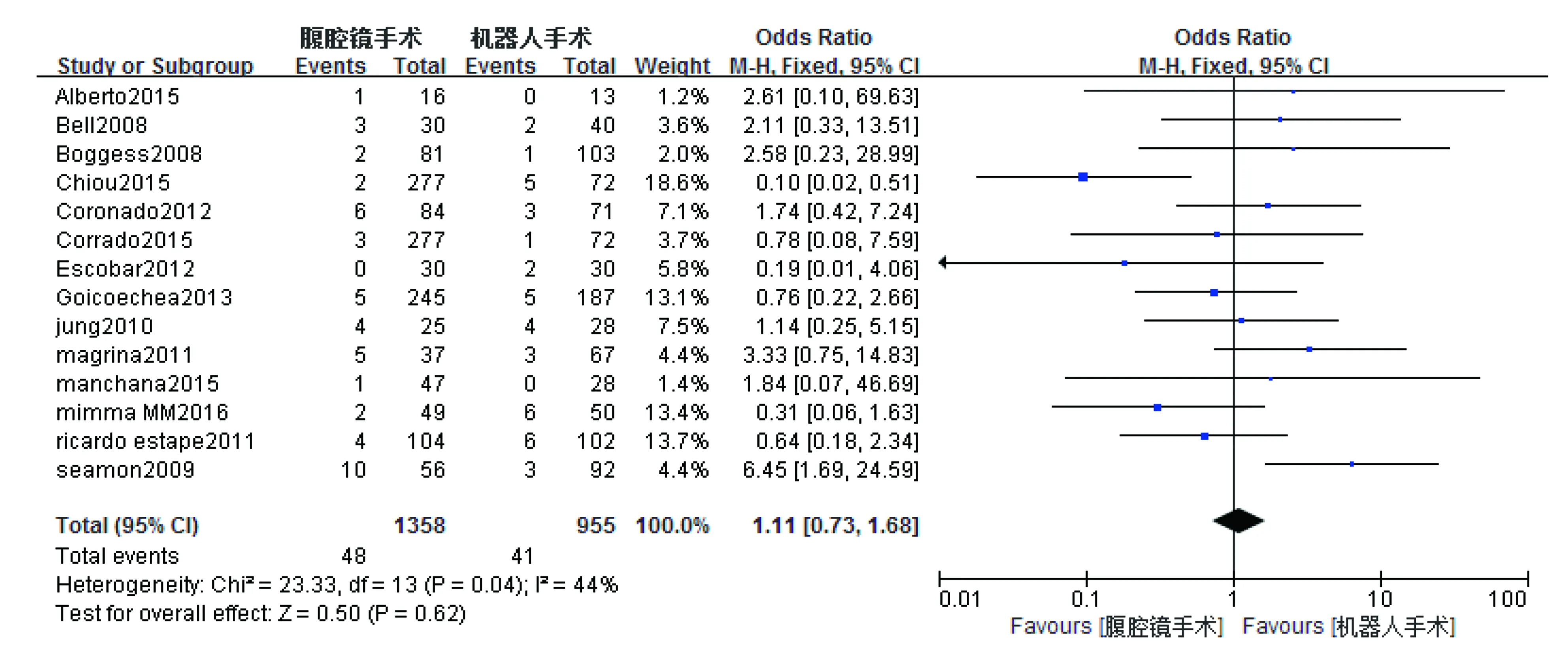
图4 RAS与CLS术中输血人数比较图
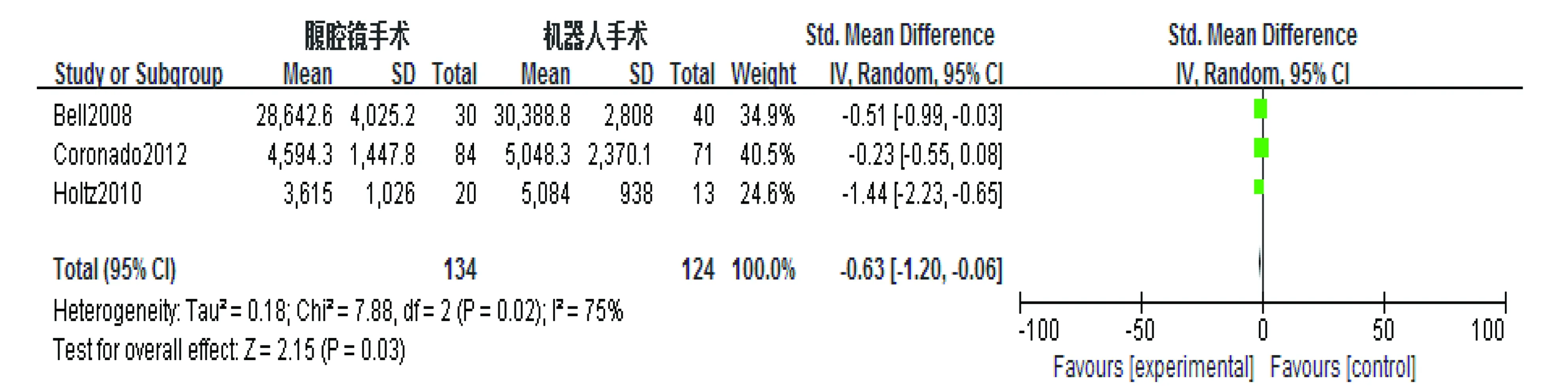
图5 RAS与CLS手术花费比较图
6)术中术式更换率 总共有15篇文献报道了术中术式更换率。因I2=0%,采用固定效应模型分析。Meta分析结果显示,RAS与CLS比较术中术式更换率差异有统计学意义,且RAS比CLS术中术式更换率明显减少(OR=2.87,95%CI=1.85~4.45,P<0.00001),详见图6。
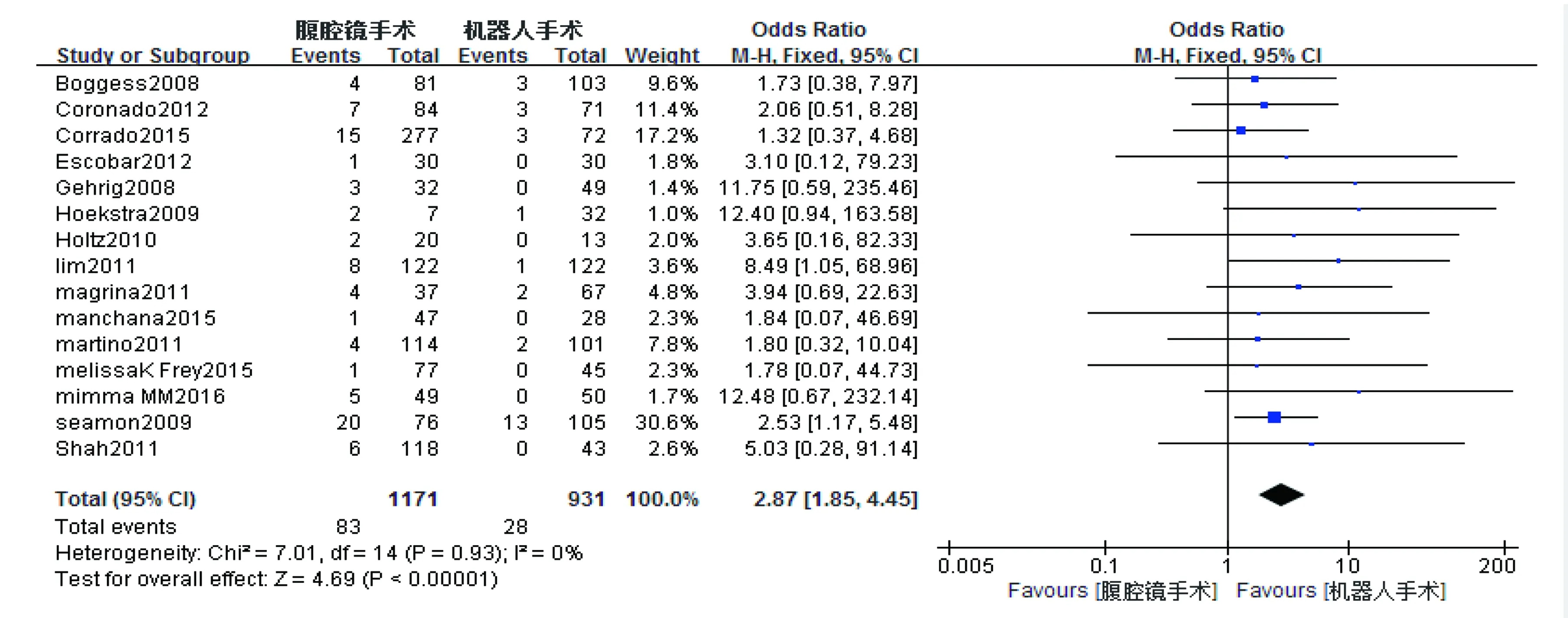
图6 RAS与CLS术中术式更换率比较图
7) 术中并发症 总共有11篇文献报道了术中并发症。因I2=0%,采用固定效应模型分析。Meta分析结果显示,RAS与CLS比较术中并发症差异有统计学意义,且RAS比CLS术中并发症发生率明显减少(OR=2.58,95%CI=1.48~4.47,P=0.0008),详见图7。
8)术后并发症 总共有11篇文献报道了术后并发症。因I2=12%,采用固定效应模型分析。Meta分析结果显示,RAS与CLS比较术后并发症发生率差异无统计学意义(OR=1.22,95%CI=0.92~1.61,P=0.16),详见图8。
9)总并发症 总共有21篇文献报道了手术总的并发症。因I2=0%,采用固定效应模型分析。Meta分析结果显示,RAS与CLS比较总并发症差异有统计学意义,且RAS比CLS总并发症发生率明显减少(OR=1.27,95%CI=1.02~1.58,P=0.03),详见图9。
10) 盆腔淋巴结清扫数目 总共有16篇文献报道了盆腔淋巴结清扫数目。因I2=87%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS比较盆腔淋巴结清扫数目差异无统计学意义(WMD=-0.50,95%CI=-1.97~0.96,P=0.50),详见图10。
11)腹主动脉旁淋巴结清扫数目 总共有13篇文献报道了腹主动脉旁淋巴结清扫数目。因I2=97%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS比较腹主动脉旁淋巴结清扫数目差异无统计学意义(WMD=-0.006,95%CI=-1.84~1.72,P=0.94),详见图11。
12)总淋巴结清扫数目 总共有13篇文献报道了总淋巴结清扫数目。因I2=95%,采用随机效应模型分析。Meta分析结果显示,RAS与CLS比较总淋巴结清扫数目差异无统计学意义(WMD=-1.64,95%CI=-5.69~2.41,P=0.43,详见图12)。

图7 RAS与CLS手术术中并发症比较图
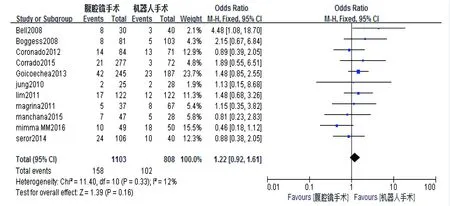
图8 RAS与CLS手术术后并发症比较图
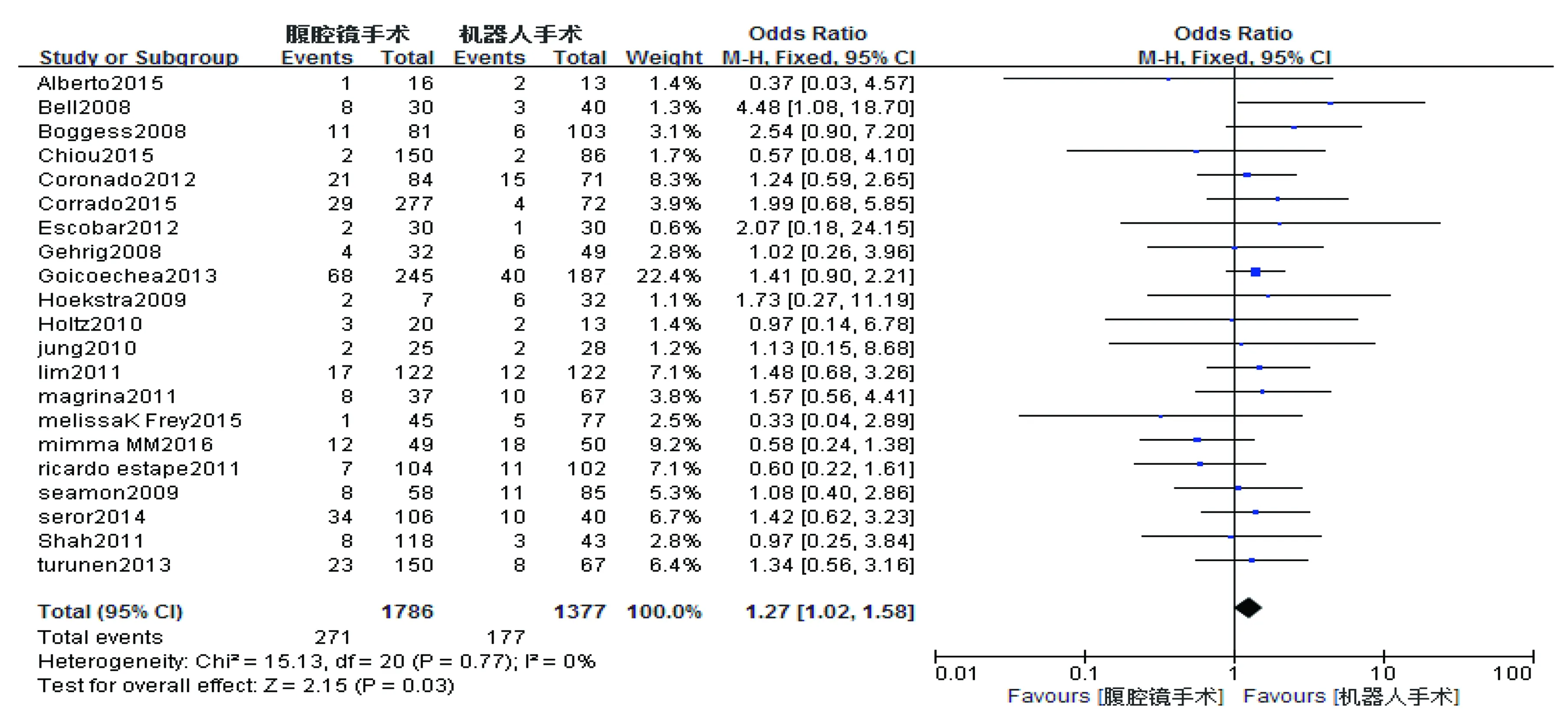
图9 RAS与CLS手术总并发症比较图

图10 RAS与CLS盆腔淋巴结清扫数目比较图

图11 RAS与CLS腹主动脉旁淋巴结清扫数目比较图
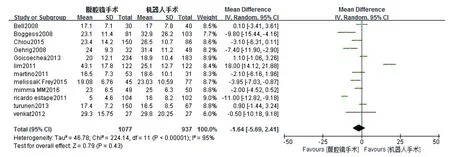
图12 RAS与CLS总淋巴结清扫数目对比图
13) 发表偏移 将手术总并发症做漏斗图进行分析,从图中可以看出散点分布较对称,表明发表偏移较小(详见图13)。
3 讨论

图13 手术总并发症发表偏移的漏斗图
本文通过Meta分析比较了RAS与CLS在治疗子宫内膜癌中的各方面指标,结果表明:通过RAS治疗子宫内膜癌的术中失血量、术后住院时间、术中术式更换率、术中并发症和手术总并发症明显低于CLS组,但是手术花费较CLS组更高,手术时间、术中输血人数和术后并发症两种手术方式无明显差异。现进一步分析可能的原因:①手术时间:两种不同手术方式的手术时间在不同文献中的统计结果并不一致,目前RAS手术时间总体要比CLS长。由于RAS 是一种新的手术操作方式,操作者需要逐渐适应后才能熟练操作,学习曲线时间较长。Melissa等[27]报道了随着手术经验的积累,RAS手术时间明显缩短。②术中失血量:RAS具有三维立体视野、画面稳定、术者操作不易疲劳等特点,使手术视野更加清晰,可以准确避过细小血管,同时也能及早发现出血点并快速止血,从而相较于CLS减少了术中出血量。③术后住院时间:RAS相较于CLS更为微创,对手术区域组织损伤更少,且对肠管刺激更小,有利于患者术后恢复,进而住院时间短。④术中术式更换率:一般术中更换手术方式除了因为患者手术区域粘连严重、器械无法到达手术区域及肿瘤过大微创手术无法切除等术前因素,还包括术中损伤了重要组织及器官导致的大量出血、腹腔镜下无法修补损伤等因素。RAS因具有视野清晰、操作定位精准等优势,术中术式更换率明显低于CLS。⑤术中并发症:从纳入的文献中我们可以发现血管、输尿管、肠管、膀胱及神经的损伤发生率,RAS明显少于CLS。这可能是因为RAS中高清晰的三维显示效果,使得手术者能够清楚分辨组织和器官,同时机器人的手臂能进行伸缩,各种平面的旋转动作,使手术者操作定位更加精准,减少了不必要的损伤。⑥手术花费:达芬奇手术机器人系统的建立需要花费上百万美元,每年还需要几十万美元的维护费用,患者施行RAS手术需要更多费用来弥补前期的投入。当此项技术成熟并普及开来,后期手术花费会明显降低。
本研究还存在一定的局限:①虽然纳入的文献质量评价比较好,但是只存在一篇随机对照试验,缺乏大量高质量的随机对照试验来支持本文观点。②不同文献因术者技术水平和统计标准的不一致,导致一些指标异质性较高,数据说服力不强。③虽然纳入的文献术前做了子宫内膜癌分期,但是未详细比较不同分期手术之间的手术结果。因为分期手术的术式和操作难度不一致,从而导致手术时间、术中失血量、术中及术后并发症等手术结果不一致。术前患者有高血压、糖尿病、肥胖、子宫内膜异位等影响手术结果的伴发病症也没有单独与无伴发病症组比较。未考虑这些影响因素可能导致统计结果不准确。
总而言之,机器人辅助腹腔镜技术的发展,降低了传统腹腔镜在手术中的操作难度和一些限制。同传统腹腔镜技术在开展之初一样,机器人辅助腹腔镜技术也需要一定时间的训练和经验的累积。我们可以看到过去20余年中机器人辅助手术在许多手术科室都取得了较大的成就,但是在临床上应该根据术者自身技术水平、患者的病情和经济条件综合分析最适合的手术方式,不要过分依赖先进的仪器设备。同时,也还需要收集大量、可靠的资料,对机器人辅助手术的临床价值做出更加具体客观的评价。相信随着技术不断地成熟,机器人辅助手术将在妇科手术领域取得更大的成就。
