高压氧对脑外伤开颅术后脑功能和肺部感染情况的影响
2018-10-13,,
,,
(解放军第425医院神经外科,海南 三亚 572008)
重型颅脑外伤是一类病死率较高的疾病,标准大骨瓣开颅术是目前临床中用于该类患者治疗的主要方式,该术式具有暴露视野广,可充分减压及止血[1-3],能够对患者颅内瘀血以及死亡的脑组织进行有效清除,但术后患者组织再生以及神经功能修复情况与机体自我调节能力相关[4-5]。据统计,很大一部分患者术后可能出现较为严重的认知功能或肢体功能障碍,严重影响患者的生活质量。高压氧治疗是一种新的治疗脑外伤的辅助方式,是通过增加氧分压对脑代谢情况进行改善,目前已经应用于脑出血、脑梗死患者的保守治疗中[6-8]。本研究以重型颅脑外伤患者为研究对象,将高压氧治疗与标准大骨瓣开颅术相结合,探讨高压氧对脑外伤开颅术格拉斯哥昏迷评分(glasgow coma scale,GCS)、临床症状改善情况及肺部感染情况的影响。
1 资料与方法
1.1 临床资料
本研究选取2017年2月至2017年6月我院神经科收治的50例重型颅脑外伤患者为研究对象。入组标准:①诊断为重型颅脑外伤患者;②发生颅脑外伤至入院时间间隔不超过6 h;③无既往脑梗死、脑出血史;④参与相关检查及治疗;⑤临床资料完整。排除标准:①有既往高压氧治疗史;②存在既往头颅手术史;③短期内可能死亡;④合并严重心、肝、肾功能不全;⑤合并恶性肿瘤;⑥临床资料不全。本研究获得医院医学伦理委员会批准,且患者签署知情同意书。采用随机数字法将50例拟行标准大骨瓣开颅术的重型颅脑外伤患者随机分为对照组与观察组,每组25例。
1.2 方法
对照组患者行标准大骨瓣开颅术治疗,手术步骤如下:患者术前行常规检查后,静脉滴注呋塞米、甘露醇进行脱水治疗;患者行全身麻醉,自耳廓上方向上向后延伸到前额部,顶部骨瓣距离同侧中线2.5~3.0 cm,形成10 cm×13 cm的骨窗,确保骨窗同颅底相平,放射状将患者硬脑膜切来,对血肿、脑挫裂伤灶进行清除;对出血血管进行彻底止血,将硬脑膜悬吊在四周骨缘处,去骨瓣后减张缝合,将头皮逐层缝合后包扎头部;术后患者进行持续脱水抗感染治疗。观察组患者在对照组的基础上,于术后首日开始进行高压氧治疗,具体操作方法如下:采用空气加压舱,压力为0.2 MPa,升压时间为25 min,稳定压力下吸氧为75 min,降压时间为20 min;病情稳定且无气管切开的患者采取面罩吸氧,气管插管或气管切开的患者采取舱内呼吸机吸氧或头罩开放式吸氧。高压氧治疗每日2次,10 d为1个疗程,共治疗3个疗程,每个疗程间隔3 d。
1.3 观察指标
观察指标包括:①采用GCS评分评估2组患者疾病恢复情况,评分越高表示恢复越好;②比较2组患者治疗后临床症状改善情况及呼吸机相关肺炎(ventilator associated pneumonia,VAP)发生率;③采用酶联免疫吸附(enzyme linked immunosorbent assay,ELISA)测定患者神经生长因子、S-100B蛋白以及胶质纤维酸性蛋白等血清神经功能指标;④采用液相质谱联用仪测定患者谷氨酸、γ-氨基丁酸、天冬氨酸、甘氨酸等氨基酸类神经递质水平;⑤采用CT灌注成像法测定患者术后脑血流量、达峰时间、平均通过时间、脑血容量等脑血流动力学指标;⑥采用ELISA法测定患者肿瘤坏死因子α、白细胞介素-4、白细胞介素-2等血清炎性因子水平。
1.4 统计学处理
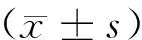
2 结果
2.1 治疗前后GCS评分比较
入院时,2组患者GCS评分差异无统计学意义(P>0.05);治疗后,2组患者GCS评分均明显高于入院时,且观察组明显高于对照组,差异具有统计学意义(P<0.05),见表1。
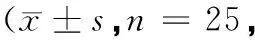
表1 2组患者治疗前后GCS评分比较分)
2.2 治疗后临床症状改善情况及肺部感染情况比较
治疗后,观察组患者总好转率明显高于对照组、VAP发生率明显低于对照组,差异具有统计学意义(P<0.05),见表2。
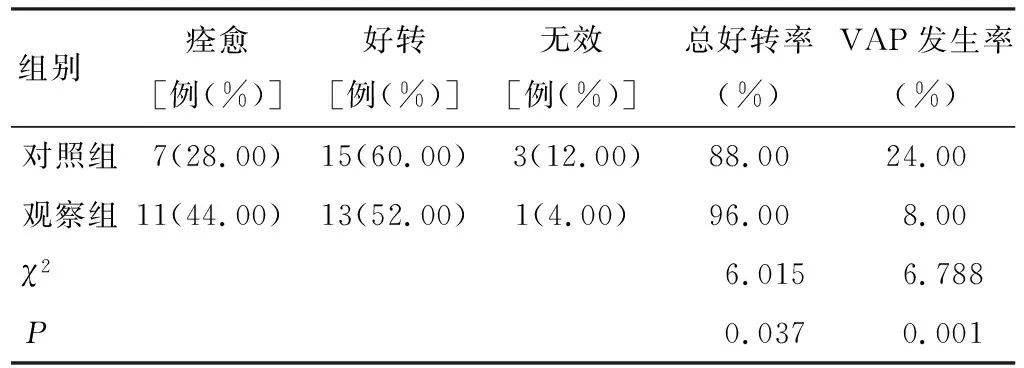
表2 2组患者治疗后临床症状改善情况及肺部感染情况比较(n=25)
2.3 治疗前后神经功能指标比较
入院时,2组患者神经生长因子、胶质纤维酸性蛋白、S-100B蛋白含量差异均无统计学意义(P>0.05);术后4周,2组患者各项神经功能指标均较入院时发生明显改善,其中观察组患者改善幅度明显大于对照组,2组间差异具有统计学意义(P<0.05),见表3。
2.4 治疗前后氨基酸类神经递质含量比较
入院时,2组患者谷氨酸、γ-氨基丁酸、天冬氨酸、甘氨酸水平均差异均无统计学意义(P>0.05);治疗后,观察组患者谷氨酸、天冬氨酸水平明显低于入院时及对照组,γ-氨基丁酸、甘氨酸水平明显高于入院时及对照组,且差异具有统计学意义(P<0.05),见表4。
2.5 治疗前后脑血流动力学指标比较
术后1周,观察组患者脑血流量、平均通过时间明显高于对照组,脑血容量、达峰时间水平明显低于对照组,差异具有统计学意义(P<0.05);术后4周,观察组患者各项脑血流动力学指标未发生明显变化,对照组患者各项脑血流动力学指标均不及术后1周,见表5。
2.6 治疗前后血清炎性因子水平比较
入院时,2组患者血清炎性因子水平差异无统计学意义(P>0.05);术后1周,2组患者上述指标均较入院时发生明显改善,其中观察组患者肿瘤坏死因子-α、白细胞介素-2水平明显低于入院时及对照组,白细胞介素-4水平明显高于治疗前及对照组,且差异具有统计学意义(P<0.05),见表6。
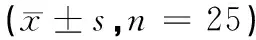
表3 2组患者治疗前后神经功能指标比较
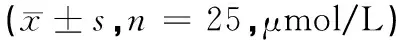
表4 2组患者治疗前后氨基酸类神经递质含量比较
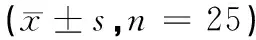
表5 2组患者治疗前后脑血流动力学指标比较
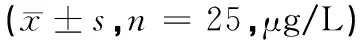
表6 2组患者治疗前后血清炎性因子水平比较
3 讨论
高空坠落、车祸是造成患者重型颅脑外伤的主要因素,主要病理特征为脑水肿、硬膜下血肿以及颅高压。据统计,重型颅脑外伤患者病死率为17.6%~41.7%,标准大骨瓣开颅术是治疗该症的传统方案。然而,行标准大骨瓣开颅术后约有80%的患者出现继发性脑缺血缺氧,导致患者智力下降、肢体功能受损、行动不便,增加了家庭及社会的负担。高压氧治疗是指将患者置于超过一个大气压的条件下呼吸纯氧,以促进患者血液中氧含量的提升、增加氧分压,从而使得氧的弥散半径增加,改善患者脑组织缺氧情况[9-11]。为避免重型颅脑外伤患者行标准大骨瓣开颅术出现继发性脑缺血缺氧,本研究对患者采取了高压氧治疗,结果显示,2组患者临床症状均较入院时发生明显改善,且联用高压氧治疗的观察组患者GCS评分较高、临床治疗有效率较高、VAP发生率较低,提示标准大骨瓣开颅术可有效缓解重症颅脑外伤患者的临床症状,但联合高压氧有利于患者的整体状态的进一步优化。
神经生长因子、胶质纤维酸性蛋白、S-100B蛋白均属于神经功能的指标,其水平变化与GCS评分密切相关。本研究中,观察组患者各项神经功能指标改善幅度明显大于对照组,提示将高压氧辅助治疗与标准大骨瓣开颅术相结合,更加有利于患者的神经功能的恢复,从微观水平上证实了高压氧辅助治疗是安全可行的[10-12]。近年来,研究人员提出脑外伤后的缺血-再灌注损伤可能受到氨基酸类神经递质的直接影响,脑外伤患者术后持续性神经功能损伤可能是由于兴奋性氨基酸与抑制性氨基酸的水平紊乱所导致的[13-14]。本研究通过测定患者术后血清氨基酸类神经递质水平发现,相较于对照组患者,观察组谷氨酸、天冬氨酸水平降低,γ-氨基丁酸、甘氨酸水平升高,提示高压氧辅助患者术后兴奋性氨基酸水平降低、抑制性氨基酸水平增加,并推测这可能是改善患者神经功能的因素之一。
有研究表明,高压氧辅助治疗有利于改善患者的应激状态,促进血氧供给[15];另有研究指出,高压氧治疗可使患者动脉血流速度增加、脑动脉血运能力增强并使得循环代谢系统得到有效改善[16]。本研究中,观察组患者术后血流动力学指标更加稳定,这是由于高压氧辅助治疗在很大程度上改善了患者脑组织血氧供给情况,使得患者脑挫裂伤部位脱离缺氧状态,有利于其受损脑组织的恢复。此外,有学者提出,由于颅脑损伤后患者脑组织结构受损,加之脑组织血氧供给不足,患者炎性反应可能会加重[17-18]。本文研究结果显示,观察组患者术后血清炎性因子水平明显优于入院时及对照组,这是由于标准大骨瓣开颅术有效清除血肿、降低颅内压,而高压氧辅助治疗改善了脑挫裂伤部位的缺血氧状态,两者结合发挥降低脑水肿、缓解体内炎性应激反应的作用。
综上所述,高压氧联合开颅术可明显提高重型颅脑外伤患者GCS评分,改善患者临床症状,降低VAP发生率,其机制可能与抑制兴奋性氨基酸的毒性作用、改善患者血清炎性因子水平,促进患者术后血流动力学稳定相关。
