五子五花汤加味治疗更年期综合征54例临床观察
2018-10-10王佳薇刘红丹
王佳薇,刘红丹
1.宁波市医疗中心李惠利医院中医科,浙江 宁波 315000
2.宁波市李惠利东部医院中医科,浙江 宁波 315000
更年期综合征主要是妇女由于卵巢功能逐渐衰退所引起生理和心理上变化的疾病,也是妇女由生育期向老年期过渡的常见病、多发病[1]。近年来,随着人们的工作、生活、家庭诸多方面的压力增加,女性更年期综合征的发病趋向年轻化,发生率呈现逐渐上升的趋势,越来越受到医疗界的重视[2]。目前,中医治疗上主要针对患者阴不制阳、虚阳浮动等变生的诸证进行整体治疗[3~4],相比单纯运用西医激素治疗具有其独特优势。笔者采用五子五花汤加味辨证治疗脾肾两虚型更年期综合征患者,与雌孕激素治疗进行对比,发现中医疗法无论是在改善患者临床症状上还是在客观实验室指标方面均有显著成效,现报道如下。
1 临床资料
1.1 一般资料 选取2014年7月—2016年12月在宁波市医疗中心李惠利医院中医科门诊连续就诊的脾肾两虚型更年期综合征患者108例,随机分为治疗组和对照组,各54例。治疗组,年龄45~53岁,平均(49.24±4.12)岁;病程2~3年,平均(2.15±0.45)年;对照组,年龄45~54岁,平均(49.11±4.42)岁;病程2~2.5年,平均(2.22±0.56)年。2组年龄、病程等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 参照《妇产科学》[5]、《绝经—内分泌与临床》[6]拟定更年期综合征诊断标准。①年龄45~55岁,出现不同程度的月经不规则或闭经;②头面部症状:阵发性面部烘热发红、颈项头面或全身出汗,持续30秒或更长;③精神情绪症状:心烦易怒、焦虑多梦、自觉心悸不安、神情淡漠等;④泌尿生殖系统症状:阴道分泌物少或无、性欲淡漠、性交涩痛;尿频、尿急或尿路反复感染等;⑤关节骨骼症状:肌肉疼痛、腰酸腿疼、颈背痛、抽筋、关节变形,骨质疏松明显甚至出现骨折;⑥内分泌激素:血清雌二醇(E2)水平降低,卵泡刺激素(FSH)和促黄体生成素(LH)水平升高,或FSH>20 IU/L。
1.3 脾肾两虚型辨证标准 参照《中医妇科学》[7]相关内容,结合临床望闻问切四诊合参。主症:①月经不调,量或多或少或闭经;②潮热汗出;③忧思抑郁失眠健忘或心烦不宁。次症:①腰膝酸软、乏力;②神疲乏力、食少纳呆、失眠、精神迟钝或敏感;③五心烦热;④头痛、头晕心悸;⑤食少纳呆、畏寒怕冷、四肢不温;⑥精神不振、健忘、忧思抑郁、倦怠乏力。舌脉二便:舌红少苔或苔白腻;小便频数或夜尿次数增加;大便时干时稀;脉沉弱或细数,关部郁滞尺部细弱。以上主症必见,具备主症及次症3项或以上,参照舌脉二便可确诊。
1.4 纳入标准 ①年龄45~55岁;②符合西医诊断标准;③符合中医证候分型标准,且辨证以证型单纯者为首选对象,辨证无主次、多型并见或证型复杂及资料不全者均不纳入。④女性更年期症状诊断评分表(kupperman量表)评分[8]≥10分;⑤近3月未经过雌、孕激素替代治疗;⑥患者本人同意参与本次调查研究,签署知情同意书。
1.5 排除标准 ①排除伴有其它器质性疾病及不能配合完成调研者;②患有免疫缺陷性疾病者;③严重感染未控制者;④有精神病、传染病或妊娠者;⑤未按规定用药,无法判断疗效,或资料不全等影响预后者。
2 治疗方法
2.1 对照组 ①药物:己烯雌酚片(合肥久联制药、国药准字H34021250,0.5 mg/片),联合黄体酮胶囊(益玛欣)(浙江仙琚制药、国药准字号H20041902,50 mg/粒)。②用法:未绝经者口服己烯雌酚片每天1 mg,于月经第1天开始服用,第13天起每天加服黄体酮胶囊100 mg,连服10天,停药后等下一月经周期第1天继续服用。已绝经者可于任何时间开始服用己烯雌酚片1 mg,每天1次,于服药第13天起每天加服黄体酮胶囊200 mg,连服10天,停药7天,无论有无出血继续下1周期。服药时间远隔进餐时间。
2.2 治疗组 给予五子五花汤加味治疗,处方:绿梅花、玫瑰花、代代花、佛手花、合欢花、枸杞子、炒车前子、菟丝子、覆盆子各10 g,五味子8 g。随症加减:心烦不寐者,加柏子仁、酸枣仁、百合等宁心安神;脘闷纳呆、苔滑腻者,加姜半夏、陈皮、枳壳等以健脾理气消食;潮热、盗汗者加知母、黄柏、地骨皮、牡丹皮等以清虚热、除骨蒸。每天1剂,水煎服,150~250 mL上下午分2次服用。经期不停药,14剂为1疗程。
2组均治疗2个月后进行疗效评定,治疗期间停用其他与治疗相关的激素类及骨代谢药物,以免引起观察指标数据的偏差和波动。
3 观察指标与统计学方法
3.1 观察指标 ①kupperman评分法进行评分[9],基本方法是以下各项症状程度×症状指数之和(症状指数是固定的,如:潮热汗出是4,感觉异常、失眠、易激动、性交痛、泌尿系症状是2,其余的都是1。症状程度分为0~3四个等级,即无症状为0分,偶有症状为1分,症状持续为2分,影响生活者为3分),见表1。②游离三碘甲状腺原氨酸(FT3)、血清促甲状腺激素(TSH)、E2、LH测定:所有患者治疗前后抽取静脉血5 min(不抗凝),转速3000 r/min,4℃离心15 min,于-80℃冰箱保存,采用酶联免疫法测定4种激素含量。标本采集及检测均由本院医学检验中心协同完成。
3.2 统计学方法 采用SPSS18.00软件进行数据分析,计量资料以(±s)表示,组内与组间比较采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
4 疗效标准与治疗结果
4.1 疗效标准 参照《中药新药临床研究指导原则(试行)》,采用尼莫地平法[10]结合中医症状评分量表(见表2)对治疗前、后的症状变化分别进行记录评分,治疗结束时,统计各病例治疗前、后总积分,计算疗效指数,以评定疗效。疗效指数(N)=(治疗前各症状总分-治疗后各症状总分)/治疗前各症状总分×100%。痊愈:临床症状消失,治疗期间无复发,N≥90%;显效:临床症状明显改善,治疗期间无复发,66.7%≤N<90%;有效:临床症状部分改善,治疗期间稍许复发,33.3%≤N<66.7%;无效:临床症状无明显改善或仅少部分改善,N<33.3%。总有效率=(痊愈+显效+有效)/总例数×100%。
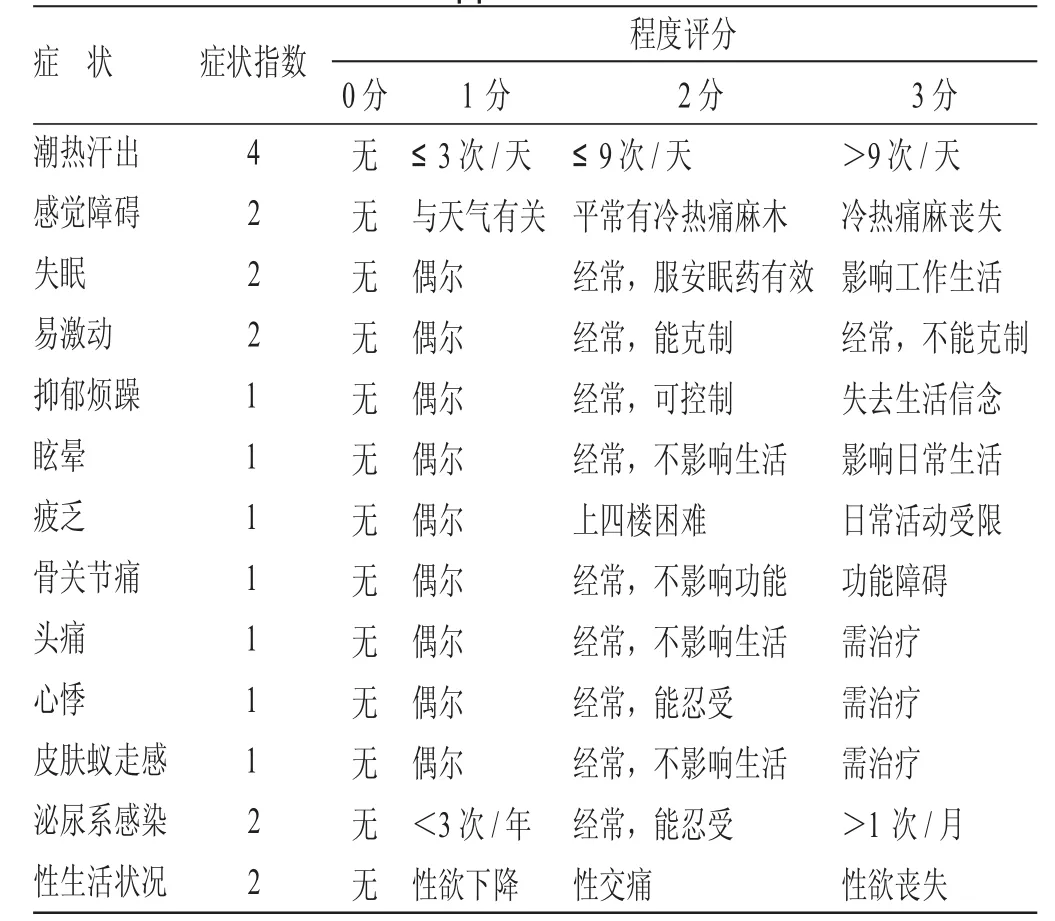
表1 kupperman评分量表
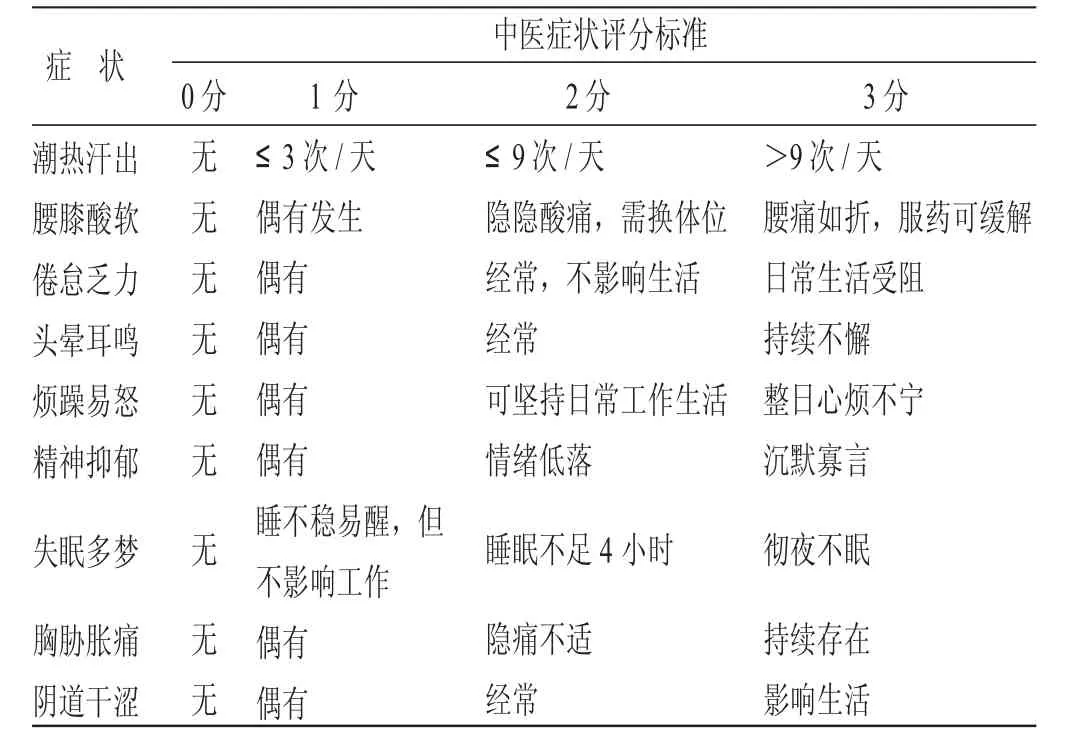
表2 中医症状评分量表
4.2 2组临床疗效比较 见表3。治疗组总有效率为92.59%,显著高于对照组87.04%,差异有统计学意义(P<0.05)。
4.3 2组治疗前后kupperman评分比较 见表4。治疗前,2组kupperman评分比较,差异无统计学意义(P>0.05)。治疗后,与治疗前比较,2组kupperman评分显著降低(P<0.05);治疗组kupperman评分低于对照组(P<0.05)。

表3 2组临床疗效比较 例(%)
表4 2组治疗前后kupperman评分比较(±s) 分
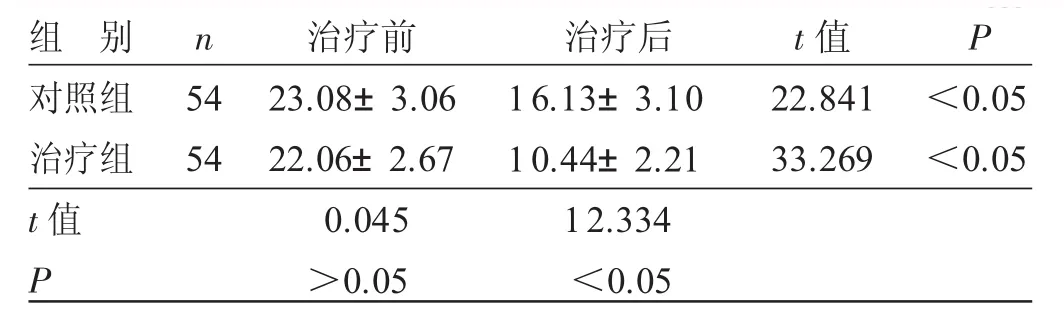
表4 2组治疗前后kupperman评分比较(±s) 分
组 别对照组治疗组n P 5454 t值22.84133.269<0.05<0.05 t值P治疗前23.08±3.0622.06±2.670.045>0.05治疗后16.13±3.1010.44±2.2112.334<0.05
4.4 2组治疗前后血清FT3与TSH含量比较 见表5。治疗前,2组血清FT3与TSH含量比较,差异无统计学意义(P>0.05)。治疗后,与治疗前比较,2组血清FT3与TSH含量显著升高(P<0.01),治疗组血清FT3与TSH含量显著高于对照组(P<0.05)。
表5 2组治疗前后血清FT3与TSH含量比较(±s)

表5 2组治疗前后血清FT3与TSH含量比较(±s)
与本组治疗前比较,①P<0.01;与对照组治疗后比较,②P<0.05
组 别对照组n治疗组54545454时 间治疗前治疗后治疗前治疗后FT3(pmol/L)0.93±0.211.53±0.17①0.92±0.192.16±0.31①②TSH(mIU/L)1.43±0.411.73±0.13①1.42±0.611.97±0.54①②
4.5 2组治疗前后血清E2与LH含量比较 见表6。治疗前,2组血清E2与LH含量比较,差异无统计学意义(P>0.05)。治疗后,与治疗前比较,2组血清E2含量显著升高(P<0.05),治疗组血清E2含量显著高于对照组(P<0.05)。
表6 2组治疗前后血清E2与LH含量比较(±s)
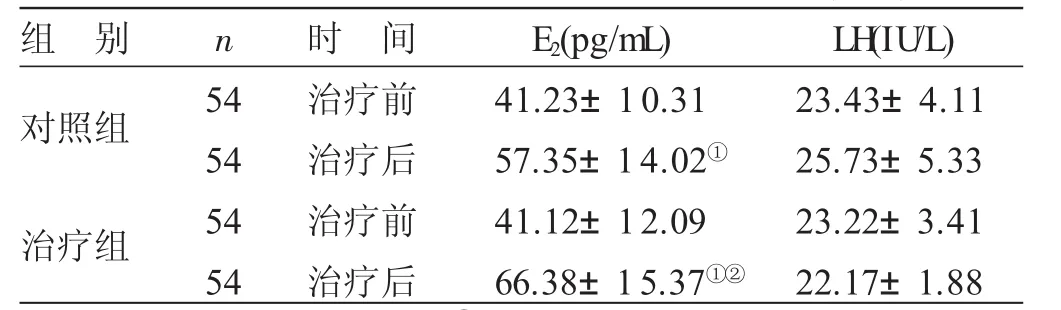
表6 2组治疗前后血清E2与LH含量比较(±s)
与本组治疗前比较,①P<0.05;与对照组治疗后比较,②P<0.05
组 别对照组n治疗组54545454时 间治疗前治疗后治疗前治疗后E2(pg/mL)41.23±10.3157.35±14.02①41.12±12.0966.38±15.37①②LH(IU/L)23.43±4.1125.73±5.3323.22±3.4122.17±1.88
5 讨论
中医学并无更年期综合征病名,可归为潮热、郁证、脏躁等范畴,主要病机为肾精渐衰、阴阳失交,主要累及心、肝、脾、肾等器官。人到中年肾气逐渐衰弱,天癸由多到少,从有变无。若素体脾胃失调或情志不畅更是无法适应人体激素水平的波动,便产生了更年期综合征,临床上本病大都“虚多实少”,以肝、脾、肾三脏不同程度亏损的患者居多。《素问》有云:“五七,阳明脉衰,面始焦,发始堕”,肾为先天之本,人及壮年之后,天癸将绝,气血衰少,经水随之而断,肾精渐衰。肾阳不足,命门火衰,不能上暖脾土,则中焦虚寒;脾为后天之本,气血生化之源,脾阳虚衰,运化无力,气血生化乏源,可致肝血不足,女子以血为根本,肝体失养,气机受阻,失于条达则出现不同程度的血瘀、血虚之候,且肝肾精血同源,肝血不足则肾精失于濡养既而日渐亏竭。因此女子绝经乃肝、脾、肾三脏之功能衰退的最终表现,根据临床研究结果以及脏腑之间的相互关系,笔者推测更年期综合征的发病可能存在一个由肝郁—脾虚—肾虚的渐进演变过程,因此脾肾亏虚证在临床上最为多见,治疗中应采用健脾温肾之法同时不忘疏调肝气,先后天之本兼顾。当前更年期综合征患者的治疗,西医多采用激素替代方法,却不易被患者接受,大多患者有不同程度的乳腺增生或子宫肌瘤史,恐其副作用,药物在选择上慎之又慎。多数文献报道激素疗法虽能缓解围经期症状,但是存在药物依赖性,也有一定的不良反应[11],远期疗效看,具有激素依赖的特性,且不能完全改善患者的寒热不调、情绪波动的一系列综合反应。
针对脾肾两虚型,临床上笔者多以五子五花汤加味辨证治疗,从肝、脾、肾三脏入手,注重疏肝健脾、滋肾温阳,改善内分泌功能。方中玫瑰花、代代花、佛手花、绿梅花均归肝、脾二经,共奏疏肝解郁、健脾和胃之效;合欢花归心、肝、脾经,不仅可以疏肝理气,更具有宁心安神、调节植物神经功能的效果。并以五子温肾培补命门之火,菟丝子,归肾、肝、脾经,具有温补肝肾之功;覆盆子归肾经,既平补肝阴,又能温肾助阳,且不燥不滞,为平补肝肾之要药;枸杞子归肝肾经,可滋补肝肾而填精兼有养血之功;五味子归心、肾经,可益气生津,滋阴补肾;车前子归肝、肾经,具有淡渗利湿、清肝之功,又可引药入经。诸药合用,补中有泻,肝脾肾共调,使阴阳二气平衡,脏腑气机条顺,且五花五子醇香适宜,还能减轻患者神经焦虑症状,利于长期服用,更为广大女性患者认可。
文献研究报道,下丘脑-垂体-卵巢轴的功能也受到了卵巢的制约,随着年龄增长,卵巢功能衰退从而引起了内分泌激素的波动。更年期女性随着生殖激素的紊乱,体内的雌激素含量逐渐下降,导致了各种靶器官和组织结构和形态学上因此发生改变[12~13]。许多患者出现不同程度潮热汗出、心悸心烦等临床症状,检测甲状腺激素水平也不同程度的出现了波动,也有相关文献研究揭示了在更年期阶段,特别是血清中游离三碘甲状腺原氨、游离甲状腺素的变化会负反馈作用于下丘脑-垂体-甲状腺轴,然后促进血清促甲状腺激素也发生改变[14~15]。王彦德等[13]指出更年期患者在生殖激素的波动常表现为FSH和LH不同程度的升高,E2含量降低。更年期综合征患者中,由于E2含量的下降,负反馈作用于下丘脑-垂体,导致了垂体大幅度分泌FSH,因此也相对导致了E2含量的分泌不足,临床上则表现为潮热、盗汗、心烦易怒等副交感神经紊乱症状[16]。同时由于患者体内雌激素和孕激素分泌减少,导致了下丘脑垂体对TSH分泌也减低,进而引起甲状腺激素分泌减少,进而导致部分患者易出现甲状腺功能减低[17]。而FT3含量的降低也会导致相关甲状腺自身免疫性疾病,导致机体产生一系列的病理变化。本次实验观察显示,更年期妇女在内分泌激素紊乱后也伴随着甲状腺激素水平的波动,通过中药的整体调节,血清TSH水平得到了显著的改善,而采用短期激素治疗对甲状腺激素水平的改善却不明显。因此针对肝、脾、肾三脏的辨证治疗,对于更年期患者性激素和甲状腺激素水平的波动均有一定程度的改善,达到了事半功倍的效果。
综上所述,五子五花汤辨证治疗脾肾两虚型的患者能有效调节性激素E2、血清FT3、TSH的水平,但对血清LH含量变化影响不显著,可一定程度上改善患者临床症状。结合患者疗效反馈,采用此方随证治疗能逐步改善更年期诸症,其远期疗效明显高于单纯运用激素疗法的患者,体现了中药治疗更年期综合征中所展示的内分泌双向、多途径的调节优势。可在今后进一步扩大临床样本量的采集,延长观察周期并做好完善的回访记录,力求使得观察数据更为客观可靠。
