腹腔镜与开腹全结肠系膜切除术治疗右半结肠癌疗效比较
2018-10-09赵然楚
赵然楚
(郸城县人民医院胃肠外科,河南 周口 477150)
右半结肠癌在临床上发病率较高,现多建议通过手术进行治疗。德国学者于2009年初次提出利用全结肠系膜切除术治疗结肠癌的观点,其目的在于通过该术式治疗,改善患者预后[1-2]。随着越来越多先进医疗技术应用于临床,患者对于腹腔镜微创手术接受度逐渐提高,因其具有创伤轻、出血少、恢复快等优点,逐渐在结肠癌治疗中被广泛应用。但需要注意的是,由于右半结肠癌病灶与邻近组织间解剖关系比较复杂,因此手术难度较高,需引起足够的重视[3-4]。本研究选择2013年1月至2014年12月在我院接受治疗的右半结肠癌患者54例,比较利用腹腔镜及开腹方式完成全结肠系膜切除术的治疗效果,并跟踪随访3 a,分析远期疗效,现报道如下。
1 资料与方法
1.1一般资料选择2013年1月至2014年12月在我院接受治疗的右半结肠癌患者54例,其中男33例,女21例;年龄35~71(45.55±10.17)岁。按照随机原则并结合患者意愿将其分成对照组和观察组,每组27例。2组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:1)MRI等影像学检查、肠镜、血尿常规等生化常规检查、病理诊断,并结合患者临床表现,明确诊断为右半结肠癌患者;2)术前未进行化疗或放疗患者;3)意识清楚,精神系统正常,无认知障碍患者;4)各项检测指标具备手术指征患者;5)患者及家属对研究内容知情同意,自愿参与,并在医院伦理委员会监督及允许下同医院签订知情同意书。排除标准:1)合并肠梗阻、出血等急诊手术患者;2)多源性结肠癌、远处及腹腔广泛转移患者;3)短时间内接受腹部手术且腹腔粘连严重患者;4)不耐受本次手术研究患者;5)药物过敏患者;6)传染性疾病、免疫系统疾病患者。
1.2治疗方法对照组采用开腹全结肠系膜切除术进行治疗,观察组采用腹腔镜全结肠系膜切除术进行治疗,比较2组患者治疗效果。2组患者均跟踪随访3 a,末次随访统计术后1 a复发率及转移率,3 a生存率;随访以患者死亡终止为标准。
1.2.1 开腹手术 患者取仰卧位,全麻,于腹部中间入路,经皮切开后锐性分离筋膜,高位结扎肿瘤供血血管,彻底清扫肠系膜血管根部淋巴结;切除全结肠、大网膜、系膜血管以及淋巴结,确认无误后逐层关闭腹腔。预防性给予抗生素,避免感染[5]。
1.2.2 腹腔镜手术 患者取左侧卧位,全麻。经脐孔穿刺,输入CO2建立气腹,并维持腹内压力13~14 mmHg;于脐上5 cm正中或偏左10 mm、脐下10 mm各开1个孔,分别作为主操作孔和观察孔;右下腹及右下腹正中各开1个5 mm孔作为副操作孔,遵循全结肠系膜切除术规范化理念,锐性分离脏层筋膜与壁层筋膜,完整切除肿瘤所在结肠系膜,暴露系膜血管,使回结肠、右结肠及结肠中血管充分分离,再结扎离断以上供血血管,彻底清扫血管根部淋巴结,游离结肠,脐孔上方做1个辅助切口,放置切口保护套。通过回肠结肠吻合术行体外重建,电凝止血,逐层关闭腹腔,缝合切口。术后预防性给予适量抗生素,预防感染[6]。
1.3统计学处理采用SPSS 22.0分析数据,计量资料用 表示,比较用t检验;计数资料用百分数表示,比较用χ2检验,检验水准α=0.05。
2 结果
2.12组围术期指标比较观察组术中出血量、肛门排气时间均低于对照组,差异均有统计学意义(P均<0.05);2组手术时间、清扫淋巴结数目、术后并发症发生率差异均无统计学意义(P均>0.05)。见表1。

表1 2组围术期指标比较
注:1)为χ2
2.22组随访情况比较观察组术后1 a复发率及转移率比较差异均无统计学意义(P>0.05);观察组术后3 a生存率稍高于对照组,但差异无统计学意义(P>0.05)。见表2。
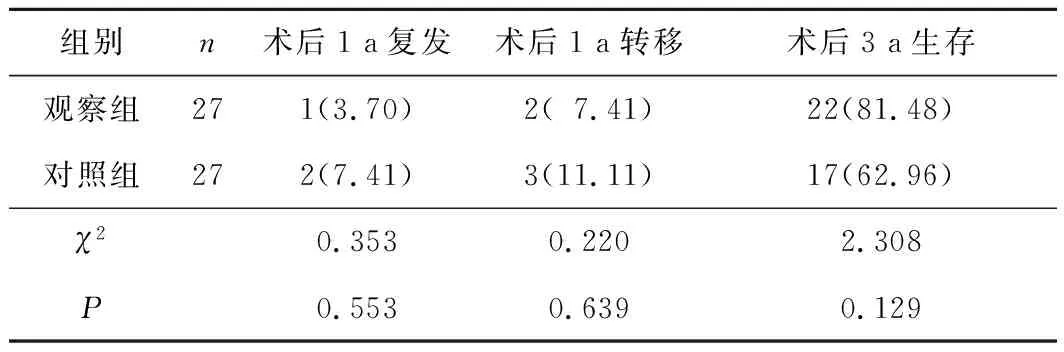
表2 2组随访情况比较 n(%)
3 讨论
20世纪80年代,全直肠系膜切除术逐渐应用于临床,显著提高了直肠癌患者的生存率。而对于结肠癌患者的治疗一直缺乏合适的术式,难以控制其复发率及提高生存率。2009年德国学者初次提出利用全结肠系膜切除术治疗结肠癌的观点,逐渐得到认可。
以往多采用开腹手术对结肠癌进行根治性治疗,但开腹手术有切口大、出血多、排气时间长等缺点。近年来,腹腔镜在临床上的应用范围逐渐增加,因其具有视野广、组织结构和解剖层次清晰、创伤轻、疼痛轻和出血少等优点[7],在结肠癌根治术中的疗效及安全性已获得广大临床医师的认可。腹腔镜全结肠系膜切除术应用于右半结肠癌的治疗,其优点主要是术后恢复快、并发症发生率低及远期疗效显著等。在腹腔镜下,镜头可以360°旋转和放大,拓展手术视野,使淋巴结清晰展现,淋巴结清扫更加彻底[8]。但需要注意的是,由于右半结肠癌病灶与邻近组织间解剖关系比较复杂,加之右半结肠供应血管变异较多,清扫淋巴结难度较大,手术难度更高,需引起手术操作医生足够的重视[9]。
腹腔镜全结肠系膜切除术入路分为腹部右侧及中间入路,但临床实践发现,中间入路需满足无瘤操作原则,且需要先高位结扎瘤体主要供血血管,便于通过沿肠道查找肠系膜及静脉。本研究开腹及腹腔镜手术均经中间入路完成手术。采用中间入路,先结扎肿瘤相关血管,防止肿瘤因挤压发生血液播散。Poon等[10]报道显示,中间入路获得淋巴结数目高于侧方入路,且降低并发症发生率,患者恢复快。本研究结果显示,观察组患者术中出血量、肛门排气时间均低于对照组,差异均有统计学意义(P均<0.05),与常永春等[11]研究结果一致。但本研究2组手术时间、淋巴结清扫数目、术后并发症发生率比较差异均无统计学意义(P均>0.05)。2组患者术后均获得3 a随访,观察组术后1 a复发及转移率均稍低于对照组,但差异均无统计学意义(P均>0.05);3 a生存率稍高于对照组,但差异也无统计学意义(P>0.05),这证实腹腔镜手术在患者的复发、转移及生存率方面均稍优于开腹手术。这与孙艳武等[12]和云文耀等[13]的研究结果基本一致。另外,本研究存在一定的局限性,比如并未就5 a生存率、阳性淋巴结数量进行比较,这尚需扩大样本量,延长研究时间,进一步研究。
综上所述,腹腔镜与开腹全结肠系膜切除术在右半结肠癌中的临床疗效均较好,腹腔镜全结肠系膜切除术具有创伤轻、疼痛轻和出血少等优点,临床上建议根据患者实际情况选择术式,有助于提高治疗效果,优化预后。
