改良重症超声快速管理方案对非计划入ICU患者的评估价值
2018-09-27王小亭刘大为中国重症超声研究组
赵 华,王小亭,刘大为;中国重症超声研究组
中国医学科学院 北京协和医学院 北京协和医院重症医学科, 北京 100730
重症患者病情复杂、变化快,常累及多个器官和系统。早期识别重症患者,快速评估心肺功能异常、血流动力学紊乱程度是预测患者短期生存率的关键。目前常用的评分系统,如急性生理及慢性健康状况评分Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHE Ⅱ)和序贯性器官衰竭评分(sequential organ failure assessment, SOFA),由于其中部分化验结果在入室后24 h后方能获得,故用于早期评估存在一定困难[1- 2],且上述评分系统对患者心肺功能及血流动力学状态的评估缺乏针对性,无法准确反映患者实际状态。
重症超声具有动态、实时、可重复的特点,适用于评估重症患者病情,并且可提供部分其他常规方法无法获取的数据[3- 6]。近期有研究发现,对既往无心脏病基础的ICU患者行超声筛查,高达36%的患者存在多于1处的隐匿性心脏异常,异常的数目与患者预后相关[7- 8]。本团队前期研究发现,重症超声快速管理方案(critical care ultrasonic examination,CCUE)在重症患者循环管理和呼吸困难病因判断中,能缩短初步诊断时间,提高初步诊断正确率,并能指导改进治疗策略[9- 11]。此后,我们在CCUE方案基础上进一步优化,形成了改良重症超声快速管理方案(modified critical care ultrasonic examination,M-CCUE)[12]。由于重症超声在休克复苏和心肺功能管理中起重要作用[13- 14],因此尽早实施系统化超声评估对重症患者的诊疗具有一定价值。
ICU收治的非计划入室患者由于血流动力学紊乱程度、病情严重程度及死亡率均显著高于常规预约患者[15- 18],预后更差,非计划入ICU率已被视为不良事件的替代指标,并被澳大利亚医疗保健委员会纳入医疗质量考核指标[19]。本文拟探讨M-CCUE方案对非计划入ICU患者的快速评估价值,并观察评估结果是否能改变临床医疗行为并更好地预测患者预后。
1 对象与方法
1.1 研究对象
2015年12月至2016年6月北京协和医院重症医学科收治的所有年龄大于14岁的非计划入室患者。
入选标准:(1)来源于急诊、院内普通病房病情加重、急诊手术或手术中出现意外情况的患者[16];(2)年龄大于14岁。
排除标准:(1)每日择期手术预约患者;(2)内科病房预约收治患者;(3)计划内再次入室患者;(4)合并胸廓严重畸形或大量皮下气肿无法行心脏超声检查者;(5)住院期间放弃积极治疗者。
本研究已获得北京协和医院医学伦理委员会批准(S- 617),患者本人或授权人均已签署知情同意书。
1.2 M-CCUE评估方案及评分标准
1.2.1 M-CCUE评估方案
所有入组患者于入室30 min内完成M-CCUE方案的系统评估。该方案包括重症肺部超声蓝点评估和重症心脏超声评估。重症心脏超声用于评估心脏是否存在显著异常,如大量心包积液、心包填塞、D字征、新的瓣膜毁损,以及右心功能、左心舒张功能、左心收缩功能和容量状态评估。
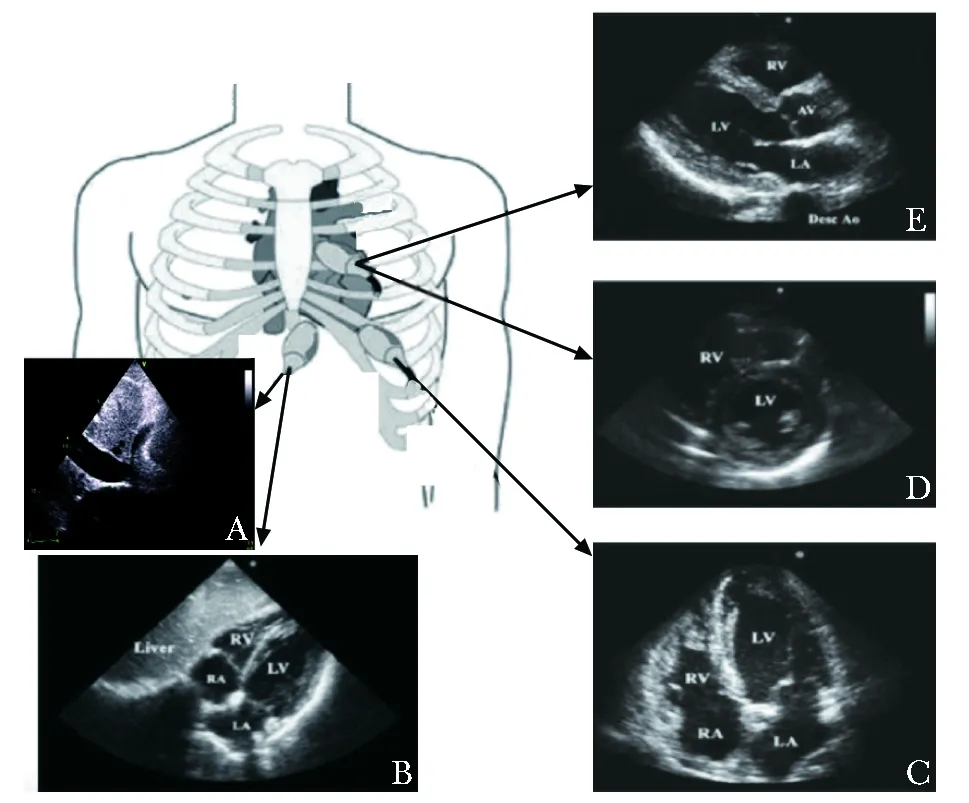
图 1 M-CCUE方案重症心脏超声图像A.下腔静脉; B.剑突下四腔心;C.心尖四腔心切面;D.胸骨旁短轴;E.胸骨旁长轴; M-CCUE:改良重症超声快速管理方案
M-CCUE方案具体包括:(1)重症心脏超声(图1):①剑突下四腔心切面和剑突下下腔静脉切面评估心包积液、下腔静脉宽度及随呼吸变化情况;②心尖四腔切面评估心脏长轴收缩、右心室/左心室比例(right ventricle/left ventricle,RV/LV)、左心房大小;③胸骨旁长轴和短轴切面评估左心室射血分数(left ventricle eject fraction,LVEF)、左室室壁厚度、室间隔形态。(2)重症肺部超声(图2):通过被检者的手定位,将手与锁骨平行,沿锁骨下缘摆放,据此将肺部分为:①上蓝点,被检查者手的第三、四掌指关节处,评估患者肺部气化情况,有无气胸;②膈肌点:沿腋中线水平肺与肝或脾的交界处,评估膈肌运动情况;③M点:上蓝点与膈肌点的连线中点为M点,评估是否存在肺水肿;④PLAPS点(posterolateral alveolar and/or pleural syndrome):M点垂直向后与同侧腋后线相交点,评估肺部实变和胸腔积液情况;⑤后蓝点:肩胛下线和脊柱围成区域,评估肺实变。
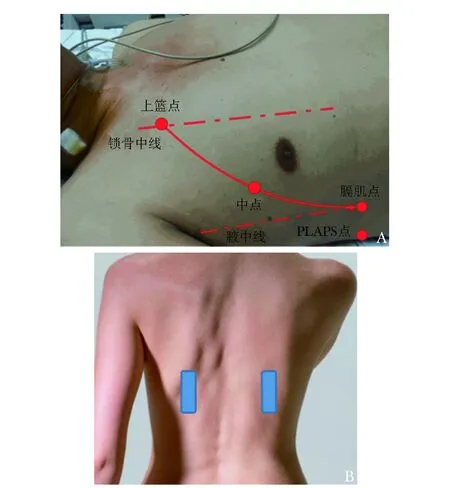
图 2 M-CCUE方案重症肺部超声定位A.上蓝点、M点、膈肌点、PLAPS点;B.双侧后蓝点M-CCUE:同图1
本研究由完成重症超声培训并获得资质认证、有半年以上重症超声操作经验的临床执业医师完成,同一患者由同一医师操作,并与一位高级别医师共同确认超声结果。如两位医师意见不一致,该患者予以剔除,不纳入本研究。
1.2.2 M-CCUE量化评分标准
记录患者入室后M-CCUE方案评估器官受累情况,分为左肺、右肺、心脏明显异常、右心功能、左室功能(收缩和舒张)、容量状态6大项。肺部超声正常为A线,其余均为异常表现(包括一个区域的B线>3条为B,肺部实变为C,气胸或胸腔积液为P),每个部位异常计1分,总分5分。
根据总体评估结果,计算M-CCUE评分(M-CCUE score,MCS)(表1),MCS总分范围为0~32分,分析总评分与预后的相关性。
1.3 结局观察指标
整理并分析患者一般临床资料及转入ICU的主要病因,主要研究终点为28 d 内死亡率,次要研究终点为48 h内死亡率、ICU住院时间、机械通气时间。
1.4 统计学分析
采用SPSS 20.0(IBM,Armonk,美国)进行统计学分析。呈正态分布的连续变量(如年龄、APACHE Ⅱ评分)以均数±标准差表示,采用t检验比较两组间差异。非正态分布的参数以中位数(四分位间距)表示,并使用非参数检验进行统计学分析。二元变量相关分析采用Pearson相关系数分析,参数呈非正态分布应用Spearman检验。应用二元Logistic回归模型分析相关性,以28 d内患者是否死亡及48 h内患者是否死亡分别作为二元分类因变量,入组时平均动脉压、心率、性别、年龄、APACHE Ⅱ评分、SOFA评分、MCS评分作为二元回归模型协变量。P<0.05认为差异有统计学意义。
2 结果
2.1 一般临床资料
研究期间共收治285例符合入选和排除标准的非计划入ICU患者,其中6例因放弃治疗自动出院,预后不明,4例因超声图像不完整予以剔除,3例因两位医师对超声结果判断不一致予以剔除。最终272例入选,其中男性158例,女性114例,平均年龄(54.6± 14.7)岁,APACHE Ⅱ评分(28.3±11.4)分,SOFA评分为(12.4±4.8)分,MCS为(14.6±7.2)分。87例(32.0%,87/272)患者伴发糖尿病,46例(16.9%,46/272)伴发高血压,34例(12.5%,34/272)伴发慢性阻塞性肺部疾病,26例(9.6%,26/272)伴发冠心病,16例(5.9%,16/272)伴发慢性肾功能不全。

表 1 M-CCUE评分标准
M-CCUE:同图1
2.2 血流动力学参数和临床特征
入室30 min内心率(110±32)次/min,平均动脉压为(62±21)mm Hg(1 mm Hg=0.133 kPa),提示入组患者血压偏低;氧合指数为176±46,提示入组时患者氧合较差;28 d内死亡率为17.6%,48 h内死亡率为13.2%,提示入室后48 h内患者血流动力学波动较大,死亡率较高(表2)。
2.3 M-CCUE评估结果
经过M-CCUE方案评估,所有入组患者MCS评分为14.6±7.2。其中仅3例(1.1%,3/272)患者未呈现明确异常结果,139例(51.1%,139/272)根据评估结果调整了药物治疗方案,30例加用强心药物,12例加用抗凝药物,52例行扩容治疗,45例加用利尿剂治疗。根据评估结果,对81例(29.8%,81/272)患者进行有创操作,32例紧急行纤维支气管镜检查,32例行胸水穿刺引流术,11例行腹腔穿刺引流术,6例行心包穿刺引流术。

表 2 非计划入ICU患者入室后30 min内血流动力学参数
2.4 预后分析
患者28 d死亡率与MCS、APACHE Ⅱ和SOFA评分呈正相关,48 h死亡率和机械通气时间与MCS和SOFA评分正相关,ICU住院时间与MCS和APACHⅡ 评分呈正相关(表3)。
2.5 MCS与预后关系
根据MCS总分,将所有入组患者分为3组,低危组(0~10分)、中危组(11~20分)和高危组(21~32分),3组患者间28 d死亡率、ICU住院时间和机械通气时间差异有统计学意义(表4)。
2.6 死亡风险的多因素分析
以28 d内患者是否死亡将患者分为两组,单因素分析显示,两组患者年龄、氧合指数、MCS、APACHE Ⅱ、SOFA评分存在统计学差异,其余指标无统计学差异(表5)。进入法分析显示,年龄、MCS、APACHE Ⅱ、SOFA评分是28 d内死亡的独立危险因素(表5)。
以48 h内患者是否死亡作为因变量,单因素分析显示,两组患者年龄、氧合指数、平均动脉压、MCS、SOFA评分存在统计学差异,其余指标无统计学差异(表5)。进入法分析提示,年龄、MCS、SOFA评分是患者48 h内死亡的独立危险因素(表6)。
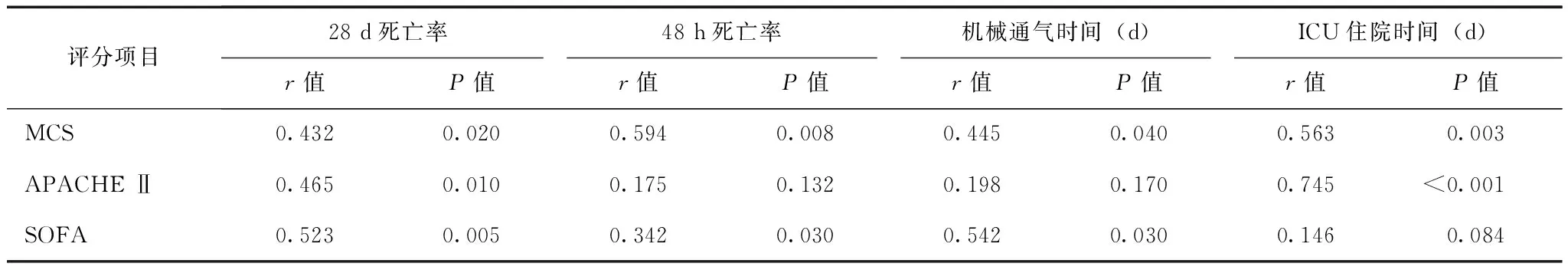
表 3 非计划入ICU患者病情评分与预后的相关性
MCS:改良重症超声快速管理方案评分;APACHE Ⅱ:急性生理与慢性健康状况评分Ⅱ;SOFA:序贯性器官衰竭评分
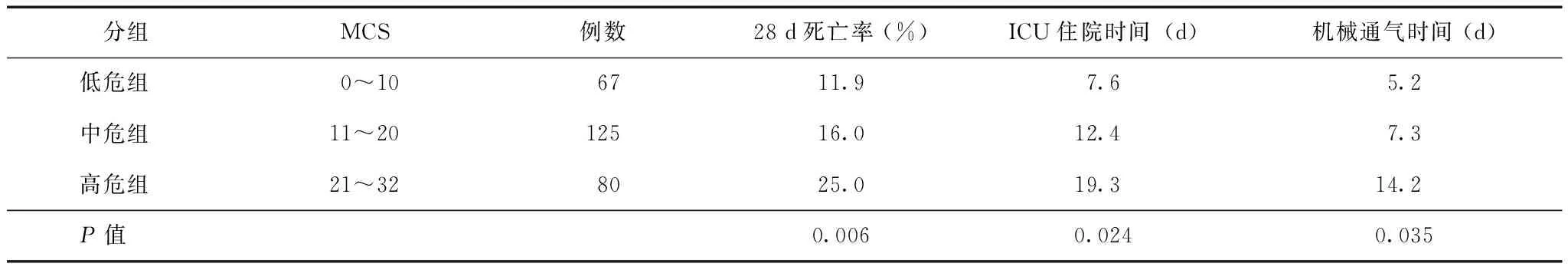
表 4 MCS与非计划入ICU患者预后相关性
MCS:同表3
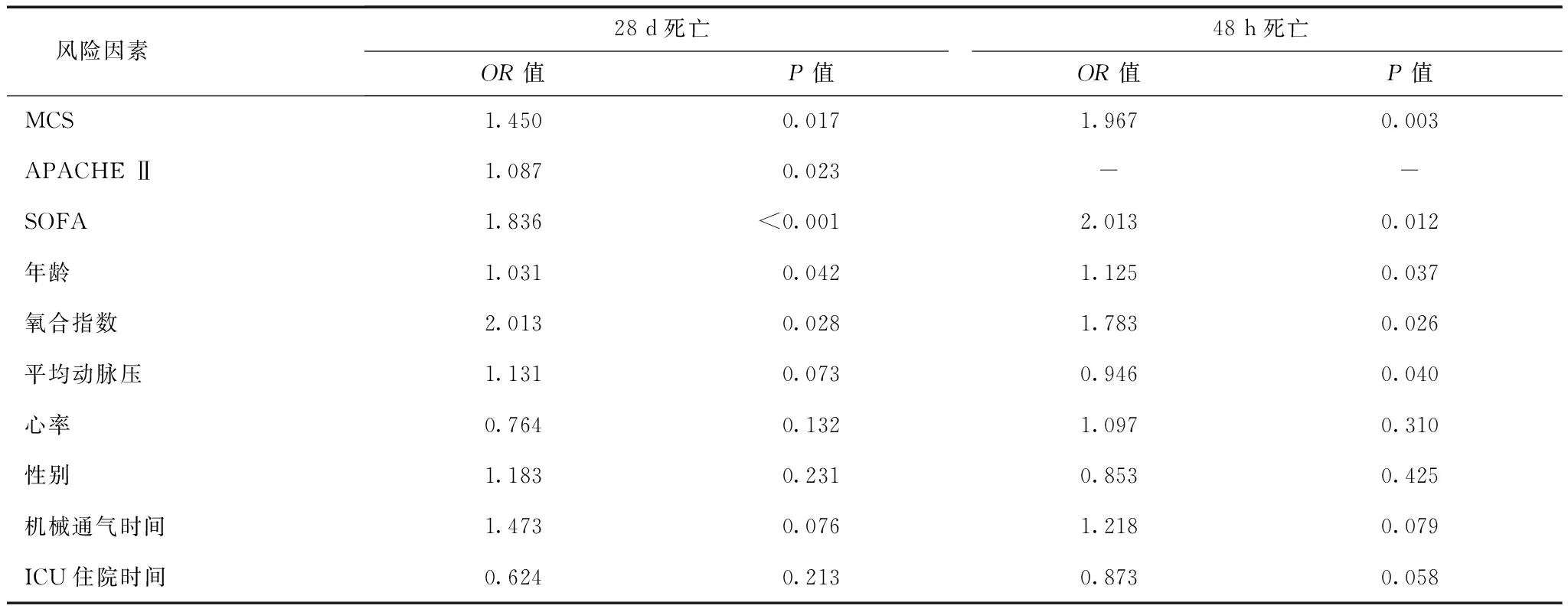
表 5 非计划入ICU患者28 d和48 h死亡风险单因素分析
MCS、APACHE Ⅱ、SOFA:同表3
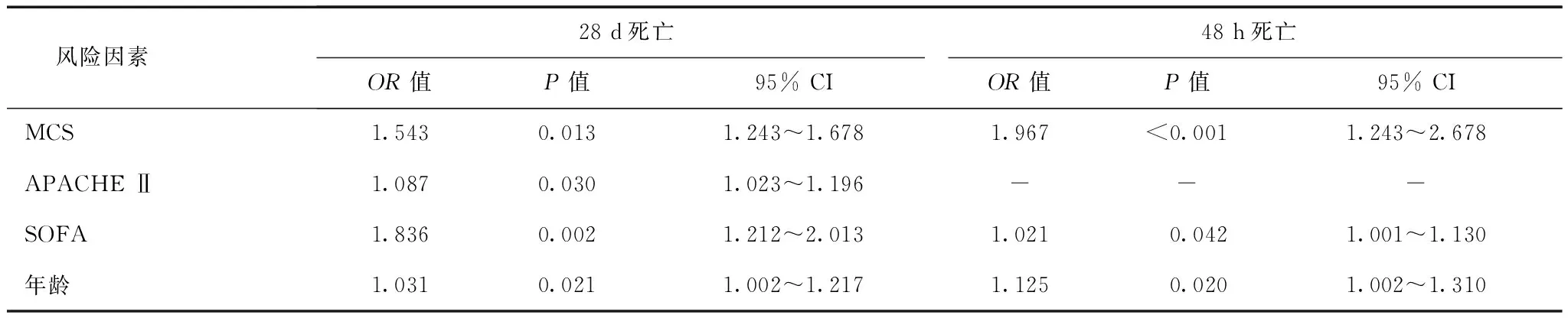
表 6 非计划入ICU患者28 d和48 h死亡独立危险因素分析
MCS、APACHE Ⅱ、SOFA:同表3
3 讨论
ICUARC数据库分析显示,2012年约有4万例非计划ICU入室患者,其中80%在此期间病情恶化[17]。早期评估疾病严重程度是预测危重症患者预后的重要环节,尤其是对全身感染和感染性休克患者,早期识别及6 h内及时准确的循环复苏是决定生存率的关键[20]。
目前常用的APACHE Ⅱ和SOFA评分系统尚无法实现早期评估[21],而重症超声检查不仅能系统显示器官病理变化,甚至可以发现潜在疾病,从而改变临床治疗策略[22- 26]。尽早优化血流动力学状态可以改善预后,延迟则会增加患者死亡率[27],因此临床急需可实现患者入室后迅速判断心肺功能异常及血流动力学紊乱情况的早期评价系统,以指导制定和调整治疗方案。
M-CCUE方案对呼吸和循环不稳定患者的病因筛查和治疗具有一定优势,能提供描述心脏结构和功能的详细参数,判断患者容量状态[28]。本研究不同于以往工作,入选患者均为非计划转入ICU,APACHE Ⅱ评分较高,入室30 min内执行M-CCUE方案并根据评估结果调整医疗行为,结果显示,短时间内(少于30 min)对非计划入ICU患者实施M-CCUE评估方案是可行的,可提供常规检查无法获取的医疗信息。本研究中约半数患者调整了药物治疗方案,约30%患者接受了侵入性的检查或治疗措施,提示M-CCUE方案早期评估结果是可以指导治疗、调整临床决策的。 鉴于重症超声快速、无创、床旁可实施和数据可重复等特点, M-CCUE方案对于早期评估非计划入ICU患者病情非常必要。
M-CCUE方案还可预测非计划入ICU患者的预后,尤其是近期预后,包括28 d和48 h死亡率。本研究显示MCS评分是48 h死亡率的独立危险因素,且呈正相关,这与“ICU-sound”的研究结果相符,该研究发现,异常超声结果≤1个的患者组与≥2个的患者组之间死亡率存在显着差异,且≥2个组的死亡相对风险是≤1个组的2.49倍[8]。由于M-CCUE方案中的参数能帮助判断循环受累环节和肺部病变性质[28- 31],且与预后相关[32- 34],因此M-CCUE方案将这些指标整合后可较好预测患者预后。
本研究纳入患者例数较少,未对每一项评分项目进行析因分析以明确其与预后的关系,亦未评估其他系统,尤其是中枢神经系统、肾脏的血流及灌注等,可能会在一定程度影响对预后的判断。由于超声检查的操作医生掌握患者部分病情并参与诊疗计划的讨论,因此并非完全意义的盲法,对B超检查结果可能会产生一定影响;此外,虽然超声检查操作者均经过统一培训及认证,但不同操作者间的手法差异亦可能对结果判定造成一定偏倚。
重症患者的心肺受累常见,由经验丰富的医生对非计划入ICU患者实施M-CCUE评估方案,能够实现心肺功能的早期床旁评估,帮助医生了解患者整体情况、血流动力学特征以及肺部病理生理变化,指导临床决策,其量化评分可帮助预测患者预后,故建议对非计划入ICU患者尽快实施M-CCUE评估方案。未来开展的前瞻性研究,将更关注临床决策的调整策略及患者获益。
