用压力记录分析法分析完全肺静脉异位引流患儿手术中血流动力学变化
2018-09-22侯宇希韩丁欧阳川
侯宇希 韩丁 欧阳川
完全性肺静脉异位引流(total pulmonary venous allostatic connection,TAPVC)是指左右肺静脉血全部引流入右心房的一类先天性心脏结构发育异常。患者多于2月内,进展为肺动脉高压、肺静脉梗阻、右心衰竭,同时左心室充盈减少、全身输出量减低,患儿早期即可呼吸急促、发绀和代谢性酸中毒。若不进行外科干预,80%的患儿在出生后12个月内死亡[1-2]。根据文献报道,TAPVC围术期病死率大约在2%~30%,其中6个月以内的患儿病死率显著增高[3-5],因此选择适当的方法监测TAPVC患儿围手术期心脏功能及血流动力学的变化,通过优化的血流动学指标指导治疗,可以改善患儿的治疗结果。压力记录分析技术(pressure recording analytical method,PRAM)是一项微创血流动力学监测技术,使用方法简单、方便且微创,仅依靠一个动脉通路即可工作,该技术使用1 000Hz的高采样率对动脉波形进行采样,应用微扰理论计算出左心室每搏量(Stroke Volume),进而计算出心输出量等系列衍生参数[6-10]。本研究采用PRAM法分析我院2015年9月至2017年6月42例TAPVC患儿的围术期血流动力学变化。
资料与方法
1.病例收集 从2014年9月至2017年4月,纳入行TAPVC矫治手术患儿42例,其中男性16例,女性26例,年龄4d~1岁,患儿术前均经超声动图证实为TAPVC,其中心上型23例,心内型6例,心下型9例,混合型4例。临床表现为喂养困难,营养状况差,发育迟滞。部分患者共同静脉干梗阻,严重紫绀,来院时已出现呼吸困难,三凹症,心力衰竭。其中急诊抢救5例,3例行急诊手术。
2.麻醉方法 患儿入室后,常规监测心电图和经皮脉搏氧饱和度,使用咪达唑仑0.2mg/kg,哌库溴铵 0.2mg/kg 和舒芬太尼 1μg/kg,麻醉诱导,气管插管后行桡动脉或股动脉穿刺置管连续监测动脉血压,并连接Mostcare-PRAM监测仪。行经内静脉穿刺防止左方测压管和中心静脉导管。术中使用0.4 mg·kg-1·h-1咪达唑仑,4μL·kg-1·h-1舒芬太尼,160μL·kg-1·h-1哌库溴铵维持。 体外循环后,常规给予 3 ~ 5μL·min-1·kg-1多巴胺,0.02 ~ 0.1μL·min-1·kg-1肾上腺素,0.1 ~0.5μL·min-1·kg-1硝酸甘油。 维持 MAP>60mmHg(1mmHg=0.133kPa)。
3.观察指标 在全麻诱导结束手术开始前(T1),切开心包肝素化前(T2)、拔除主动脉插管后(T3)和术毕离室前(T4)各个时间点采集心率(HR)、收缩压(SysP)、舒张压(DiaP)、 重脉压(DicP)、体循环阻力(SVR)、每搏量指数(SVI)、心指数(CI)、每搏量变异度(SVV)、心脏循环效率(CCE)和最大压力梯度(dp/dt)等 Mostcare 血流动力学参数。
4.统计学方法 使用SPSS21.0进行统计学处理计量资料以均数±标准差表示,采用重复测量的方差分析,两两比较采用SNK法,非正态分布资料以中位数(P25,P75)表示,采用秩和检验。计数资料以频数(率)表示,组间比较用χ2检验。以P<0.05为差异有统计学意义。
结 果
1.患儿一般资料见表1。
表1 42例患者一般临床资料(±s)
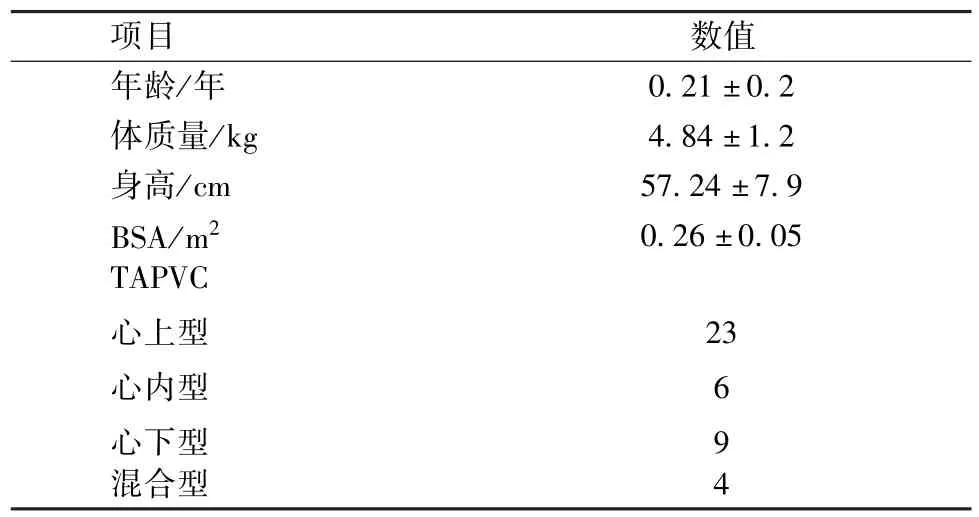
表1 42例患者一般临床资料(±s)
项目 数值年龄/年 0.21±0.2体质量/kg 4.84±1.2身高/cm 57.24±7.9 BSA/m2 0.26±0.05 TAPVC心上型心内型心下型23 6 9混合型 4
2.患儿Mostcare血流动力学各时间点比较结果CCE中T3比 T1、T2均显著降低(P<0.01),T4比T3均显著增高(P<0.01);HR 中 T2、T3、T4比 T1均显著增高(P<0.01),T3、T4比T2均显著增高(P<0.01);SVR中 T3比 T1、T2均显著增高(P<0.01),T4比 T1、T2均显著增高(P<0.05);SVI中T3、T4比 T1均显著降低(P<0.05);SVV中 T2比T1显著降低(P<0.05),T3比 T2显著增高(P<0.01);DPDT中 T3比 T1、T2均显著增高(P<0.05),T4比 T1、T2均显著增高(P<0.01),T4比T3显著增高(P<0.05)。CI各个时间点之间差异无统计学意义(P>0.05),表2。
表2 患儿Mostcare血流动力学各时间点比较结果[±s,M(QR)]
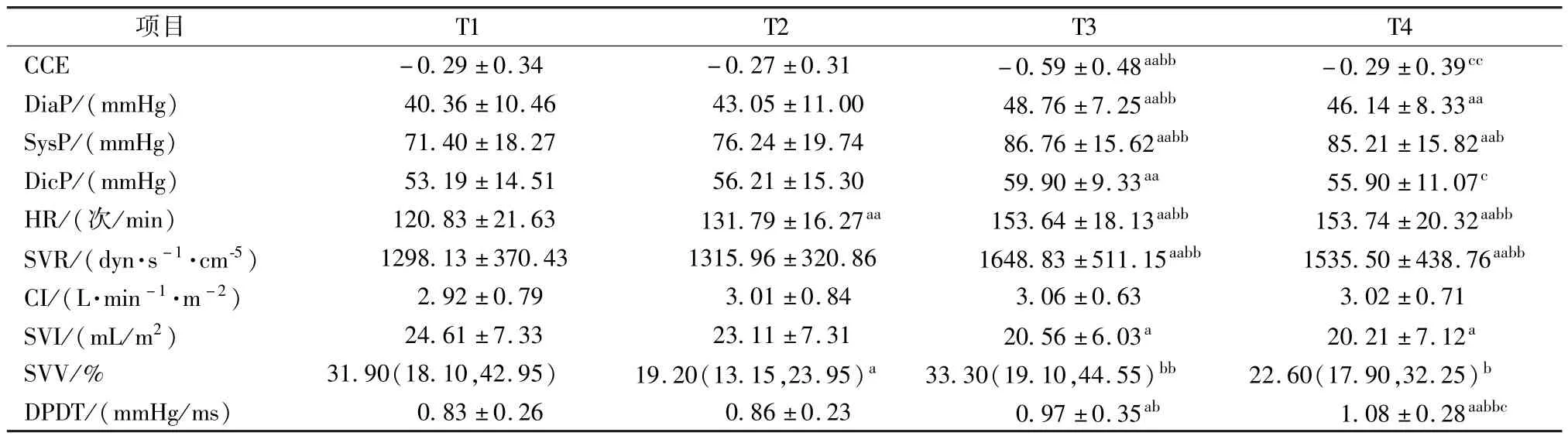
表2 患儿Mostcare血流动力学各时间点比较结果[±s,M(QR)]
注:与 T1相比,aP<0.05;与 T1相比,aaP<0.01;与 T2相比,bP<0.05;与 T2相比,bbP<0.01;与 T3相比,cP<0.05;与 T3相比,ccP<0.01
项目 T1 T2 T3 T4 CCE -0.29±0.34 -0.27±0.31 -0.59±0.48aabb -0.29±0.39cc DiaP/(mmHg) 40.36±10.46 43.05±11.00 48.76±7.25aabb 46.14±8.33aa SysP/(mmHg) 71.40±18.27 76.24±19.74 86.76±15.62aabb 85.21±15.82aab DicP/(mmHg) 53.19±14.51 56.21±15.30 59.90±9.33aa 55.90±11.07c HR/(次/min) 120.83±21.63 131.79±16.27aa 153.64±18.13aabb 153.74±20.32aabb SVR/(dyn·s-1·cm-5) 1298.13 ±370.43 1315.96 ±320.86 1648.83 ±511.15aabb 1535.50 ±438.76aabb CI/(L·min-1·m-2) 2.92 ±0.79 3.01 ±0.84 3.06 ±0.63 3.02 ±0.71 SVI/(mL/m2) 24.61 ±7.33 23.11 ±7.31 20.56 ±6.03a 20.21 ±7.12a SVV/% 31.90(18.10,42.95) 19.20(13.15,23.95)a 33.30(19.10,44.55)bb 22.60(17.90,32.25)b DPDT/(mmHg/ms) 0.83 ±0.26 0.86 ±0.23 0.97 ±0.35ab 1.08 ±0.28aabbc
讨 论
TAPVC是指肺静脉血液全部引流入右心房的一种复杂的先天性心脏疾病。TAPVC畸形矫治前多存在右心容量负荷过重、肺血管阻力增高、肺静脉回流不同程度梗阻导致左心室充盈不足、心输出量降低。TAPVC手术畸形矫治后,肺静脉血液直接全部流入左心房,左心室充盈明显增加,容易出现过负荷状态,甚至发生左心衰竭。因此,手术中循环功能管理直接影响围术期严重并发症的发生率和病死率。PRAM/Mostcare压力记录分析法是基于微扰理论,连续对压力轮廓形态进行分析,监测左心排血状况、动脉顺应性、外周血管阻力,血管对搏动血流的反应性等血流动力学参数。PRAM法不受心内、外分流的影响,甚至在单心室的患者之中也可以应用[11]。Jose在研究中证实,在婴幼儿和儿童中PRAM与超声多普勒法和Fick法测量的心排量具有良好的相关性[12-13]。本研究发现,本组手术中所有点心排血流均值能维护在2.92 L·min-1·m-2,略低于我们先前研究中室间隔缺损患儿(3.00±0.62)~(3.28 ±0.68)L·min-1·m-2[14]。 体外循环后通过血管活性药物的应用,本组患儿心排血量能保证重要器官的灌注。
本研究采用 PRAM法分析,提供了 CCE、CI、SVI、SVR、SVRI、dp/dt、SVV、PPV 等一系列血流动力学指标,可全面反映心脏的前后负荷和心肌的收缩功能。其中CCE参数是心血管系统在心脏收缩期消耗能与在整个心动周期消耗能量的比值,代表心脏循环系统的能量使用和消耗的情况,CCE为负值表示循环储备差。本研究发现TAPVC患儿畸形矫治前后CCE值均为负,尤其是T3(拔出主动脉插管后)CCE处于整个手术的最低点,经过调整麻醉深度,强心,适当的扩容治疗后,本组患儿在离室时CCE恢复到术前水平。TAPVC患儿因肺血流量高,而肺静脉与腔静脉混合血回流左心的血流量低,导致左心发育低下,畸形矫治后易发生左心衰竭。本研究TAPVC患儿体外循环结束后常规应用正性肌力药,部分患儿应用起搏器,发现(T3)和离室前(T4)SVI均明显低于畸形矫治前(T1),提示体外循环手术造成的心肌损伤和TAPVC患儿本身左心室发育不良等病理生理原因导致左心排血功能不良。本研究还发现,CI在各个时间点没有明显差异,体外循环后能够维持正常的重要器官组织灌注,其主要治疗方法是使HR较体外循环前明显明显加快。最大压力梯度(dp/dt)是Mostcare提示心脏功能的另一个重要指标,在动脉张力和硬度不变的情况下,可用来比较不同状态下的心脏收缩能力。Scolletta的研究结果显示,术中经食道超声心动测量得出的dp/dt值与Mostcare计算得出的 dp/dt存在良好的一致性。在本研究中,患儿在体外循环结束后(T3)和离室前(T4)dp/dt逐渐升高,且显著高于畸形矫治前(T1、T2),提示TAPVC患儿畸形矫治后,在血管活性药的辅助下,适当的控制前负荷并加快心率,能够有效提高左心室收缩功能,从而保证左心排血功能正常,改善TAPVC患儿的愈后。

图1 各时间点血流动力学变化 注:与 T1相比,aP<0.05;与 T1相比,aaP<0.01;与 T2相比,bP<0.05;与 T2相比,bbP<0.01;与 T3相比,cP<0.05;与 T3相比,ccP<0.01
TAPVC患儿术前右心容量负荷过重、左心发育不良,畸形矫治后左心室负荷增加,围术期易发左心衰,因此应进行严格的容量控制。本研究各时间点,SVV>15%,与TAPVC患儿围术期容量控制的管理理念相符。我们还发现TAPVC患儿体外循环结束后(T3、T4)比体外循环开始前(T1、T2)SVRI(外周阻力指数)显著升高,符合体外循环增加患者外周循环阻力的理论,提示TAPVC患儿体外循环结束后适当使用血管扩张药,起到降低外周循环阻力,减轻左心后负荷,改善左心功能,提高CCE,改善患儿围术期预后的作用。
综上所述,TAPVC患儿围术期应用PRAM法监测 CCE、SVI、dp/dt等指标,量化反映围术期前后负荷和心脏收缩功能的变化规律,为畸形矫治前后血管活性药物的选择和容量治疗等提供依据。完全性肺静脉异位引流的麻醉管理重点在体外循环后,通过增加心肌收缩力和维护心率同时控制患儿围术期容量负荷以维护左心排血功能。本研究时间点较少,未采集术后ICU各时间点的血流动力学参数,应用PRAM法指导TAPVC患儿围术期治疗是否能够改善患儿预后,还需进一步研究。
