行气化瘀中药联合西药治疗原发性高血压瘀血内阻证的疗效及对病人Hcy、25(OH)D水平的影响
2018-09-19,,
,,
原发性高血压是心内科常见疾病之一,亦是诱发心脑血管疾病主要独立危险因素之一,随着我国进入老龄化社会、生活工作节奏加快及饮食习惯改变,该病发病率均呈逐年增加趋势[1]。已有研究显示,血压变异性是反映原发性高血压病人血压波动关键指标之一,其水平与病人靶器官损伤程度具有相关性[2]。目前西医治疗原发性高血压多采用联合降压药物口服方案,但难以有效降低血压水平和控制血压变异,远期预后较差[3]。近年来中医药治疗原发性高血压研究已证实通过多层次、多环节及多靶点调节,有效改善血压水平和变异性[4]。本研究探讨中西医结合治疗原发性高血压瘀血内阻证的临床疗效及对病人同型半胱氨酸(Hcy)、25羟维生素D[25(OH)D]水平的影响,现报道如下。
1 资料与方法
1.1 临床资料 研究对象选取我院2014年1月—2016年7月收治的原发性高血压瘀血内阻证病人130例,随机分为对照组和中医组。对照组65例,男39例,女26例;年龄46岁~71岁(59.29岁±6.52岁);病程1年~5年(3.29年±1.40年);体重指数22 kg/m2~29 kg/m2(25.47 kg/m2±2.10 kg/m2);合并疾病:糖尿病12例,冠心病29例,高脂血症36例。中医组65例,男37例,女28例;年龄45岁~73岁(59.40岁±6.58岁);病程2年~5年(3.36年±1.43年);体重指数23 kg/m2~29 kg/m2(25.41 kg/m2±2.07 kg/m2);合并疾病:糖尿病14例,冠心病28例,高脂血症34例。两组临床资料比较,差异无统计学意义(P>0.05)。
1.1.1 纳入标准 符合《中国高血压防治指南2010》西医诊断标准[5],且高血压分级为Ⅱ级;符合《中药新药临床研究指导原则》中医瘀血内阻证诊断标准[6];年龄45岁~75岁;病程≤5年;研究方案经医院伦理委员会批准;病人或家属签署知情同意书。
1.1.2 排除标准 入组前4周服用相关中药方剂;继发性高血压;恶性肿瘤;血液系统疾病;肝肾功能不全;精神系统疾病;药物过敏;妊娠或哺乳期女性;临床资料不全。
1.2 治疗方法 对照组采用西药治疗,包括①苯磺酸氨氯地平(苏州东瑞制药有限公司生产,国药准字H20020390,规格:每片5 mg)口服,每次5 mg,每日1次;②马来酸依那普利(湖南千金湘江药业股份有限公司生产,国药准字H20066383,规格:每片10 mg)口服,每次10 mg,每日1次。中医组在对照组基础上给予行气化瘀中药辅助治疗,组方:当归15 g,熟地黄15 g,钩藤15 g,红花10 g,川芎10 g,赤芍10 g,桃仁10 g,牛膝10 g,桔梗10 g,枳壳10 g,麝香0.2 g(绢包),甘草10 g,每剂加水300 mL煎至100 mL,分两次口服。两组治疗时间均为8周。
1.3 观察指标 参照《中医病证诊断疗效标准》进行中医证候积分计算[7],主要证候包括头痛如刺、胸闷心悸、手足麻木、眩晕耳鸣、舌质暗及脉弦涩,根据严重程度分为0分、2分、4分、6分,分值越高提示症状越严重。血压变异性指标包括24 h舒张压标准差(24 hDSD),24 h收缩压标准差(24 hSSD),白天舒张压标准差(dDSD),白天收缩压标准差(dSSD),夜间舒张压标准差(nDSD)及夜间收缩压标准差(nSSD),检测仪器采用美国三泰公司Oscar2型动态血压检测仪。血液流变学指标包括血液高切黏度、血液中切黏度、血液低切黏度及血浆黏度,检测仪器采用上海寰熙医疗器械有限公司EB-5000型自动血液流变检测仪。实验室指标包括Hcy和25(OH)D,均采用酶联免疫吸附法,试剂盒由北京中杉金桥生物技术有限公司提供。记录病人治疗期间不良反应发生情况,包括头痛头晕、面部潮红、乏力及咳嗽。
1.4 疗效判定标准 显效:临床症状体征明显改善或消失,中医证候积分减分率>70%;有效:临床症状体征改善,中医证候积分减分率为30%~70%;无效:未达上述标准[7]。
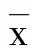
2 结 果
2.1 两组临床疗效比较 中医组总有效率显著高于对照组(P<0.05)。详见表1。
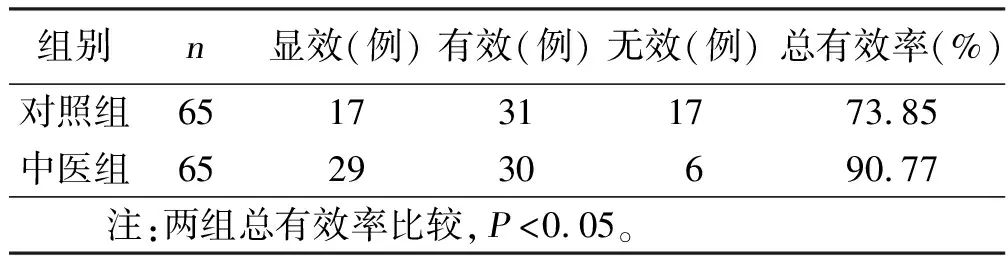
表1 两组临床疗效比较
2.2 两组治疗前后中医证候积分比较 中医组治疗后中医证候积分显著低于治疗前,且优于对照组(P<0.05)。详见表2。

表2 两组治疗前后中医证候积分比较(±s) 分
2.3 两组治疗前后血压变异性指标比较 中医组治疗后血压变异性指标水平均显著低于治疗前,且优于对照组(P<0.05)。详见表3。

表3 两组治疗前后血压变异性指标比较(±s) mmHg
2.4 两组治疗前后血液流变学指标比较 中医组治疗后血液流变学指标水平均显著低于治疗前,且优于对照组(P<0.05)。详见表4。

表4 两组治疗前后血液流变学指标比较(±s) mPa·s
2.5 两组治疗前后Hcy和25(OH)D水平比较 中医组治疗后Hcy和25(OH)D水平均优于治疗前,且优于对照组(P<0.05)。详见表5。

表5 两组治疗前后Hcy和25(OH)D水平比较(±s)
2.6 两组不良反应发生率比较 两组病人不良反应发生率比较,差异均无统计学意义(P>0.05)。详见表6。
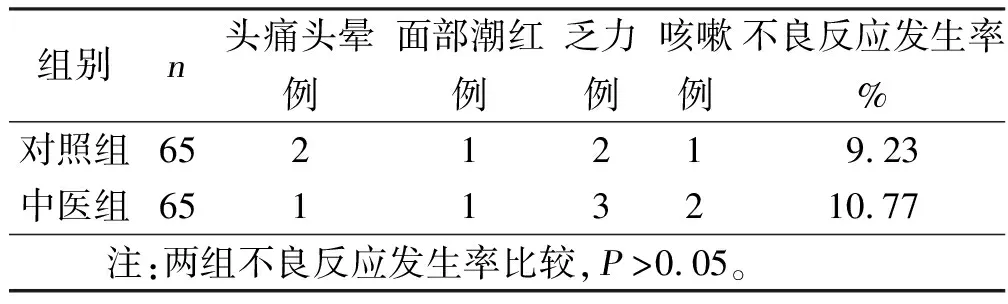
表6 两组不良反应发生率比较
3 讨 论
原发性高血压是公认的老年人心血管疾病重要的诱发因素之一,近年来临床报道显示,病人血压处于异常高水平状态,血压变异性随之增高[8]。钙拮抗剂(CCB),血管紧张素转化酶抑制剂(ACEI),血管紧张素Ⅱ受体阻滞剂(ARB)及β受体阻滞剂等西医降压药物尽管可在一定程度上降低血压水平,但对血压变异性干预效果欠佳,远期高血压靶器官损害或其他脑血管疾病发生风险显著升高[9-10]。如何有效缓解原发性高血压病人临床症状,降低血压变异性及改善远期预后已越来越受到医学界关注。
中医学将原发性高血压归于“眩晕”“头痛”范畴,认为素体、精神、饮食、七情及劳欲等多因素长期相互作用,脏腑功能失调,气血运行紊乱,久之气滞血瘀、内结于心则发为本病[11];《血证论·瘀血》云:“瘀血攻心,心痛,头晕,神气昏迷,不省人事”;《医宗金鉴》则曰:“瘀血停滞……神迷眩晕,非纯用破血行血之剂,不能攻逐荡平也”[12];故中医治疗该病以行气通络和化瘀止痛为主。本研究所用行气化瘀中药组方,当归生血活血,熟地黄滋阴补肾,钩藤平肝熄风,红花行血祛瘀,川芎化瘀活血,赤芍通络散结,桃仁活血祛瘀,牛膝通脉滋肾,桔梗理气散结,枳壳宽胸行气,麝香开窍止痛,而甘草调和诸药以奏通脑窍、活心血及逐瘀血之功效。现代药理学研究显示,当归提取物可促进高血压模型大鼠血管显著扩张,抑制血管平滑肌细胞增殖,并有助于维持血管壁结构[13];钩藤提取物能显著下调高血压模型大鼠血浆内皮素水平,改善血管内皮功能[14];红花软化血管,提高血管弹性及降低血管阻力方面疗效亦被广泛证实[15]。
本研究结果显示,中医组治疗总有效率、治疗后中医证候积分、血压变异性指标及血液流变学指标水平均优于对照组(P<0.05),表明中西医结合治疗原发性高血压在改善临床症状、控制血压变异水平及降低血液黏稠度方面优势明显;中医组治疗后Hcy和25(OH)D水平均优于治疗前且优于对照组(P<0.05),证实中药方剂辅助原发性高血压治疗有助于改善Hcy和25(OH)D水平,认为可能是该方案具有更佳的临床疗效重要机制之一。已有研究显示,Hcy和25(OH)D水平与原发性高血压病人血压变异性程度关系密切[16]。Hcy是蛋氨酸代谢过程的一种中间产物,作为含硫氨基酸,其外周血水平上升在脑血管疾病发生中的重要作用已被大量研究证实;高Hcy水平诱发氧自由基合成,动脉血管内皮舒缩功能损伤同时,可促进血管平滑肌细胞增殖分化,导致血管内膜增厚,动脉硬化发生,并最终引起血压变异性加大[17]。部分学者报道证实,25(OH)D水平降低可促进心血管病发生,而外源性补充维生素D有助于提高血压控制效果,延缓高血压病情进展;此外,其在增加血压变异性程度作用亦有报道[18]。两组不良反应发生率比较,差异无统计学意义(P>0.05),显示行气化瘀中药联合西药治疗原发性高血压瘀血内阻证较单纯西药并未导致严重不良反应,安全性符合临床需要。
综上所述,行气化瘀中药联合西药治疗原发性高血压瘀血内阻证可有效减轻临床症状、体征,提高血压稳定性,降低血液黏稠度,调节Hcy和25(OH)D水平,且未增加不良反应发生风险。
