基于DRGs的医院感染疾病负担研究
2018-09-18王力红李小莹仇叶龙张京利马文晖赵会杰
■ 韩 叙 王力红 李小莹 仇叶龙 赵 霞 张京利 马文晖 赵会杰
医院感染(healthcareassociated in fection,HAI)指住院病人在医院内获得的感染[1],是医疗安全(不良)事件的重要构成之一[2]。作为负性事件,医院感染将显著增加患者的医疗费用,延长住院时长,从而加重患者的疾病负担[3]。但是,医院感染的发生与患者的原发疾病、治疗手段、基础慢性病史等基本情况有着密切的关系[4],医院感染的疾病负担研究,若无法对以上相关因素进行科学的标化分组比较分析,则会对研究结果的准确性造成一定的影响。
诊断相关分组(diagnos is related groups, DRGs)依据病例的主要诊断类别、诊疗方式、资源消耗等情况将病例进行科学分组[5],是一种相对合理的质量评价方法和医疗费用管理方法[6]。DRGs自1979年于美国开始研制开发起,至今在全球已应用发展近40年,这一方法的应用在提高医院管理水平及控制医疗费用方面效果显著[6]。
本研究基于DRGs,采用时间消耗指数与费用消耗指数为评价指标,比较医院感染病例与非医院感染病例的时间与费用消耗水平,科学评价医院感染的疾病负担情况。
1 资料与方法
1.1 数据来源
整理收集2016年北京市某三级甲等综合医院全部住院病例的DRGs信息及该医院2016年全部医院感染病例基本信息。其中住院病例DRGs信息获取自“北京地区住院医疗服务绩效评价平台”,医院感染病例信息获取自“北京市医院感染监控管理系统”。标杆数据采用2016年全市DRGs情况,数据获取自“北京地区住院医疗服务绩效评价平台”。
1.2 医院感染诊断标准
本研究中医院感染病例的判定,依据原卫生部2001年印发的《医院感染诊断标准(试行)》,全部医院感染病例由临床医生诊断上报并由医院感染管理专职人员质控后确定。
1.3 纳入及排除标准
本研究对象为2016年1月1日至2016年12月31日出院的该医院全部住院病例。本研究参照北京地区住院医疗服务绩效评价平台数据分析标准,为保障分析结果的质量,剔除住院天数大于60天或住院费用小于5元的病例,以及主要诊断与手术及操作无关组(QY组)病例。
1.4 评价指标
本研究中病例的疾病负担从住院时间及住院费用两个维度进行分析,分别采用时间消耗指数和费用消耗指数两个评价指标进行量化比较。此评价指标依据各组病例的诊断相关分组情况将住院时间及住院
费用进行标准化,计算公式为:

1.5 研究方法
回顾性分析2016年北京市某三级甲等综合医院全部住院病例的DRGs信息,初步比较医院感染病例组与非医院感染病例组的平均住院日及例均费用,并通过计算医院感染病例组及非医院感染病例组病例的时间消耗指数及费用消耗指数,进一步比较不同组病例的疾病负担差异。本研究中定量数据的统计学比较采用t检验,P<0.05认为差异具有统计学意义。本研究中数据整理、统计与分析采用SPSS 19.0软件完成。
2 结果
2016年,全院出院病例共计50 012例,其中医院感染病例967例,医院感染发病率为1.93%。剔除未入组病例后,纳入分析的病例共计49 818例,其中院感病例930例,非院感病例48 888例,入组病例医院感染发病率为1.87%。疾病负担方面,医院感染入组病例平均住院日为21.71天,显著高于非院感病例组平均住院日水平(t=40.107, P<0.001);医院感染入组病例例均住院费用为85 305.79元,显著高于非院感病例组例均费用(t=24.316, P<0.001)
2016年,全院入组病例共覆盖640个DRGs,其中医院感染病例分布于其中的225个DRGs,院感病例组DRG组数覆盖全院总DRG组数的35.16%。医院感染病例最为集中的主要诊断类别(major diagnosis category,MDC)为神经系统疾病及功能障碍(MDCB)、呼吸系统疾病及功能障碍(MDCE)、循环系统疾病及功能障碍(MDCF)3组,分别占全部院感病例的36.67%、10.97%、10.11%,合计占比57.74%。
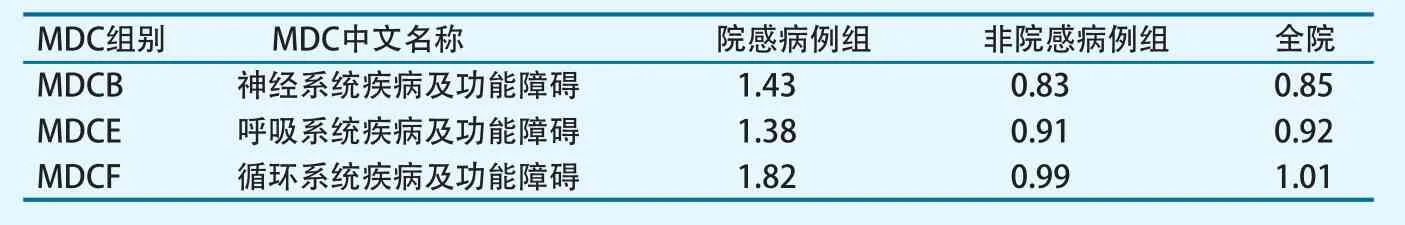
表1 2016年医院感染病例与非院感病例各MDC组时间消耗指数比较
分析比较神经系统、呼吸系统及循环系统疾病及功能障碍3个MDC组的时间消耗指数与费用消耗指数,结果显示医院感染病例组与非医院感染病例组在时间及费用消耗方面差异明显。时间消耗方面,以上3组中院感病例组的时间消耗指数均明显高于非院感病例组,其中循环系统疾病及功能障碍组中院感病例组的时间消耗指数为非院感组的1.84倍,住院时间负担差异最为显著(表1)。比较费用消耗情况,3组中院感病例组的费用消耗指数同样明显高于非院感病例组,其中神经系统疾病及功能障碍组中院感病例组的费用消耗指数为非院感病例组的2.15倍,住院费用负担差异最为显著(表2)。
3 讨论
基于DRGs的本次研究,有效地结合了疾病种类及其严重性与复杂性将病例进行分组,从而更加科学地分析说明医院感染所造成的疾病负担程度。研究结果显示,医院感染病例显著增加了患者的疾病负担,在时间与费用的消耗方面都较未发生医院感染的病例明显升高,在增加患者疾病负担的同时,也显著降低了医院整体的医疗效率及服务评价。本研究通过对相同MDC组病例的对比分析,展示医院感染发生后所造成的对于医方及患方的不良影响,再次强调了医院感染防控工作对医院医疗质量提升及精细化运营效率提高的重要作用。

表2 2016年医院感染病例与非院感病例各MDC组费用消耗指数比较
DRGs的分组依据包含了病例的主要疾病类别、诊疗操作方式、严重复杂程度等基本信息,同时在此基础上充分结合了临床专家咨询及数据测算等结果,最终保证了这一分组的科学合理性[7]。DRGs相关研究的常用评价指标包括DRGs组数、病例权重、病例组合指数(CMI)、时间消耗指数、费用消耗指数等,用于评价医疗机构或各目标群体医疗服务覆盖的疾病广度及难度,以及同类别疾病的医疗服务效率水平[8]。近年来,国内越来越多的医院管理人员开展了基于DRGs的医疗服务评价研究[9],但DRGs与医院感染相关的研究方向则未得到充分关注。本研究基于DRGs的数据基础,通过时间与费用消耗指数进行医院感染疾病负担的研究讨论,是对于DRGs相关研究方法在医院感染领域应用的一种探索尝试。未来,基于DRGs可更好地开展不同医疗机构或目标团体间医院感染管理水平的横向比较。
DRGs的相关研究在我国始于20世纪90年代,至21世纪逐步启动了以北京地区为代表的试点性应用研究,通过探索改进取得了较为宝贵的推广经验[10]。近年来,随着国家政策、社会环境、管理和信息化水平、研究基础和人才保障等多方面条件的支持与成熟,DRGs付费改革试点工作稳步开展,逐步为我国DRGs付费的全面应用提供坚实基础[11-12]。随着DRGs付费时代的到来,其对医疗行为规范化改进的促进作用也将进一步显现。除外其对医疗质量提升、诊疗方式优化选择、药品耗材合理应用等方面的促进[13],其对医院感染的预防控制工作也将颇有助益。正如研究结果所示,医院感染每例的发生都预示着住院时间和费用的额外消耗。时间消耗的增加将致使病床使用效率的降低从而降低运营效益;而因时间延长所增加的床位、人力使用费用以及因治疗医院感染所消耗的大量诊疗费用,在未来则因DRGs付费制度而转由医疗机构主要承担。这一人力、物力、财力的多重负担,必然引起医疗机构及临床诊疗团队的高度重视。DRGs时代的医院感染防控,或将更多地由临床团队主动参与,主动寻求感控专职人员的协作,通过认识与行为的全方位提升,有效控制并减少医院感染的发生,不断地提高医疗质量及服务效率。
本研究数据取自以神经及老年医学为重点的三级甲等综合医院,结果显示其中神经、呼吸、循环3个MDC组的医院感染病例疾病负担明显加重,指导医院感染管理人员及临床诊疗团队关注相关疾病的医院感染防控工作。但是,由于医院学科重点及病例样本量所限,无法较为全面地研究各系统疾病的疾病负担情况,未来通过研究时间及机构范围的扩展,进一步完善全部分类疾病的医院感染疾病负担的相关研究成果。
