不同输卵管处理方式对行腹腔镜全子宫切除术患者围手术期临床指标及激素水平的影响
2018-09-14李龙珠徐翠翠周珊娜
李龙珠,徐翠翠,周珊娜
除恶性肿瘤外,包括子宫肌瘤、子宫腺肌症及宫颈上皮内瘤样病变(CIN)在内子宫良性疾病亦是全子宫切除术重要适应证,占患者总数的59%~65%[1]。大量实验及临床研究显示,全子宫切除术可造成患者卵巢功能损伤,同时相关诊疗指南亦认为绝经前女性需尽量保证卵巢内分泌功能正常[2];而国外学者报道证实,术中输卵管切除能够有效预防远期卵巢癌发生风险[3];但是否会进一步损伤卵巢功能以致诱发卵巢早衰尚无明确定论。本文旨在探讨输卵管保留和切除对行腹腔镜全子宫切除术患者围手术期临床指标及激素水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 收集浙江省舟山市妇幼保健院2014年8月至2017年4月收治的行腹腔镜全子宫切除术患者90例,按照随机数字表法分为保留组和切除组,各45例。保留组平均年龄(43.39±2.25)岁;平均孕次(2.80±0.76)次;平均产次(1.63±0.72)次;平均月经周期(30.43±4.61)d;根据子宫疾病类型划分:子宫肌瘤21例,子宫腺肌症10例,CIN3级14例。切除组平均年龄(43.56±2.29)岁;平均孕次(2.74±0.74)次;平均产次(1.59±0.70)次;平均月经周期(30.51±4.64)d;根据子宫疾病类型划分:子宫肌瘤23例,子宫腺肌症9例,CIN3级13例。两组一般资料差异无统计学意义(> 0.05)。
1.2 纳入和排除标准 纳入标准:经TCT及手术病理活检确诊子宫良性疾病;符合全子宫切除指征,且自愿接受手术;年龄40~46岁;月经周期及性激素正常;患者及家属知情同意。排除标准:合并卵巢疾病、近8周应用激素类药物、合并严重内分泌系统疾病、重要脏器功能障碍及凝血功能异常的患者。
1.3 治疗方法 入选患者均行腹腔镜全子宫切除术。保留组患者在手术过程中保留输卵管,即先行输卵管峡部近宫角处电凝,以超声刀离断输卵管峡部再行子宫切除。切除组患者在手术过程中切除双侧输卵管,即于壶腹部近伞端浆膜处提起输卵管,在周围系膜展平状态下自近输卵管下缘伞端系膜处开始电凝,切断输卵管系膜及输卵管再行子宫切除。
1.4 观察指标 (1)比较两组手术用时、手术出血量及术后住院时间;(2)采用美国BeckmanCoulter公司AU4800全自动生化分析仪对卵泡刺激素(FSH)、黄体生成素(LH)、雌二醇(E2)及抗苗勒管激素(AMH)水平进行检测,并进行比较;(3)随访记录术后3个月和6个月围绝经期症状发生情况,围绝经期症状发生判定标准为改良Kupperman评分≤6分[4]。
1.5 统计方法 采用SPSS18.0统计软件进行统计学分析。计量资料采用均数±标准差表示,采用 检验;计数资料采用 2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组围手术期临床指标水平比较两组围手术期临床指标水平差异均无统计学意义(均P>0.05);见表1。
2.2 两组治疗前后激素水平比较 两组治疗前FSH、LH、E2及AMH水平差异均无统计学意义(均P>0.05);两组治疗后FSH、LH、E2及AMH水平差异均无统计学意义(均P>0.05);见表2。
2.3 两组围绝经期症状发生率比较随访3个月和6个月,保留组围绝经期症状发生率分别为 4.44%(2/45)和8.89%(4/45),切除组分别为 6.67%(3/45)和13.33%(6/45);两组随访围绝经期症状发生率差异均无统计学意义( 2=1.45、2.01,均 P > 0.05)。
3 讨论
全子宫切除术中因需对卵巢子宫动脉上行支进行阻断,卵巢血液供应往往减少40%~50%,进而损伤卵巢功能,加快卵巢早衰进程;但手术过程中输卵管切除与否对于卵巢功能影响尚无明确定论[5-6]。部分回顾性报道显示,全子宫切除术中性输卵切除可进一步影响卵巢血供,降低卵巢储备功能,进而增加卵巢功能衰退发生风险[7];但另一项研究则证实,子宫切除术中行同期输卵管切除在预防术后盆腔积液发生同时,未对卵巢功能和激素分泌水平产生不良影响[8]。本次研究结果中,两组患者手术用时、手术出血量及术后住院时间差异均无统计学意义(均P>0.05),这表明术中行输卵管切除并未加重全子宫切除术患者医源性创伤和影响术后康复进程。两组患者治疗前后FSH、LH及E2水平差异均无统计学意义(P>0.05);两组随访围绝经期症状发生率差异均无统计学意义(均P>0.05),这证实腹腔镜全子宫切除术中同时行输卵管切除较保留患者对于卵巢激素分泌功能损伤较为接近。既往学者报道称切除输卵管可能诱发卵巢功能衰竭进程加快[9],本研究结果与之不一致。笔者认为这可能与手术切除手段密切相关。笔者采用超声刀完成输卵管切除能够有效避免传统电凝后再切除所激发血管及卵巢组织热损伤。此外,两组治疗后AMH水平差异无统计学意义(>0.05),这提示切除输卵管并未造成腹腔镜下全子宫切除术患者卵巢储备功能较保留方案进一步下降,与以往报道结论相符[10-11]。
目前医学界已逐渐认可输卵管细胞恶变是导致卵巢癌发生重要原因这一观点;世界卫生组织研究表明,输卵管已成为卵巢高级别浆液性腺癌发源组织之一[12-13];故在行全子宫切除术中同期完成输卵管切除可在一定程度上降低远期卵巢及盆腔恶性肿瘤罹患风险[14];笔者认为对于无生育需求、围绝经期或卵巢癌家族史女性应尽量切除无功能输卵管。但鉴于纳入样本量少、单一中心及随访时间短等多种因素制约,所得结论仍需更深入研究确证。
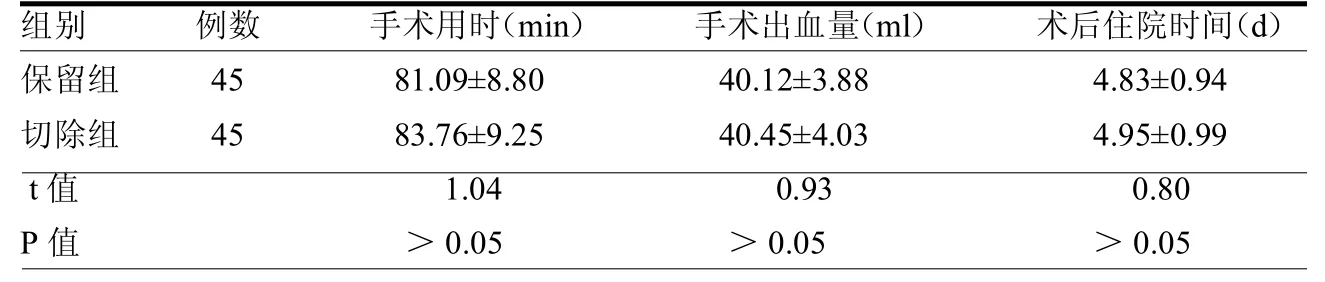
表1 两组患者围手术期临床指标水平比较
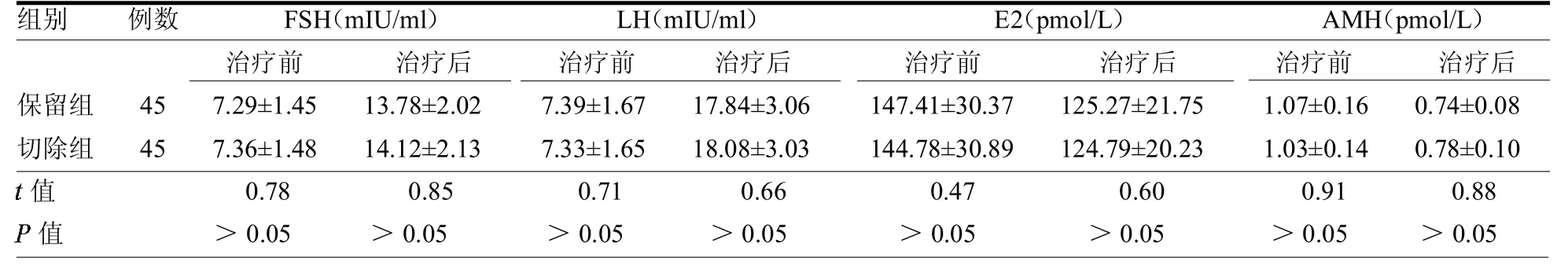
表2 两组患者治疗前后激素水平比较
