肩难产76例临床分析
2018-09-14张春华汪期明
张春华,汪期明
肩难产是一种少见的分娩期并发症[1],处理不当可致母儿严重后果,如发生新生儿窒息、臂丛神经损伤、锁骨骨折、产妇产后出血、会阴裂伤及产褥感染等[2];因此,早期预测和正确处理肩难产在临床上具有重要意义。浙江省象山县红十字台胞医院近10年间共发生76例肩难产,现将有关资料总结报道如下。
1 资料与方法
1.1 一般资料 2008年1月至2018年1月在本院共分娩22 300例,发生肩难产76例(肩难产组);随机抽取同期阴道顺利分娩的100例作对照组。对照组孕妇平均年龄(26.2±7.8)岁,平均身高(162.5±9.8)cm,平均体质量(72.4±7.6)kg,平均孕龄(282.0±10.5)d;肩难产组孕妇平均年龄(25.6±6.8)岁,平均身高(161.3±10.3)cm,平均体质量(73.6±8.2)kg,平均孕龄(285.0±8.0)d。两组一般资料差异无统计学意义(> 0.05)。
1.2 肩难产的处理 所有的肩难产病例在出现娩肩困难前均已行会阴侧切术。使用McRorbert法31例,使用压前肩法23例,Wood法10,牵后臀娩后肩法6,联合McRorbert法+压前肩法4例,联合McRorbert法+断锁骨法2例。
1.3 观察指标 两组孕妇分娩前 1周宫高、腹围,B超检测胎儿双顶径、胸围、腹围、股骨长情况;两组1 min Apgar评分、新生儿损伤情况;两组产妇产后出血、会阴裂伤及产褥感染发生率情况。1.4 统计方法 采用SPSS18.0统计软件进行统计学分析,计量资料采用均数±标准差表示,采用 检验;计数资料采用 2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇及胎儿 B超测量指标的比较 两组孕妇宫高、腹围差异均有统计学意义(均P<0.05);两组胎儿胸围、腹围差异均有统计学意义(均<0.05),两组胎儿双顶径和股骨长差异均无统计学意义(均P>0.05)。见表1。
2.2 肩难产对产妇及新生儿的影响肩难产组和对照组孕妇出现新生儿重度窒息(Apgar评分<4分)、损伤、产后出血、会阴裂伤、产褥感染差异均有统计学意义(均<0.05),其中,肩难产组孕妇臂丛神经损伤5例,锁骨骨折5例,肱骨骨折2例。见表2。
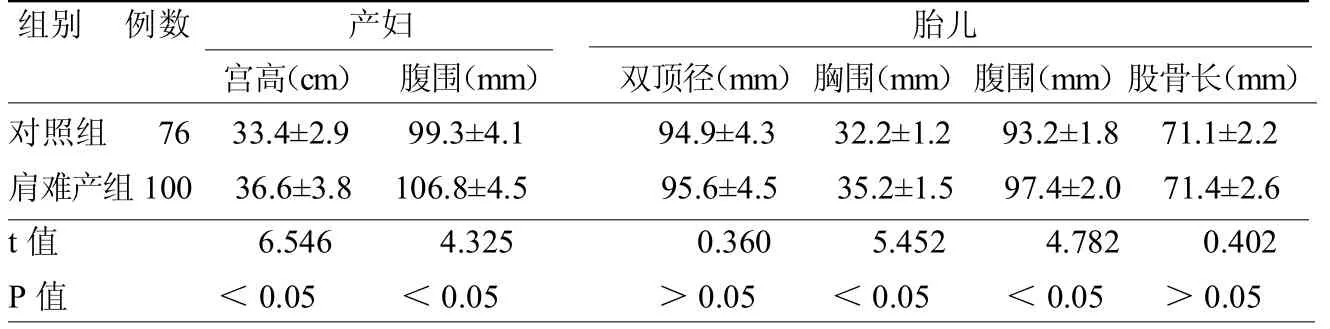
表1 两组孕产妇以及胎儿各种预测指标的比较

表2 肩难产对产妇及新生儿的影响比较 例(%)
3 讨论
3.1 肩难产的定义及高危因素 肩难产指胎头娩出后,胎儿前肩嵌顿于耻骨联合后上方,用常规助产手法不能娩出胎儿双肩的少见急症性难产。其发生率因胎儿体质量而异,胎儿体质量2 500~4 000 g时发生率为0.3%~1%,4000~4500g时发生率为3%~12%,≥4500g时发生率为8.4%~14.6%,超过50%的肩难产发生于正常体质量的新生儿[3]。其发生与巨大儿、骨盆狭窄、困难阴道助产术、第二产程延长,孕妇身材短小、肥胖,孕妇有多产、过期产、巨大儿分娩史及糖尿病等因素有关。多种因素同时存在时,发生肩难产的危险性明显增加[4-5]。
3.2 肩难产的预测 肩难产可分为产前预测和产时预测。肩难产大多为巨大儿,巨大儿肩难产发生率远高于正常体质量儿;分娩前及时诊断,全面检查,选择适当分娩方式,可减少肩难产的发生。一般根据宫高、腹围、先露高低、羊水多少、双顶径及体质量等参数综合分析,力求估测准确。常用的临床指标:宫高加腹围>140cm;B超测量胎儿多个参数,利用多元回归方程预测胎儿体质量,诊断符合率高达90%[6]。在本研究中,肩难产组和对照组孕妇的宫高、腹围差异均有统计学意义(均P<0.05),新生儿胸围、腹围差异均有统计学意义(均P<0.05),胎儿双顶径和股骨长差异均无统计学意义(均P>0.05);这提示孕妇的宫高、腹围、胎儿的胸围和腹围可以用于预测肩难产的发生。
产时预测有巨大儿,伴有产程延长、产程停滞、胎先露下降缓慢,尤其伴第二产程延长应视为肩难产的预警信号。头位不正者,避免行中位产钳或高位胎头吸引术,及时行剖宫产术结束分娩[7]。
3.3 肩难产对产妇及新生儿的影响和处理 肩难产发生于胎头娩出后,情况紧急,如处理不当会发生严重的母婴并发症,发生新生儿重度窒息和新生儿死亡。最常见的新生儿损伤是臂丛神经损伤、锁骨骨折、颅内出血、吸入性肺炎,远期后遗症有神经精神心理发育障碍、语言功能障碍、口吃等[8]。产妇可发生如重度会阴撕伤、血肿,产后出血感染、子宫破裂、泌尿道损伤及生殖道瘘等[9]。本研究中,肩难产组出现新生儿重度窒息(Apgar评分<4分)15例(19.7%),损伤12例(15.8%),其中臂丛神经损伤5例,锁骨骨折5例,肱骨骨折2例;产妇产后出血 14例(18.4%),会阴裂伤 29例(38.0%),产褥感染7例(9.2%),其发生率均高于对照组(均P<0.05),与辛云淑等[10]报道相似。
目前,处理肩难产的常用方法[3、10]有:(1)McRorbert法(简称Mc法):其好处是耻骨联合向头侧旋转并使腰椎伸直,增大了骨盆入口平面,可松解嵌顿的前肩;可使骨盆入口处于垂直于产力的位置,减少分娩时的产力。Mc法单独使用的有效率达40%~80%。(2)压前肩法:助手在产妇耻骨联合上方触到胎儿前肩部位并向下方加压,使双肩径缩小,同时助产者牵拉抬头,两者相互配合持续加压与牵引。(3)Woods:当后肩已入盆时,助产者以食,中指深入阴道紧贴胎儿后肩的背面,将后肩向侧上旋转,助手将抬头向同方向旋转,当后肩逐渐旋转至前肩位置时娩出。(4)牵后臀娩后肩法:助产者的手沿骶骨伸入阴道,握住胎儿上肢,沿胎儿胸前滑过,娩出胎儿后肩及后上肢,再将胎肩旋转至骨盆斜径上,牵引抬头使前肩入盆后即可娩出。(5)断锁骨法:以上方法无效时,可剪断胎儿锁骨娩出后缝合软组织,锁骨能自愈。上述方法中首选前两种手法,McRorbert法和耻骨联合上加压法单易行;旋转法和后肩娩出法可以解决部分难产病例。但随着手法次数增加,新生儿及母亲损伤亦增加。锁骨切断法通常用于死婴,也可用于活胎,但应严格掌握适应证,操作前必须征得患者及家属同意。极少数阴道产失败后可将胎头移位至盆腔,然后行剖宫产术[3]。本研究中,使用McRorbert法有31例,使用压前肩法的有23例,Wood法的有10例,牵后臀娩后肩法的有6例,联合McRorbert法+压前肩法4例,联合McRorbert法+断锁骨法者2例。
总之,肩难产是严重的分娩期并发症,如能早期预测和正确处理肩难产,能降低产妇以及新生儿的并发症,在临床上具有重要意义。
