生育指数对子宫内膜异位症相关性不孕症术后妊娠率的预测及临床价值
2018-09-12何丽清蔡序子王艳王雪峰
何丽清,蔡序子,王艳,王雪峰
子宫内膜异位症(endometriosis,EMT)主要通过形成盆腔粘连,盆腔炎性环境,影响子宫内膜容受性等损害妇女的生育能力。子宫内膜异位症相关性不孕症(endometriosis-associated infertility,EAI)是指不孕症人群中确定合并EMT的患者。有研究提示手术切除轻中度EMT病灶可提高妊娠机会[1-2];另有研究发现,去除深部浸润型子宫内膜异位病灶也可改善生育能力[3]。关于术后联用促性腺激素释放激素激动剂(GnRHa)对妊娠率的影响,目前仍存在较多争议[4-6];此外,如何更好地预测腹腔镜保守治疗术后期待妊娠的结局及术后如何更好地管理此类患者仍是难题。另外,术后求助人工辅助生殖(artificial assisted reproduction,ART)前的期待自然妊娠时间仍未确定,指南主要依据专家意见制定。
目前,临床上最常用的EMT分期是rAFS分期,但Guzick等[7]研究发现,此种评分方法对预测EAI的术后妊娠率特异度不高,因此,2010年Adamson和Pasta[8]制定了生育指数(endometriosis fertility index,EFI),并证实EFI可以较好地预测术后妊娠率[9-10]。本研究分析EFI预测我院EAI腹腔镜治疗术后的妊娠率及指导期待妊娠的管理,以探讨不同的EFI分组术后联用GnRHa是否可以进一步改善妊娠率。
1 资料与方法
1.1 一般资料 收集2011年1月-2016年12月在南方医科大学附属珠江医院妇产科行腹腔镜手术,并经病理检查证实为EAI且术后积极试孕的患者共362例。在随访过程中失访40例,失访率11.05%(40/362)。收集随访资料完整的322例患者的临床资料,年龄20~39(29.9±4.5)岁,电话追踪随访患者术后使用GnRHa药物治疗的起始时间、针数、妊娠情况(末次月经、妊娠方式、妊娠结局)、距离治疗结束6、12、24、36个月的累积妊娠率。累积(自然/ART)妊娠率=到截止时间点内(自然/ART)妊娠的人数/(自然/ART)妊娠的总人数。根据术后是否联用GnRHa分为联合治疗组(n=225)和单纯手术组(n=97);根据术后是否行ART分为自然妊娠组(n=282)和ART组(n=40);妊娠结局包括足月产、早产、妊娠中、自然流产、异位妊娠。所有患者术前排除生殖道发育异常、免疫问题和男方精液异常等原因。随访时间≥6个月。
1.2 手术过程 均在气管内全麻下行腹腔镜手术,手术均由经验丰富的术者操作。术中尽可能分离粘连,恢复正常的解剖结构;剥除卵巢巧克力囊肿,尽可能保留卵巢皮质并重塑卵巢;尽可能分离道格拉斯窝,恢复解剖结构并暴露双侧骶韧带;对于输卵管伞端粘连闭合的尽可能行输卵管修复整形术;术中大量生理盐水冲洗减轻盆腔炎性环境。
1.3 数据录入 建立电子数据库并录入322例患者的基本信息、年龄、术前的妊娠情况;电话追踪随访患者术后使用GnRHa药物治疗的情况、妊娠情况(末次月经、妊娠方式、妊娠结局)。通过翻阅手术记录并结合术中图片资料进行r-AFS EMT病灶评分、总评分、最低附件功能评分,再结合临床资料计算出EFI的分数。对于随访期间3次打不通电话者视为失访。
1.4 GnRHa使用方法 术后月经复潮第1~5天内返门诊进行内分泌激素水平检测,注射GnRHa针,间隔28d后注射下一针,根据子宫的大小及ARSM分期决定注射次数。
1.5 统计学处理 采用SPSS 20.0软件进行统计分析。总体累积妊娠事件的发生使用Kaplan-Meier模型,不同EFI分组间的比较采用log rank检验。当患者在随访途中妊娠为终点事件,而在随访时间内一直未发生妊娠为删失事件。计数资料方差齐采用χ2检验,方差不齐则采用Fisher确切概率法。双侧检验,P<0.05为差异有统计学意义。
2 结 果
2.1 累积自然妊娠率的比较 322例随访患者中,40例曾行ART,剩余282例未行ART的患者。根据EFI评分的不同分为5组,分别为0–2分、3–4分、5–6分、7–8分、9–10分。在距离治疗结束的6、12、24、36个月内累积自然妊娠率见表1,其中,0–2分组术后距离治疗结束后的累积妊娠率较低,为7.14%,且此妊娠事件发生在术后6个月内,随着时间的增加并未增加妊娠人数;而3–4分、5–6分、7–8分、9–10组距离治疗结束后36个月累积妊娠率可达24.44%、39.08%、62.62%、79.31%,总体而言,随着EFI指数的升高,在对应的各个时间点,累积自然妊娠率均呈上升趋势。采用Kaplan-Meier模型制作累积自然妊娠事件(图1),并使用log rank检验进行不同EFI分组累积自然妊娠事件的对比,结果显示术后3年累积妊娠率与EFI评分呈正相关(t=43.41,P<0.05)。

表1 子宫内膜异位症患者不同EFI分组妊娠率情况Tab.1 The pregnancy rate of different groups with diffident EFI scores in EMT patients
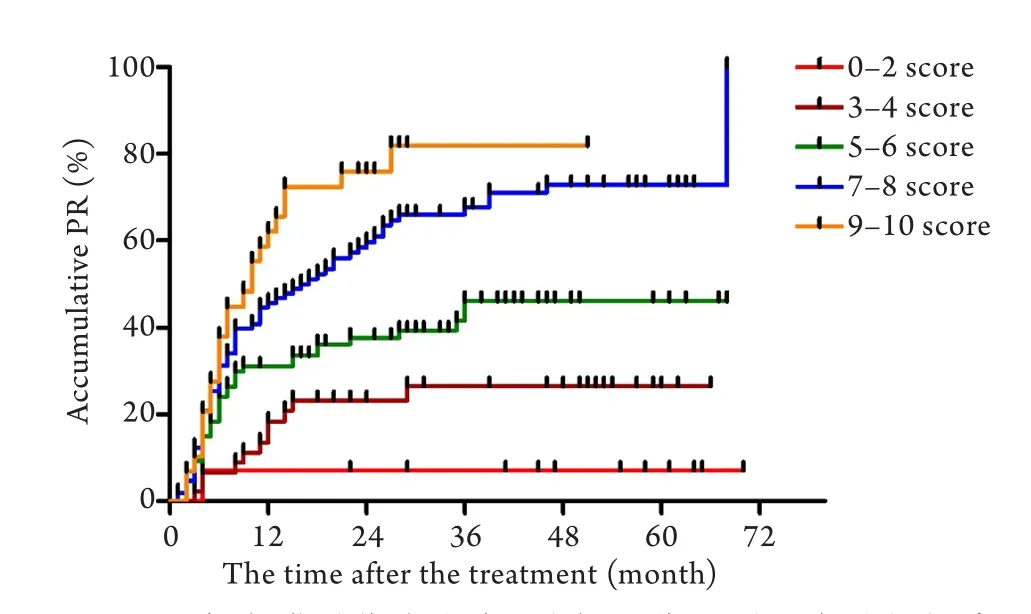
图1 子宫内膜异位症患者不同EFI分组累积自然妊娠率比较Fig.1 Comparison of the accumulative pregnancy rate among different EFI groups in EMT patients
2.2 是否联合使用GnRHa对妊娠率的影响 由表2可知,单纯治疗组和联合治疗组的妊娠率均随着EFI指数的增加而增加,其中联合治疗组0–4分、5–8分、9–10分组的3年累积妊娠率分别为23.08%、59.86%、76.19%,单纯治疗组0–4分、5–8分、9–10分组的3年累积妊娠率分别为15.00%、30.77%、87.50%。对于同一EFI分组、同一时间点,联合治疗组的5–8分组在24、36个月内累积妊娠率均高于单纯治疗组,差异有统计学意义(χ2=7.90,P<0.05;χ2=12.91,P<0.05)。由图2可知,6个小组均在治疗结束的6个月内为妊娠率增长最快的时期,且单纯治疗组及联合治疗组中的0–4分、9–10分4个小组在距离治疗结束的第24个月内,妊娠率达到最大。而对于EFI为5–8分的单纯治疗组,在第12个月内妊娠率即达到最大,而对于联合治疗组在第36个月仍在上涨。
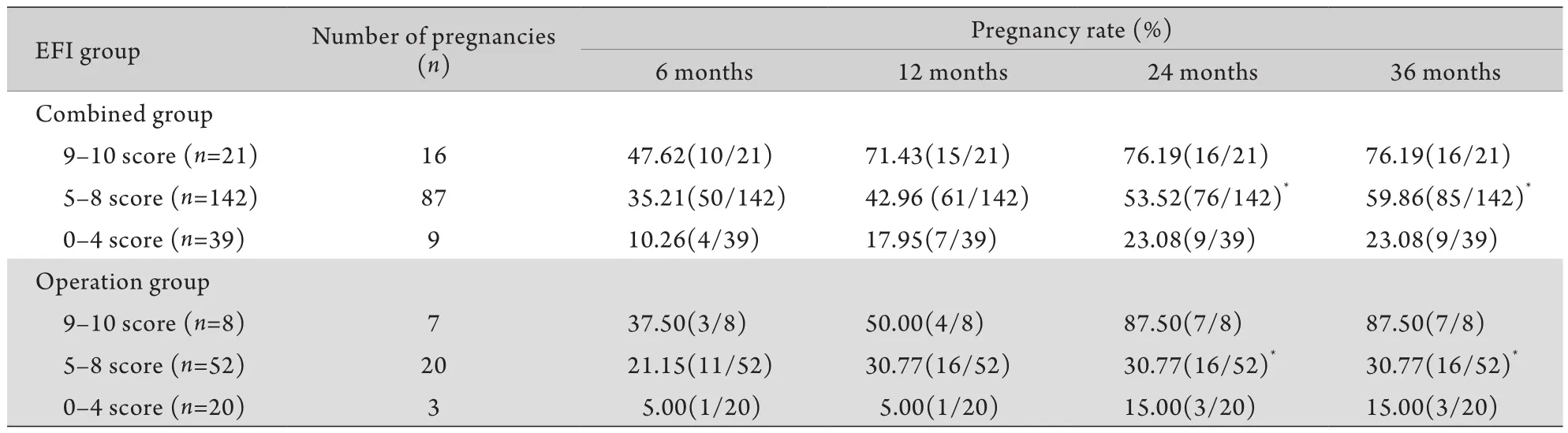
表2 两组子宫内膜异位症患者不同EFI分组累积自然妊娠率比较Tab.2 Comparison of the cumulative pregnancy rate between two groups with different EFI scores in EMT patients
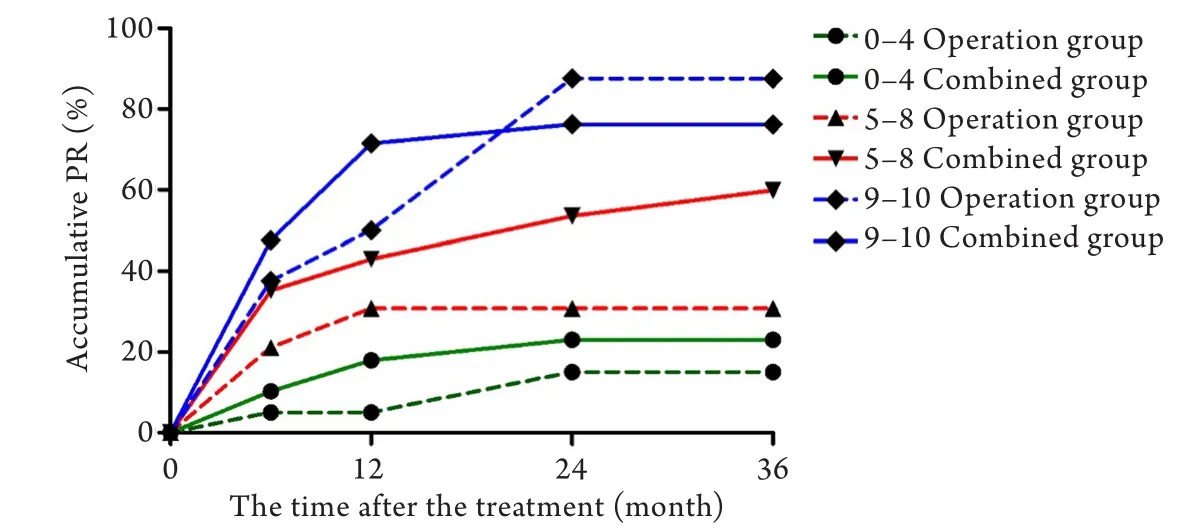
图2 单纯治疗组与联合治疗组不同EFI分组累积自然妊娠率比较Fig.2 Comparison of the accumulative natural PR of different EFI groups between operation group and combined group
2.3 累积ART妊娠率的对比 由表3可知,EAI患者总体ART妊娠率较高,甚至0–2分患者全部妊娠,但也可能是样本量小(n=2)所导致的误差。其累积妊娠图如图3,不同EFI分组累积ART妊娠率差异无统计学意义(Log-rank:2.152,P=0.7079)。

图3 不同EFI分组累积ART妊娠率比较Fig.3 Comparison of the accumulative PR following ART among different EFI groups
2.4 妊娠结局 良好的妊娠结局包括足月产、早产、妊娠中;不良妊娠结局包括自然流产、异位妊娠。单纯手术组总体妊娠的45例中,良好妊娠结局者43例,不良妊娠结局者2例,不良妊娠结局发生率为4.44%;联合治疗组总体妊娠的130例中,良好妊娠结局者109例,不良妊娠结局者21例,不良妊娠结局发生率为16.15%。两组间不良妊娠结局差异无统计学意义(χ2=4.015,P=0.07,表4)。
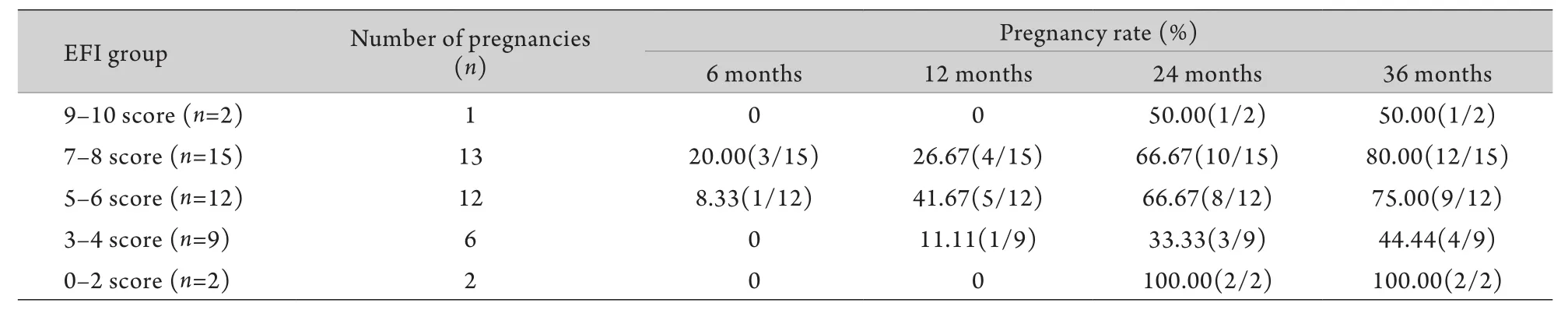
表3 40例ART妊娠患者不同EFI分组累积妊娠率比较Tab.3 Comparison of the pregnancy rate of 40 ART patients in different EFI groups

表4 两组子宫内膜异位症患者妊娠结局比较(例)Tab. 4 Comparison of the pregnancy outcomes of the patients between two groups of EMT patients (n)
3 讨 论
EMT是一种雌激素依赖性疾病。据统计,在美国,由于EMT手术直接或间接带来的损失及劳动生产力的损失所致的经济负担高达490亿美元[11]。目前,其发病机制仍未阐明,可能与基因、新生血管生成、炎症反应、氧化应激、免疫和子宫收缩异常有关[12-16]。EMT影响了6%~10%的育龄期女性,平均诊断年龄约为28岁。不孕症中有21%~47%诊断出EMT[17],慢性盆腔痛中则有高达71%~87%的患者合并EMT[18]。EMT主要通过盆腔炎性环境对配子的毒性作用、形成盆腹腔粘连干扰正常排卵拾卵等、还可导致激素分泌紊乱、子宫内膜容受性改变等机制导致不孕症的发生[19-21]。目前主要的治疗方法仍为手术和药物(GnRHa、复方口服避孕药等),但效果不尽如人意。对于EAI患者术后的管理仍须更多更深入的研究。
研究表明,EFI评分能够有效的预测妊娠率。本研究中,282例没有求助辅助生殖的患者中,0–2分组自然妊娠率仅为7.14%,随着评分的上升,妊娠率明显上升,9–10分组3年累积妊娠率可高达79.31%。EFI评分能够有效的预测妊娠率。对于0–4分的患者3年累积妊娠率低,仅为20.34%,且几乎发生在距离治疗结束后2年内,与Boujenah等[22]的前瞻性研究结果一致。他们的研究发现,若EFI得分≤4分,则术后尽快行ART,而EFI 5–6分者,期待妊娠4~6个月后建议行ART,EFI ≥7分者,期待妊娠6~9个月后建议行ART,累积妊娠率76%;平均自然妊娠时间为4.2个月;ART的受益程度与EFI得分呈反比;多因素分析结果显示,EFI得分和非ART妊娠明显相关(OR=1.629,95%CI 1.235~2.150)。此外,钱睿亚等[23]追踪随访了146例EMT合并不孕症患者5年的妊娠情况,根据患者不同的EFI制定了不同的妊娠方案,其中EFI ≥9分的患者中,5年累积妊娠率可达95.75%,而且主要是发生在术后半年内,而本研究的大部分妊娠率发生在1年内,术后半年为47.62%,术后1年内为71.43%。≤4分组总体妊娠率为50.00%(8/16),与≥9分组及5-8分组相比差异有统计学意义。
GnRHa为促性腺激素释放激素激动剂,通过较天然促性腺激素释放激素高100~200倍与受体的亲和力而对垂体功能起降调节的作用,可引起人体类似围绝经期的症状,进而可以使EMT患者术后残存的微小病灶尽可能清除,因此,术后联用GnRHa可以提高妊娠率。但也有研究认为,术后联合用药不仅不能提高妊娠率,还会抑制排卵,延长妊娠时间,增加药物不良反应如性欲低下、潮热、盗汗、失眠等围绝经期症状。杨露等[24]的研究认为EFI为5–7分、8–10分者腹腔镜保守治疗术后是否联合用药并不能改善妊娠率。本研究中,联合治疗组和单纯治疗组EFI 0–4分者的妊娠率较低,分别为23.08%和15.00%;而EFI 9–10分者两组的妊娠率分别为76.19%和85.00%,妊娠率可达到较高水平,这两个分段内是否联合用药,患者妊娠率并无明显改善。但是对于EFI 5–8分的小组,联合用药组妊娠率(59.85%)较单纯治疗组(30.77%)明显升高,差异有统计学意义。此外,对于0–4分、9–10分两个小组,不管是否联合用药,妊娠事件均在距离治疗结束2年内发生;而对于5–8分的小组,单纯治疗组在1年内妊娠事件已发生,而联合治疗组3年后仍在缓慢增长,提示联合治疗组可能由于药物作用改善了盆腔环境,延缓了复发的时间,可以有更长的期待时间。
本研究中部分患者因试孕失败后行ART,成功率高,总体妊娠率高达85.00%。而且各EFI分组之间,累积妊娠率差异无统计学意义。但Maheux-Lacroix等[25]的研究则发现对于EFI ≤2分的患者,术后应建议尽早行ART,希望能尽早地妊娠,且行ART后的妊娠成功率仍低于40%。这可能与EMT患者尽管手术去除了大部分可见病灶,但输卵管功能可能受到影响,配子输送可能存在障碍,而ART能挑选优质的受精卵,且能避开输卵管等因素,进而可提高妊娠率。但是由于EMT患者腹腔中存在炎性物质,导致其ART成功率下降。ART妊娠率与子宫内膜异位囊肿的类型不相关,但是卵巢储备功能下降(AFC<10,AMH<2ng/ml)和既往卵巢子宫内膜异位囊肿的手术史会导致受孕率下降[26]。本研究发现,对于期待妊娠失败的患者,随着时间的拖延,EMT病灶可能会复发,盆腹腔情况可能变差,进而可能影响ART的成功率。
本研究结果显示,EFI可以较好地预测EAI患者的术后妊娠率,对于术后EFI评分0–4分的患者,自然妊娠率较低,结合指南,应尽早求助ART;而对于5–8分的患者,建议术后联合使用GnRHa,并根据术中EMT病灶情况决定具体的手术,可期待妊娠2年;而对于9–10分的患者,术后即可积极试孕2年,若失败,须再次全面评估,排除其他影响妊娠的情况。
本研究失访患者40例,主要集中在中重度及EFI评分低的人群,主要考虑后面转行ART后到外院就诊,情绪相对低落,配合度较差。本研究不足之处在于样本量较小,组别之间例数相对不均衡,可能存在着选择偏差;且本研究为回顾性研究,可能存在患者记忆失真、不完整等情况。未来可通过多中心、大样本的前瞻性研究得出更为可靠的结论。
