未明确病理诊断肺癌患者能否从抗癌治疗中获益(附245例病例疗效分析)
2018-09-11
肺癌的发病和死亡率均居恶性肿瘤之首[1]。欧洲肿瘤内科学会指南[2]提出,不同病理类型者治疗方案不尽相同,故精确诊断直接关乎方案制定以及预后。然而,临床上不能获取病灶组织、或虽取到却不能明确病理分型者不少,对此类患者能否抗癌治疗早有广议[3]。本研究回顾性分析了245例未获病理确诊肺癌患者的临床资料,观察抗癌治疗后的疗效及安全性,探讨此治疗的临床价值。
1 材料与方法
1.1 临床资料
选取2011年1月至2015年12月天津医科大学肿瘤医院收治的245例临床资料完整未能病理确诊的肺癌患者进行回顾性分析,此类患者占同期收治总病例的19.9%。入选标准:1)未病理确诊行抗癌治疗的肺癌患者;2)患者的年龄、性别、吸烟史、慢性病史、肿瘤标志物、肿瘤位置及大小、治疗方式及时间等临床资料在本院病历系统、检验系统及影像系统详细记录;3)规律随访。患者临床病理特征见表1。
1.2 方法
1.2.1 诊断及治疗 245例患者均经临床表现、影像学及肿瘤标志物综合诊断,其中临床初步诊断为肺腺癌152例、肺鳞癌43例、小细胞肺癌50例。CT/PET−CT具有明显诊断肺癌的证据(空泡征、分叶征、短毛刺征、棘突征等,SUV值>7等)、或确定伴有其他部位转移,肿瘤标志物明显高于正常(CEA升高者141例、SCC升高者54例、NSE升高者129例),结合患者的临床表现由资深肿瘤科医生进行临床诊断后,选择NCCN指南推荐的治疗方案,本研究208例(84.9%)接受含铂双药方案一线治疗。
1.2.2 疗效评价 每2个周期化疗后行胸部CT检查,根据RECIST标准1.1版评价近期疗效。
1.2.3 不良反应观察 参照WHO化疗药物急性与亚急性毒性标准分为0~Ⅳ级,化疗结束后统计分析每例整个治疗过程中分级最重者。
1.2.4 随访 随访时间截至2017年9月1日,完成随访245例,失访65例,随访率为79.0%。中位随访时间为14.9(2.6~103.5)个月。
1.3 统计学分析
采用SPSS21.0软件进行统计学分析。单因素生存分析采用Kaplan−Meier法和Log−rank检验,多因素生存分析采用Cox比例回归风险模型,分类变量资料比较采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 未获病理确诊的原因分析
245例患者未能获病理确诊的原因主要包括:1)经胸壁穿刺或支气管镜活检失败或刷检阴性、家属或患者拒绝再次活检和开胸手术,且多次胸水及痰细胞学阴性126例(51.4%);2)晚期患者体质评分差,拒绝有创检查74例(30.2%);3)病灶位置特殊,检诊科室认为取材困难23例(9.4%);4)上腔静脉综合征或严重喘憋,无法行气管镜检及胸壁穿刺17例(6.9%);5)伴有明显高血压、哮喘、脑梗等,不适合有创检查5例(2.0%)。对治疗愿望强烈者,告知患者或家属治疗获益及风险、在签署治疗知情同意书后给予抗癌治疗。
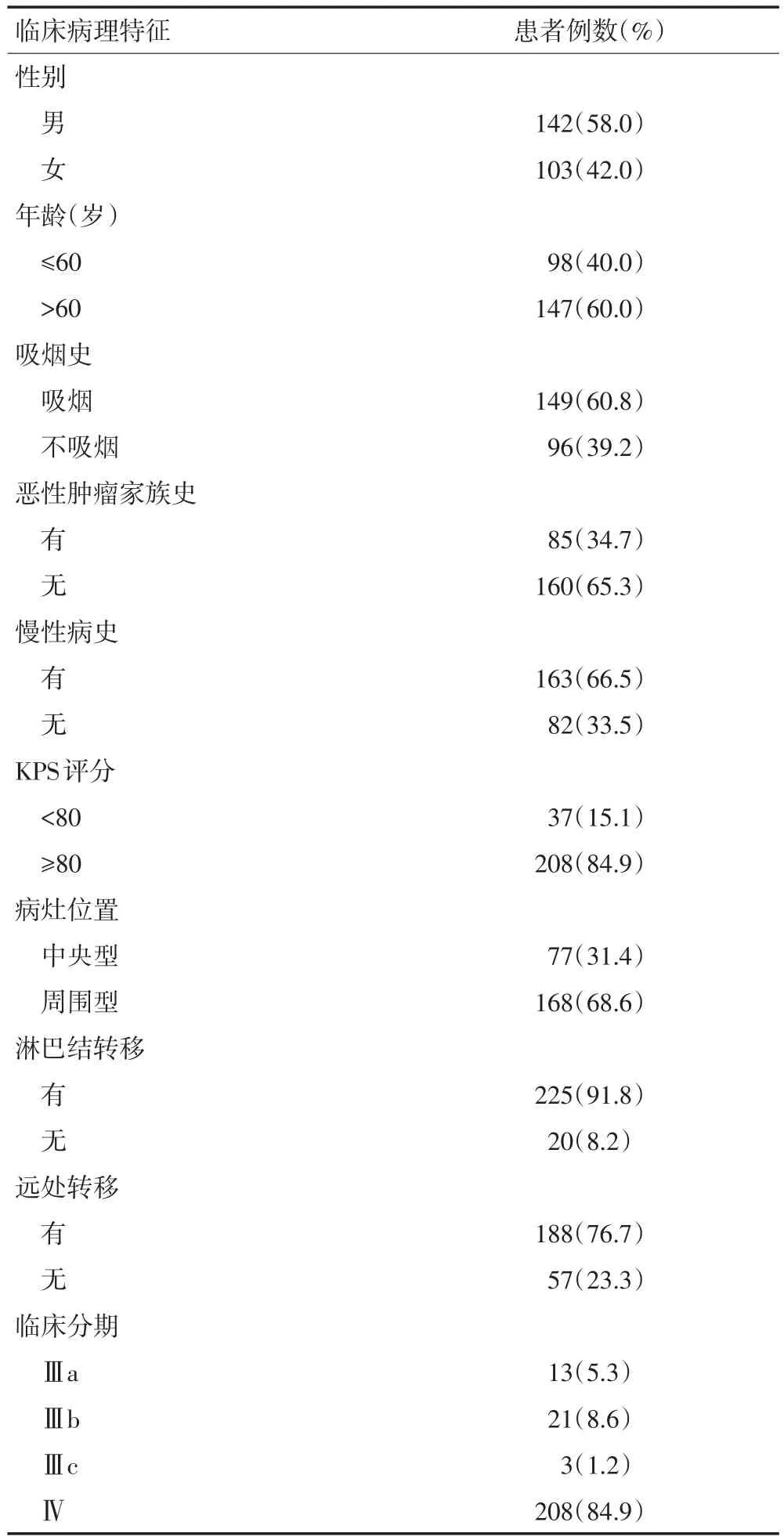
表1 245例未病理确诊肺癌患者的特征
2.2 近期疗效与生存分析
195例非小细胞肺癌患者中,1例完全缓解(com⁃plete response,CR),46例部分缓解(partial response,PR),113例疾病稳定(stable disease,SD),疾病缓解率(objective response rate,ORR)和控制率(disease con⁃trol rate,DCR)分别为24.1%和82.1%,中位无进展生存期(progression free survival,PFS)为5.7个月(95%CI:5.0~6.4),中位生存期(overall survival,OS)为15.9个月(95%CI:12.1~19.7);50例小细胞肺癌患者中,2例CR,22例PR,20例SD,ORR和DCR分别为48.0%和88.0%,中位PFS和OS分别为5.8个月(95%CI:3.7~7.9)和16.5个月(95%CI:12.4~20.6)。
2.3 症状缓解率
根据患者的缓解体验由肿瘤科医生评价记录,190例(77.6%)获得症状缓解。
2.4 预后因素分析
单因素分析显示,性别、吸烟史、淋巴结转移、血SCC、血NSE为影响PFS的因素(表2),女性、不吸烟、无淋巴结转移和基线血SCC和NSE正常者PFS较长。Cox多因素分析示性别及血NSE是独立影响因素(表2)。
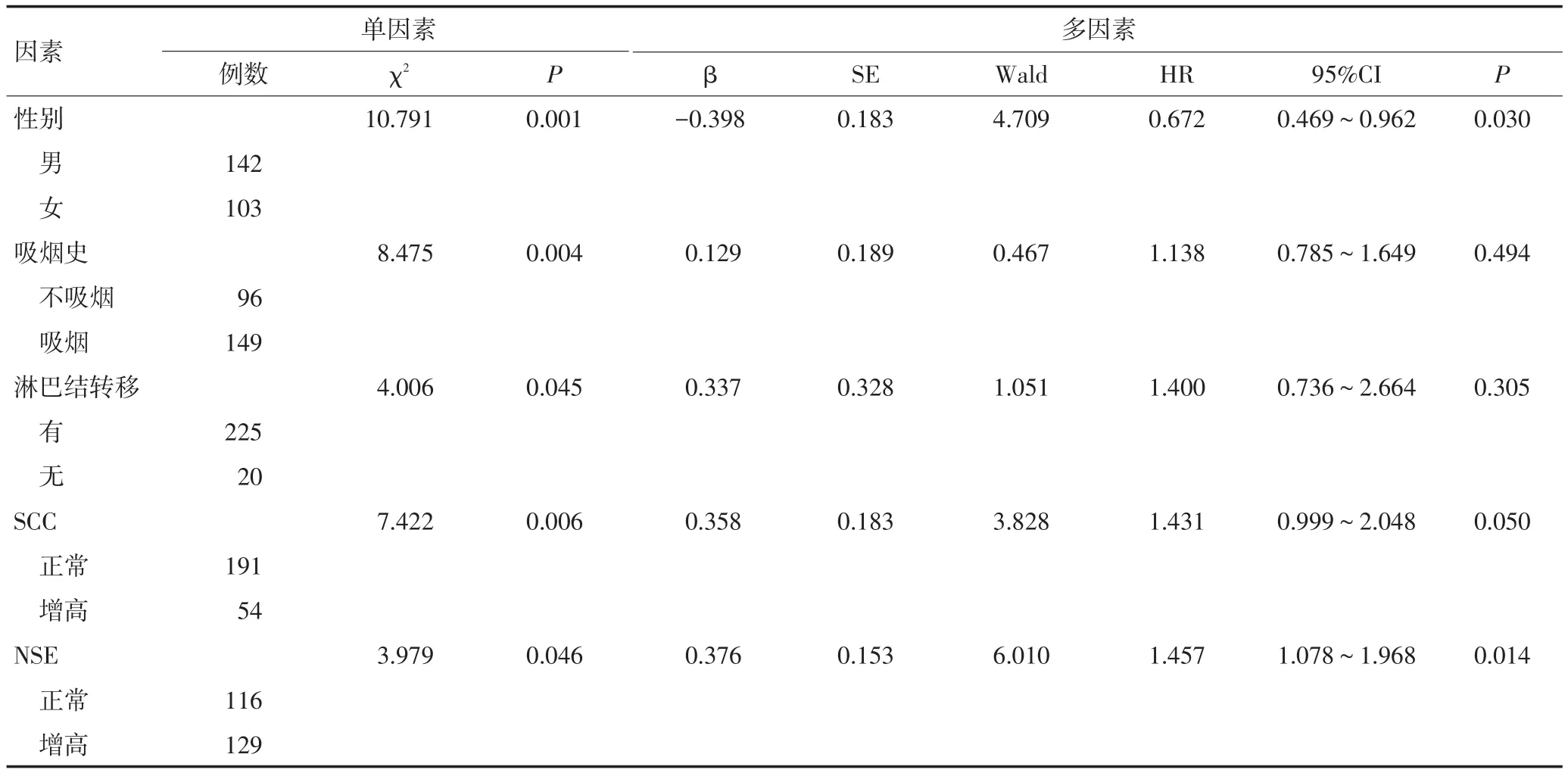
表2 影响245例未病理确诊者生存情况的因素
2.5 化疗方案与PFS生存分析
临床诊断为小细胞肺癌者,EP方案(依托泊苷+铂类)优于TP方案(紫杉醇脂质体+铂类),中位PFS分别为8.4和5.9个月(χ2=5.473,P=0.019,图1)。临床诊断为肺腺癌者,铂类为基础,联合多西他赛(DP)、吉西他滨(GP)、培美曲塞(PP)、紫杉醇脂质体方案抗癌治疗效果类似(χ2=6.441,P=0.092);临床诊断为肺鳞癌者,DP、GP、TP方案抗癌治疗效果亦类似(χ2=1.841,P=0.398)。
2.6 安全性评价
治疗过程中出现不良反应者164例,不良反应发生率为66.9%。其中骨髓抑制141例(57.6%),消化道反应47例(19.2%),肝功能损伤24例(9.8%),皮疹1例(0.4%);Ⅰ级不良反应33例(13.5%),Ⅱ级不良反应55例(22.4%),Ⅲ级不良反应41例(16.7%),Ⅳ级不良反应35例(14.3%),因此中断治疗14例(5.7%)。
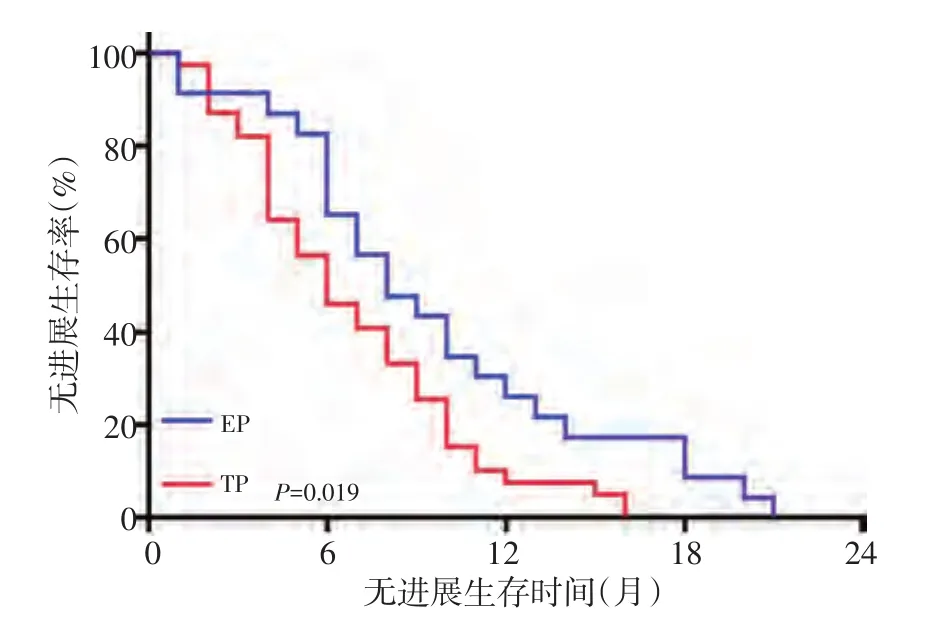
图1 50例小细胞肺癌患者EP/TP化疗方案无进展生存分析
3 讨论
3.1 未获病理确诊肺癌患者能否行抗癌治疗这一问题不容忽视
本研究显示,51.4%的患者未病理确诊的原因是气管镜或经皮肺穿刺活检失败而患者拒绝再取;30.2%因体质原因拒绝有创检查。其中29.0%虽取得组织但病理学不能明确具体分型的原因为:1)肿瘤分化程度低,仅据形态分型困难;2)组织挤压严重或制片质量差;3)获取的可诊断性组织太少;4)细胞学涂片中不同肿瘤细胞相似而明确分型困难;5)标本中细胞坏死或变性严重等。可见,由于各种原因要获取全部患者的病理学证据仍有难度。本研究245例患者中228例的症状已影响正常生活,188例已发生远处转移,其中严重上腔静脉综合征及喘憋者更有性命之虞。
对于未获得细胞学或组织病理学诊断的肺癌患者能否开始抗癌治疗这一问题,全国专家们早有争议。但肝癌[4]、胰腺癌[5]、妊娠滋养细胞肿瘤[6]已有根据临床诊断抗肿瘤治疗的先例,旨在避免丧失最佳时机、及时拯救生命。
3.2 未获病理确诊肺癌患者抗癌治疗方案的制定
抢救性治疗,是在综合临床表现、肿瘤标志物及影像学特征得出腺癌、鳞癌、小细胞癌的临床诊断后选择NCCN指南推荐的方案而非随意治疗。本研究小细胞肺癌患者EP方案优于TP方案,与NCCN指南推荐EP方案为小细胞肺癌一线治疗方案一致;肺鳞癌患者DP、GP、TP方案抗癌治疗生存差异不明显,与Schiller等[7]的研究结果一致;肺腺癌患者DP、GP、PP、TP方案治疗后生存差异不明显,与其他的研究结果一致[8−10]。可见,由资深肿瘤科医生选择的抗癌治疗方案效果与NCCN指南推荐的标准治疗相符,亦提示临床表征对制定治疗策略的参考意义,亦应归因于许多“广谱”化疗方案对两种以上病理类型的肺癌均可奏效这一特殊性。
3.3 未获病理确诊肺癌患者抗癌治疗安全性分析
本研究患者抗癌治疗后76例(31%)发生Ⅲ级以上不良反应。有报道非小细胞肺癌患者DP和GP方案Ⅲ级以上不良反应的发生率分别为51%和47%[11]、PP方案为64.1%[12]、TP方案为45.8%[13];广泛期小细胞肺癌患者EP方案治疗后Ⅲ级以上不良反应发生率为84.6%[14]。可见肿瘤专科医生据临床诊断而行的抗癌治疗的不良反应发生率不高于一线标准治疗方案。
3.4 未获病理确诊肺癌患者抗癌治疗生存分析
研究显示,非小细胞肺癌患者铂类双药一线治疗后中位PFS和OS分别为7.0和10.5个月,PR者的2年生存率为23%,SD者为11%[15];小细胞肺癌患者一线EP方案化疗后中位PFS和OS分别为5.1和9.6个月,2年生存率为5%[16]。本研究显示,非小细胞肺癌患者中位PFS和OS分别为5.7和15.9个月,SD者2年生存率为25%;小细胞肺癌患者中位PFS和OS分别为5.8和16.5个月,2年生存率为24%。可见,本研究非小细胞肺癌患者中位PFS短于病理诊断明确者,提示此种治疗对肿瘤的压制效果不及精准治疗;但抗癌治疗后190例症状缓解,上腔静脉综合征者缓解率更达100%,提示此种治疗可在短期内缓解症状、提高生存质量。
综上所述,未获病理确诊肺癌患者抗癌治疗后PFS短于文献报道的标准治疗后PFS,但近期症状缓解明显、生存质量改善,生存时间亦未缩短,不良反应发生率相近。但本研究只是一项回顾性研究、样本量较小,其结论仅具提示性,旨在提出这一临床问题、引发同道参考与“争鸣”,一同寻求符合伦理和科学原则的治疗方法。
