气管切开患者院内获得性肺炎的高危因素分析
2018-09-08徐建国林乐丹徐斌张庆元张有超
徐建国 林乐丹 徐斌 张庆元 张有超
325000 温州市人民医院I C U(徐建国、林乐丹),呼吸内科(徐斌),神经内科(张庆元),康复科(张有超)
气管切开术是建立确切人工气道的方法之一,是解除喉源性呼吸困难、呼吸功能障碍或下呼吸道分泌物潴留等疾病所致呼吸困难的一种常见手术,临床应用广泛。气管切开患者由于丧失了气道正常的保护结构,较易并发肺部感染,是临床上常见的院内获得性肺炎(hospital acquired pneumonia,HAP)之一[1]。笔者对我院气管切开患者并发HAP的高危因素进行回顾性分析,现报道如下。
1 对象和方法
1.1 对象 收集2011年1月至2016年11月在我院ICU、RICU、神经内科及康复科就诊且资料完整的已气管切开≥5d的患者188例,男115例,女73例;年龄46~97(78.3±8.4)岁;其中脑血管意外 42 例,脑外伤 37例,慢性阻塞性肺疾病36例,心肺复苏术后缺血缺氧性脑病21例,严重多发伤17例,重症肌无力13例,重症胰腺炎8例,急性心肌梗死5例,运动神经元疾病5例,其它4例。入选患者中82例患者气管切开导管留置时间<3个月,其中6周11例,8周23例,9周34例,11周14例;所有患者观察时间为3个月,48例患者并发HAP,发生率为25.5%。两患者性别、年龄、疾病种类、APACHEⅡ评分等方面比较差异均无统计学意义(均P >0.05),详见表 1。
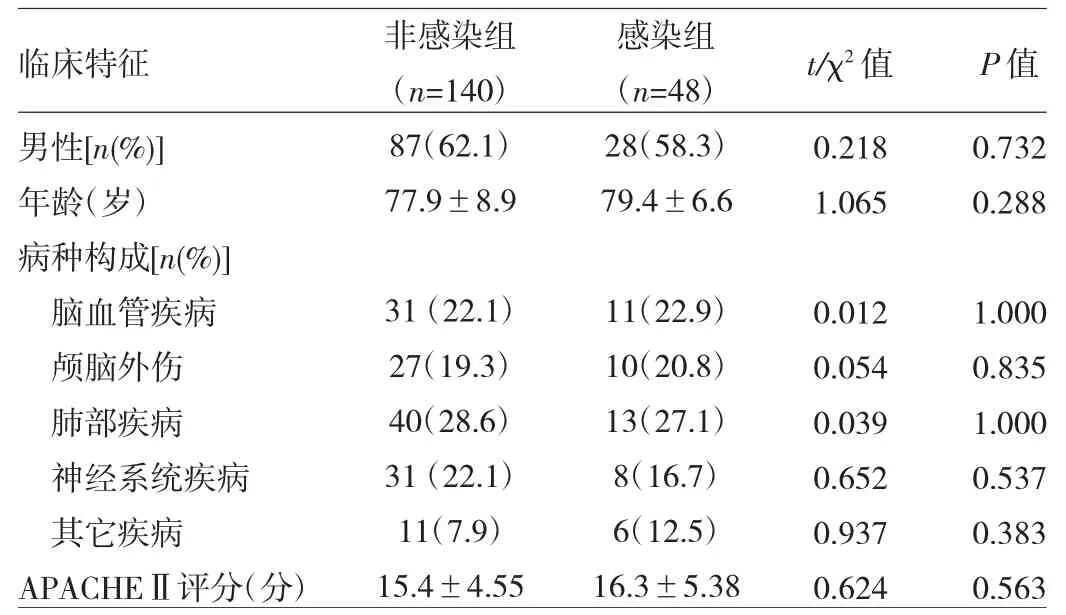
表1 两组患者一般资料的比较
1.2 纳入及排除标准 纳入标准参照中华医学会呼吸病学分会制定的《医院获得性肺炎诊断和治疗指南》[2]制定的诊断标准:(1)住院48h后发病;(2)影像学检查示肺内出现浸润阴影或显示新的炎性病变;(3)肺部实变体征和(或)肺部听诊可闻及湿啰音;并具有下列条件之一者:①WBC>10.0×109/L或<4×109/L,伴或不伴核左移;②发热,体温>38.0℃或<36.0℃,呼吸道出现大量脓性分泌物;③起病后从支气管分泌物中分离到新的病原菌。排除标准:(1)年龄<18岁;(2)已存在呼吸道感染;(3)肺结核、肺部肿瘤、肺不张等肺部疾病;(4)严重疾病的终末期患者。
1.3 观察指标 对两组患者在多方面进行比较,包括性别、年龄、意识障碍、活动受限、反流误吸、糖尿病、存在器官功能不全、脑卒中或脑外伤、免疫抑制、慢性阻塞性肺疾病≥10年、血清白蛋白、预防性应用抗生素、应用制酸剂、留置胃管、持续声门下吸引、机械通气。考虑众多文献报道糖尿病、脑卒中或脑外伤、免疫抑制、慢性阻塞性肺疾病≥10年、留置胃管、持续声门下吸引等影响HAP发生率的重要因素[3-5]。
1.4 统计学处理 采用SPSS 19.0统计软件。正态分布的计量资料以表示,组间比较采用t检验;计数资料组间比较采用χ2检验;采用logistic回归进行变量筛选,将P<0.2的单因素纳入多因素logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床特征比较 两组患者在意识障碍、活动受限、反流误吸、存在器官功能不全、预防性应用抗生素、机械通气等方面比较差异均有统计学意义(均P<0.05),而在年龄、性别、糖尿病、脑卒中或脑外伤、免疫抑制、慢性阻塞性肺疾病≥10年、血清白蛋白、应用制酸剂、留置胃管、持续声门下吸引等比较差异均无统计学意义(均P>0.05),详见表2。
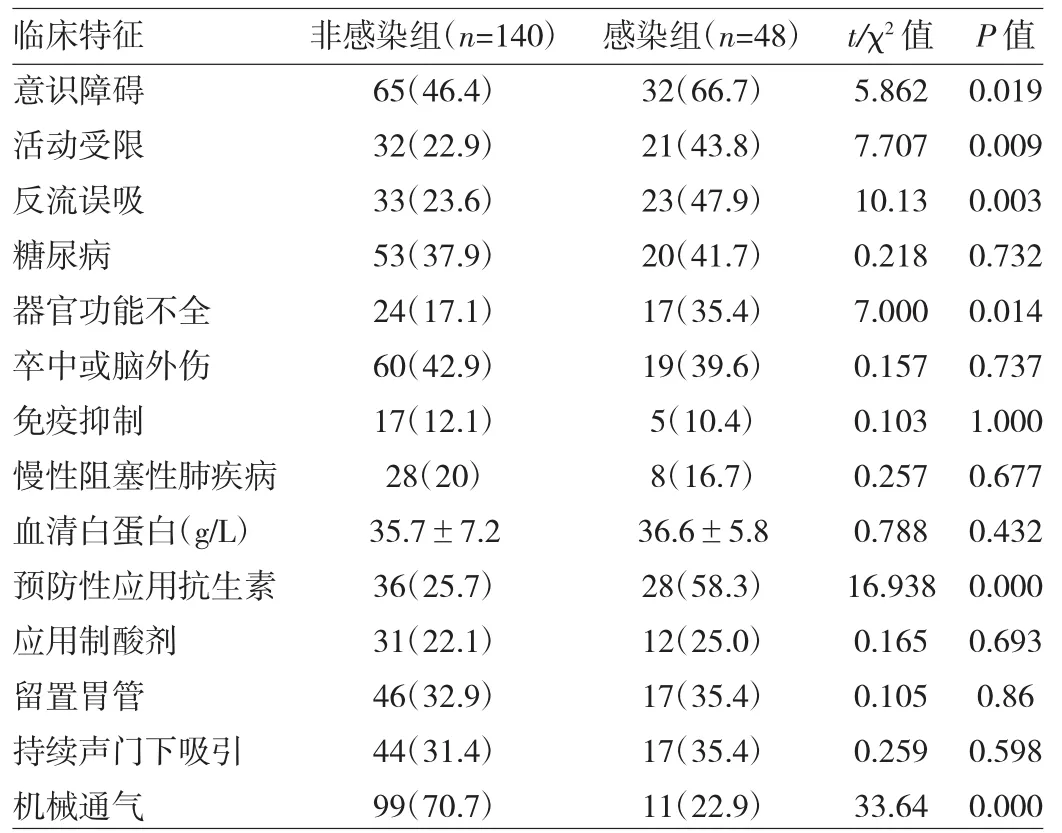
表2 两组患者间临床特征比较[例(%)]
2.2 气管切开患者HAP的危险因素分析 进入二元logistic回归分析的危险因素有:意识障碍、活动受限、反流误吸、存在器官功能不全、预防性应用抗生素、机械通气、糖尿病、脑卒中或脑外伤、免疫抑制、慢性阻塞性肺疾病≥10年、留置胃管、持续声门下吸引,结果显示反流误吸、存在器官功能不全、预防性应用抗生素是气管切开患者并发HAP的独立危险因素,而机械通气是强保护因素,见表3。
3 讨论
人工气道是为保证气道通畅而在生理气道与空气或其他气源之间建立的有效连接,但它破坏了人体口鼻腔和气道黏膜的正常防御功能,加之该类患者绝大部分自身免疫力低下,发生HAP的概率大大增加[6-7],极大增加患者的病死率、住院时间及经济费用[8],尤其在ICU[9]。如何减少HAP的发生一直是临床关注的焦点[10]。
众多临床报道显示,年龄、意识障碍、活动受限、反流误吸、糖尿病、存在器官功能不全、脑卒中或脑外伤、免疫抑制、慢性阻塞性肺疾病≥10年、营养状况、预防性应用抗生素、应用制酸剂、留置胃管、持续声门下吸引、机械通气等都是影响HAP发生率的因素[11-13],因此本研究将其列入分析,统计发现两组患者在意识障碍、活动受限、反流误吸、存在器官功能不全、预防性应用抗生素、机械通气等差异均有统计学意义(均P<0.05),而在年龄、性别、糖尿病、脑卒中或脑外伤、免疫抑制、慢性阻塞性肺疾病≥10年、血清白蛋白、应用制酸剂、留置胃管、持续声门下吸引等比较差异均无统计学意义(均P>0.05),其中预防性应用抗生素的比例在感染组患者中明显偏高,是HAP的高危因素,而机械通气则相反,在非感染组患者中的比例明显偏高,提示是HAP的保护因素,这和以前的临床报道有所不同。仔细分析发现,不论脑卒中或脑外伤等疾病史,还是应用制酸剂及留置胃管等治疗方式,导致HAP的根本原因还是反流误吸;慢性阻塞性肺疾病虽肺部易感,但大多都有机械辅助通气,而本研究提示机械通气是HAP保护因素;持续声门下吸引在预防晚发性呼吸机相关性肺炎上本身就存在争议[14];再加上病例数较少,这些可能是导致部分指标统计无差异的原因。纳入多因素二元logistic回归分析后发现:反流误吸、存在器官功能不全、预防性应用抗生素是气管切开患者并发HAP的独立危险因素,而机械通气是强保护因素。反流误吸是公认的气管切开后肺部感染的原因,而器官功能不全患者会导致抵抗力进一步下降,是HAP的独立危险因素值得理解,但本研究中预防性应用抗生素也是HAP的独立危险因素,考虑是病例选择的问题,极高危HAP风险的气管切开患者才会预防性应用抗生素,这是影响统计结果的原因。
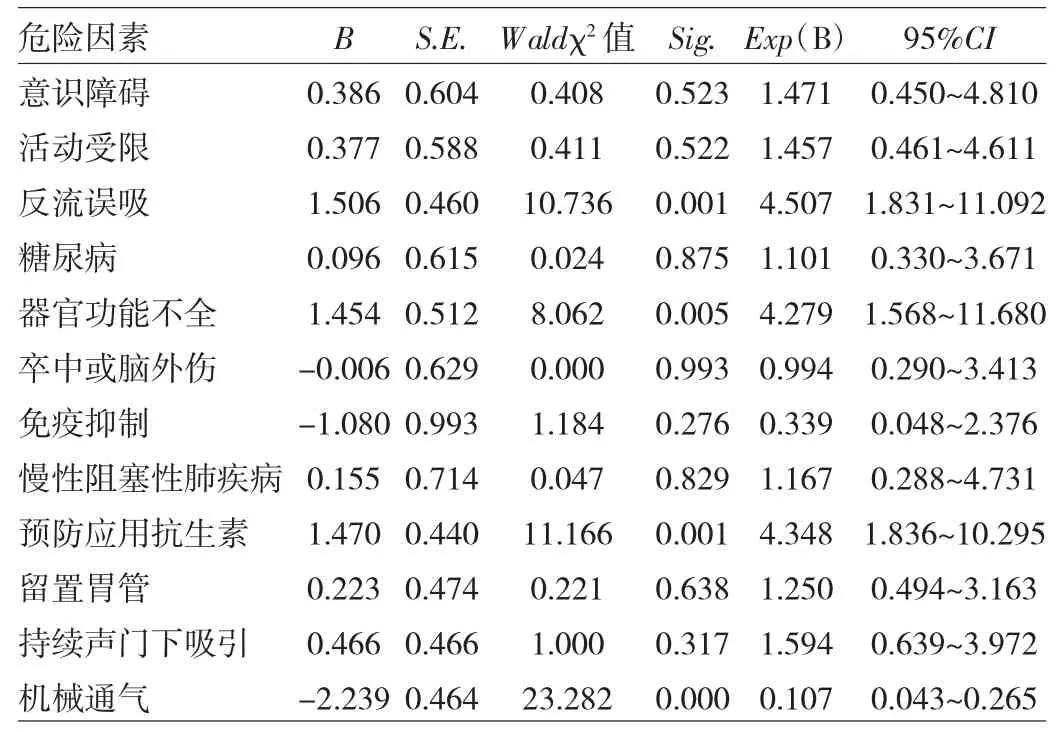
表3 气管切开患者并发H A P的危险因素分析
本研究中最值得关注的是机械通气是长期气管切开患者HAP的保护因素,原因考虑如下:临床通常提到的呼吸机相关性肺炎的真正关键致病原因并不是呼吸机,而是人工气道,包括气管插管和气管切开套管[7,10-11];而呼吸机本身具有很多优势:(1)应用机械通气后呼吸的空气均为管道供应经过过滤消毒的气体,感染风险降低;(2)吸入的气体均经过呼吸机充分加温加湿,减少对气道的损伤及刺激,且有利于气道护理;(3)机械通气后患者气道内为正压,减少了口咽部分泌物及胃内反流物进入下呼吸道的量及机会。因此单纯呼吸机其实是减少HAP的发生率,“呼吸机相关性肺炎”的概念存在偏差,真正导致肺部感染的是人工气道的存在。
HAP是影响住院患者预后的重要因素,在可预见的未来仍将是困扰临床的难题[15-16],其高危因素众多,预防需采取综合措施[17],本研究显示机械通气是长期气管切开患者HAP的保护因素,若有条件,建议该类患者应用机械通气以降低HAP发生率。本研究存在很多局限:仅是回顾性研究,很多病例数据存在重要缺失,导致纳入研究的样本数量偏少,这样的剔除可能导致研究数据有偏倚;这些局限性可能对我们的结论有一定影响,尚待设计全面的大样本多中心的研究来进一步证实。
