鼻肠管肠内营养联合吞咽康复训练对脑卒中的疗效分析
2018-08-27顾南媛陈宁吕华瑶曾龙欢
顾南媛 陈宁 吕华瑶 曾龙欢
脑卒中是我国常见多发性疾病,存活率、致残率高,直接影响患者预后和生存质量,给社会和家庭带来沉重负担。卒中后肺炎是脑卒中患者的常见合并症,发病率为2.4%~47%[1-2],是脑卒中患者病死的主要原因。其中吞咽障碍是卒中后肺炎最常见的危险因素,使脑卒中患者早期出现营养状况恶化,免疫功能下降,直接影响预后[3-4],并且由于吞咽反射减弱而丧失气道保护能力,约1/3的吞咽障碍患者会发生误吸,导致卒中后继发肺炎。早期营养支持可改善机体营养状况及神经功能,减少脑卒中患者的并发症[5]。本研究通过探讨不同肠内营养方式联合吞咽康复训练对脑卒中患者的治疗效果,为脑卒中患者的后期治疗提供一定的理论依据。
1 临床资料
1.1 一般资料 收集2015年1月至2017年1月在本院住院的脑卒中伴吞咽障碍患者76例。随机分成两组,鼻肠管肠内营养联合吞咽康复训练为治疗组(38例),其中男23例,女15例,平均年龄(73.7±12.5)岁;脑梗死25例,脑出血13例;NIHSS评分平均(15.68±3.71)分;鼻胃管肠内营养联合吞咽康复训练为对照组(38例),其中男22例,女16例,平均年龄(75.3±11.2)岁;脑梗死23例,脑出血15例;NIHSS评分平均(15.56±4.53)分。两组患者性别、年龄、NIHSS及吞咽障碍评分比较,差异无统计学意义(P>0.05),具有可比性。诊断标准:参照《中国急性缺血性脑卒中诊治指南2010》[6],发病至入院时间均<48h,并经头颅核磁共振成像证实,意识清楚、能配合完成吞咽功能及美国国立卫生研究院卒中量表(NIHSS)[7]评估,洼田饮水试验≥3级。排除标准:(1)合并存在影响吞咽功能的周围神经肌肉病变及帕金森病等。(2)存在恶性疾病、代谢性疾病、胃肠道疾患及肝肾功能障碍。(3)存在肺部疾病。
1.2 卒中后肺炎诊断标准 卒中发生后胸部影像学检测发现新出现或进展性肺部浸润性病变,同时合并>2个临床感染症状:(1)发热≥38℃。(2)新出现咳嗽、咳痰或原有呼吸道疾病症状加重,伴或不伴胸痛。(3)肺实变体征或湿啰音。(4)外周血白细胞≥109/L或≤4×109/L,伴或不伴白细胞核左移。同时排除某些与肺炎临床表现相近的疾病如肺结核、肺部肿瘤、非感染性肺间质病、肺水肿、肺不张、肺栓塞等。并通过应用气管内吸引、肺泡灌洗、保护性毛刷采集下呼吸道痰标本进行病原学诊断和药敏检测,以提高卒中相关肺炎诊断的准确性。对于符合上述诊断标准者诊断为卒中后肺炎[8]。
1.3 方法 (1)肠内营养支持:治疗组采用同一型号鼻肠管置入,对照组采用同一型号胃管置入。两组均予以肠内营养液(整蛋白型肠内营养药物),按1.5kCal/ml,20~30kCal/(kg·d)标准配制,保持头位30°~45°,持续至鼻饲完毕后30min。置管当天鼻饲泵入生理盐水500ml,后泵入瑞先500ml,24h共进食1000ml,以60~80ml|h速度泵入。后逐渐增加,第3天鼻饲肠内营养液1000ml,以60~80ml/h速度泵入。(2)吞咽康复训练方法:两组患者均给予神经内科常规治疗,包括酌情给予脱水、抗血小板聚集、活血化瘀、他汀类药物降脂等治疗,并给予口腔护理。康复训练包括:声门上吞咽、门德尔松方法(用于吞咽时自主的延长并加强喉的上举和前置运动来增强环咽肌打开程度的方法)、屏气发声运动(此法可训练声门的闭锁功能,强化软腭肌力,也能去除残留在咽部的食物)、冷刺激治疗(可有效强化吞咽反射,使吞咽反射易于发生、吞咽有力),喉内收训练(声门闭合训练)以及舌肌、面颊、唇等吞咽肌的功能训练;应用Vocastim-Master吞咽治疗仪经皮电刺激法治疗,参数选择低频电刺激电流强度为4~8mA,刺激时间为1s,休息时间为3s。给予患者必要的心理护理及健康宣教,吞咽训练由专科康复治疗师进行训练,治疗30min/次。总治疗时间均为2个月。
1.4 观察指标 观察两组患者的生化指标,包括治疗前及治疗2个月后的血红蛋白(Hb)、血清白蛋白(ALB)、及血清前白蛋白(PA),并观察治疗2个月患者卒中后肺炎的发生情况。
1.5 统计学方法 采用SPSS 16.0统计软件。计量资料以()表示,组间比较采用配对t检验;计数资料以%表示,组间比较采用χ2检验。p<0.05为差异有统计学意义。
2 结果
2.1 两组患者各生化指标比较 见表1。
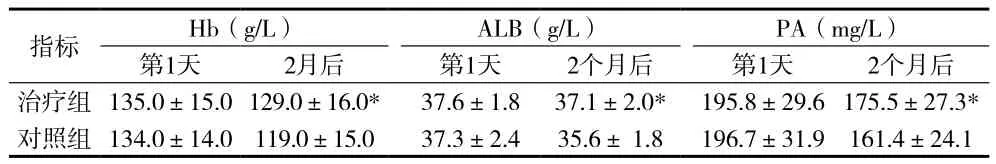
表1 治疗组与对照组各生化指标比较(x±s)
2.2 两组患者卒中后肺炎发生率比较 两组患者支持治疗2个月后,对照组中有17例(44.7%)患者发生卒中后肺炎,而治疗组中有8例(21.1%)患者发生卒中后肺炎,其发生率显著低于对照组(p<0.05)。
3 讨论
脑卒中伴吞咽障碍直接影响营养物质的摄入和利用,进而导致营养不良、免疫力下降,且易发生卒中后肺炎,是导致脑卒中患者死亡的常见并发症[9]。因此,通过对吞咽障碍患者进行吞咽康复训练,同时予以早期肠内营养支持治疗至关重要。然而,由于脑卒中患者意识障碍,会厌反射不良和胃排空时间延长,放置鼻胃管后由于咽部受胃管刺激,杯状括约肌不同程度损伤和功能障碍,增加了误吸及卒中后肺炎的风险。因此,如何减少吞咽障碍患者吸入性肺炎发生风险,与远期预后紧密相关。
本资料结果提示,治疗组患者的营养支持效果显著优于对照组,而且2个月后卒中后肺炎的发生率显著低于对照组,表明鼻肠管肠内营养治疗联合吞咽康复训练可减少脑卒中患者的误吸风险,从而降低卒中后肺炎的发生率。高淑凤等[10]认为,对于急性缺血性脑卒中患者,早期进行综合吞咽训练联合早期鼻饲可降低肺部感染的发生率。本资料结果与此一致,并且进一步发现,比较鼻胃管肠内营养,鼻肠管肠内营养更具优势。虽然鼻胃管喂养更经济便利,但是胃内喂养由于胃排空不良,更容易引起反流、误吸,从而导致吸入性肺炎[10]。鼻空肠管肠内营养避免了上述不利因素,减少误吸风险,并且更加符合生理状态,可维持内脏血流的稳定及胃肠黏膜的完整性和功能,改善营养状况,从而有效保障患者功能恢复,提高免疫力,减少感染等并发症的发生率,有利于患者的康复,改善患者预后。
总之,在临床诊疗中应高度重视对吞咽障碍导致反流误吸的诊疗,建议采取鼻肠管肠内营养治疗联合吞咽康复训练的方式,不仅可以改善脑卒中患者营养状况,还可以有效降低卒中后肺炎的发生率。本研究的治疗观察时间为2个月,后续可进行长期营养状况、并发症及吞咽功能评估,进一步明确鼻肠管肠内营养联合吞咽康复在脑卒中伴吞咽障碍患者的治疗价值。
