克唑替尼对ALK阳性NSCLC患者CNS的影响
2018-08-20焦婷李京云梁月勉
焦婷,李京云,梁月勉
(河北大学附属医院1.肿瘤内科,2.放疗科,3.病理科, 河北 保定 071000)
既往研究发现,间变性淋巴瘤激酶(anaplastic lymphoma kinase, ALK)重组,ALK酪氨酸激酶抑制剂(tyrosine kinase inhibitor, TKI)在治疗携带ALK重组的非小细胞肺癌(non-small cell lung cancer, NSCLC)患者时效果很理想[1-2]。临床上,克唑替尼在控制ALK阳性NSCLC患者的肿瘤负荷方面有明显的改善,但患者中枢神经系统(central nervous system, CNS)比较容易受到影响,这种影响与克唑替尼对CNS的低渗透有关[3-4]。笔者探究克唑替尼治疗前的脑转移(brain metastases, BM)状态,确定克唑替尼的临床结果和随后的进展模式,并评估克唑替尼对BM的影响。
1 资料与方法
1.1 一般资料
选取2015年1月-2016年12月于河北大学附属医院使用ALK抑制剂治疗携带ALK重组的90例晚期NSCLC患者。其中,59例ALK阳性的NSCLC患者接受ALK抑制剂克唑替尼,男性23例,女性36例;年龄26~80岁,中位年龄55岁。体能状态为0或1的患者50例,>1的患者9例;组织学腺癌55例,NSCLC 3例,鳞状细胞癌1例;IIIB和IV阶段分别为6和42例,占总数的81%;克唑替尼作为晚期或复发性疾病的一线或二线治疗药物的患者48例(81%),作为三线或随后治疗的患者11例(19%)。在克唑替尼治疗前,26例(44%)患者发现有BM,其中13例患者先前未接受BM治疗,13例患者接受全脑放射治疗和立体定向脑放射治疗等颅内放疗或手术。考查患者初始治疗的基线特征,包括:克唑替尼使用前的BM状态,克唑替尼的初始反应、初始进展位点及进展模式(单独CNS进展或全身进展),克唑替尼使用后的无进展生存期(progression free survival, PFS)及克唑替尼失效后的后续治疗。在BM状态下,单独CNS进展是第一进展位点,全身进展是除单独脑进展以外的其他进展位点。根据常规监测成像确定进展日期。
1.2 方法
通过Vysis ALK Break Apart荧光原位杂交(fluorescence in situ hybridization, FISH)、逆转录聚合酶链反应(reverse transcription-polymerase chain reaction, RT-PCR)或ALK免疫组织化学评估ALK基因重组的状态。当≥2次FISH、RT-PCR或免疫组织化学检测显示出阳性结果时,认为患者对ALK重组是阳性的。根据实体肿瘤反应评估标准(response evaluation criteria in solid tumors, RECIST) 1.1版本评估肿瘤[5]。客观缓解率(objective response rate, ORR)=完全缓解(complete remission, CR)或部分缓解(partial remission, PR)例数/总例数×100%。
1.3 统计学方法
数据分析采用SAS 11.0统计学软件,计数资料以率表示,比较用χ2或Log-rank χ2检验,计量资料以均数±标准差(±s)表示,多组比较用单因素方差分析,两两比较使用LSD-t检验,影响因素的分析采用Cox回归模型,以α=0.05为检验标准,P<0.05为差异有统计学意义。
2 结果
2.1 患者克唑替尼治疗后RECIST评估结果
克唑替尼后,PR39例(66%),稳定性疾病9例(15%),疾病严重7例(12%)。不可评估的肿瘤患者4例(7%),由于第1次给予克唑替尼后出现毒性,须在评估前停药。所有患者中总ORR为66%,而PFS为9.7个月(见图1)。59例患者中,10例接受全脑放射治疗和立体定向脑放射治疗后有基线病变,包括新的或进展性病变。刚开始使用克唑替尼时,10例患者有基线损伤,颅内ORR为20%。
2.2 患者克唑替尼治疗期间疾病进展情况
48例患者克唑替尼治疗期间有实体瘤进展性疾病(response evaluation criteria in solid tumors-progressive disease, RECIST-PD)。24例患者在RECIST-PD时CNS是常见的初始进展位点,其中1例患者发生脑膜瘤转移。18例患者有单独的CNS进展,30例患者有全身进展。18例有单独CNS进展的患者中,10例在克唑替尼治疗前BM阳性,8例在克唑替尼治疗前BM阴性。
2.3 患者BM阳性与阴性的无进展生存率比较
59例ALK阳性患者中,26例BM阳性,33例BM阴性。治疗后24个月,BM阳性和阴性患者的无进展生存率分别为7.7%和27.3%,经χ2检验,差异有统计学意义(χ2=6.432,P=0.011)。见图2。

图1 患者克唑替尼治疗后无进展生存率
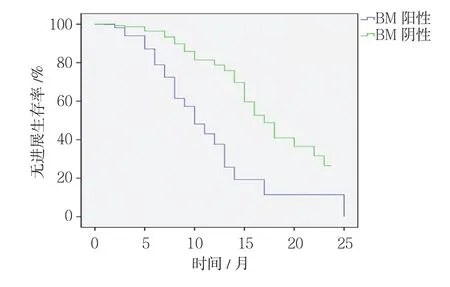
图2 ALK阳性患者BM阳性和阴性的无进展生存率比较
2.4 患者克唑替尼治疗后PFS的单因素和多因素分析
采用单因素Cox回归模型显示,将年龄、性别、阶段、组织学、吸烟指数、克唑替尼治疗线、体能状态(≥2)及未治疗的BM阳性患者单独放入方程进行分析,发现阶段、体能状态(≥2)及未治疗的BM阳性患者与 PFS有关(P<0.05)(见表1)。多因素Cox回归模型显示体能状态(≥2)和未治疗的BM阳性患者与PFS有关(P<0.05)(见表2)。
2.5 BM患者的CNS进展发生率比较
在BM阳性患者6、12和18个月的CNS进展风险率分别为26%、55%和74%,BM阴性患者分别为16%、34%和47%。给予克唑替尼治疗后26个月,BM阳性患者26例,CNS进展发生率为63.4%,BM阴性患者33例,CNS进展发生率为88.7%,两者CNS进展发生率比较,经Log-rank χ2检验,差异有统计学意义(χ2=5.410,P=0.020)。见图3。
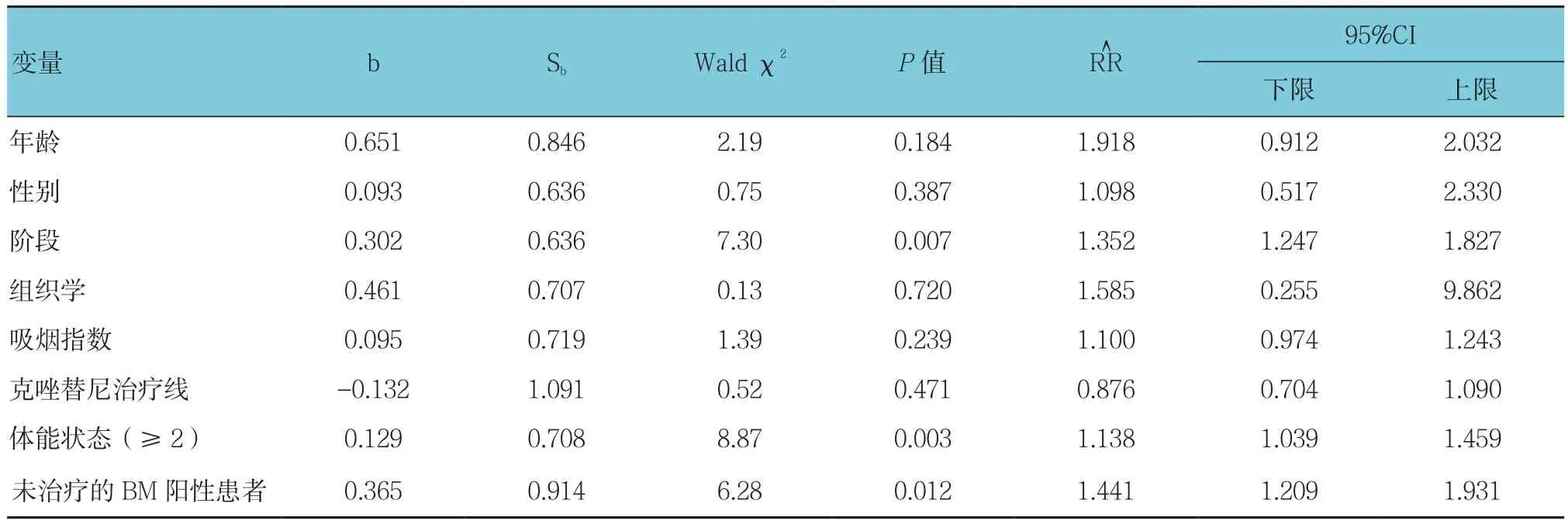
表1 克唑替尼治疗后PFS的单因素分析参数
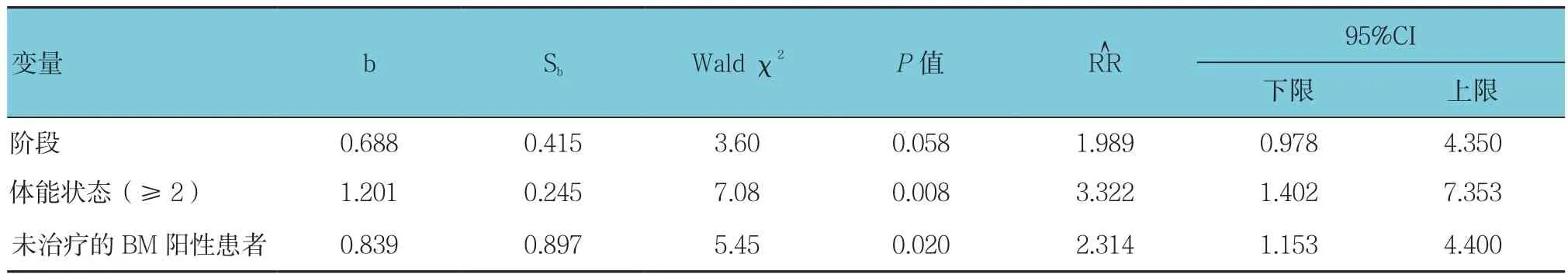
表2 克唑替尼治疗后PFS的多因素分析参数
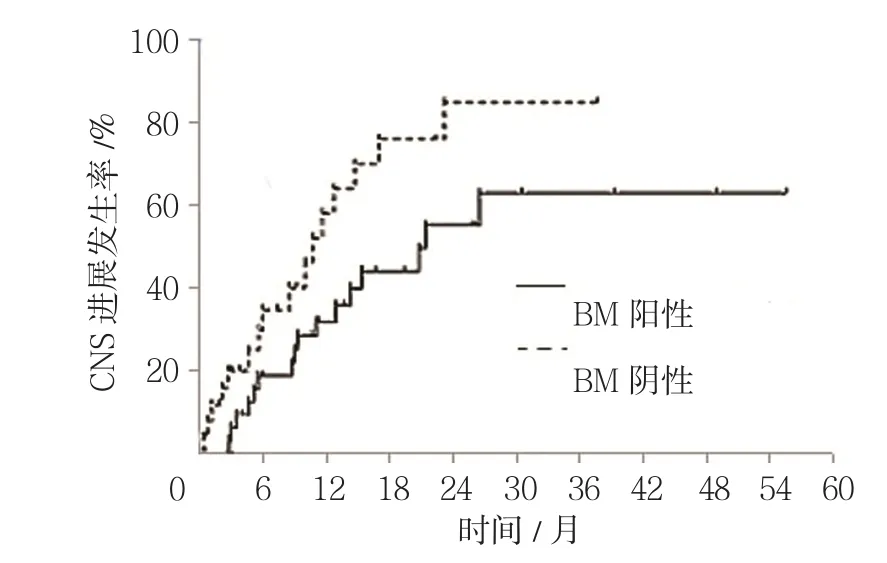
图3 BM患者的CNS进展发生率比较
3 讨论
笔者分析克唑替尼对ALK阳性NSCLC患者CNS进展的临床影响,证实PFS明显缩短,并且刚开始服用克唑替尼治疗的BM阳性患者CNS进展的风险更高。
表皮生长因子受体(epidermal growth factor receptor,EGFR)突变是NSCLC最常见的靶点,也是关键生长驱动突变因子,一些研究已经考察EGFR-TKI对进展模式和CNS进展的影响,此外,与其他位点进展的患者相比,单独CNS进展的患者预后更好[6-7]。
在用EGFR-TKI治疗的患者中,单独CNS进展的原因是初始治疗失效,可能由于EGFR-TKI很难通过血脑屏障渗透到CNS中[8-9]。此外,也有报道称在开始EGFR-TKI治疗前未检测到BM阳性患者,随访2年后CNS进展发生率约为15%,并且先前EGFRTKIs对BM阳性患者进展率为50%[10-11]。SETO等[12]研究发现,CNS靶向病变的颅内ORR=18%(95%CI:0.05,0.40),这与笔者研究的结果一致。
用克唑替尼治疗的ALK阳性NSCLC患者似乎比用EGFR-TKI治疗的EGFR突变阳性NSCLC患者具有更高的CNS进展发生率。虽然很难直接进行两组比较,但这些发现的可能与克唑替尼渗透到脑脊液渗透率差有关[13]。有报道称克唑替尼在ALK阳性NSCLC的渗透率为0.32%,而其他类似药物渗透率平均值为1.16%[8]。这些发现给笔者的猜测提供了支持,克唑替尼的渗透率可能与EGFR-TKI治疗EGFR突变阳性NSCLC和克唑替尼治疗ALK阳性NSCLC时CNS进展发病率的差异有关,也可能与CNS中ALK阳性NSCLC的自然病史有关。也有报道称,没有分子状态,包括EGFR,KRAS和ALK在内,与在诊断时的BM阴性患者相比,显示出对BM阳性患者疗效更好[14]。因此,在ALK阳性NSCLC患者中,对CNS进展的预期速率仍然不清楚。需要进行进一步研究,以阐明是否影响BM阳性患者的进展。
综上所述,通过Cox回归模型证实克唑替尼治疗后PFS缩短,并且最初用克唑替尼治疗的BM阳性患者的CNS进展风险更高。CNS是进行克唑替尼治疗患者的常见进展部位,特别是未治疗的BM。目前尚不清楚克唑替尼是否应该用于治疗ALK阳性NSCLC患者的BM,但是研究结果对于帮助理解ALK-TKI如何控制BM很重要。
