非小细胞肺癌合并慢性阻塞性肺疾病患者放疗前后肺功能变化的研究
2018-08-08徐金芬吕心明
徐金芬,吕心明
1.泰山医学院附属莱钢医院肿瘤科,山东莱芜 271100;2.泰山医学院附属莱钢医院放疗科,山东莱芜 271100
肺癌是临床上一种常见的呼吸道恶性肿瘤,吸烟、环境污染、职业接触等都是引发该疾病的高危因素[1]。而吸烟者、慢性肺疾病患者、接触沥青者、接触煤气者均为该疾病的好发人群[2]。所有肺癌患者中以非小细胞肺癌(NSCLC)发病率最高,这部分患者在疾病早期会出现胸部胀痛、低热、痰血以及咳嗽,在疾病晚期则会出现体重下降、食欲下降、呼吸困难、咯血等症状[3]。慢性阻塞性肺疾病(chronic obstructive pulmonary diseases,COPD)是一种常见的呼吸内科疾病,气流阻塞是该疾病的特征,吸入有害气体及有害颗粒的异常炎症反应与该疾病的发病有关,随着COPD患者病程的发展,可能还会引发患者肺心病、呼吸衰竭等疾病的出现[4]。在临床上NSCLC患者合并COPD较为常见,之所以会出现这个现象,考虑是因为COPD患者自身肺功能及免疫功能均存在不同程度的下降,而免疫力的下降及长时间接触有害气体均可引发NSCLC的发生[5]。目前的临床研究显示,肺癌合并COPD患者在接受放疗后,其肺功能会出现不同程度的下降,会对患者造成较为严重的不良影响[6]。但因选取患者未对小细胞肺癌及非小细胞肺癌患者做区分,而两者往往接受的放疗剂量不同,NSCLC相比SCLC接受的放疗剂量更高,出现肺损伤的机率更大。为此,该次研究对象共80例,均是该院在2016年11月—2017年11月接收并确诊的非小细胞肺癌合并COPD患者80例,针对NSCLC合并COPD的患者进行放疗前后肺功能的分析,以期指导临床决策,现报道如下。
1 资料与方法
1.1 一般资料
该次研究对象共80例,非小细胞肺癌合并COPD患者。所有研究对象均符合以下标准:①病理学检查确诊为非小细胞肺癌患者,同时合并COPD;②患者所患COPD疾病并不处于急性加重期;③对患者进行KPS评分且得分在70分以上;④在进行该次研究之前患者并未接受任何胸部治疗;⑤患者所接受的放疗剂量在45 Gy以上[7]。该次研究所选取的80例患者中有56例男性患者,24例女性患者,年龄区间为 65~81 岁,平均年龄为(74.6±6.5)岁。 对 NSCLC 病理学检查分类,腺癌36例,鳞癌42例,大细胞肺癌2例,其中I期患者共有13例,Ⅱ期患者共有5例,ⅢA期患者共有10例,ⅢB期患者共有30例,Ⅳ期患者共有22例。所有选取的80例患者均为初次确诊患者,在接受研究的过程中均接受胸部放疗。该研究所选病例经过伦理委员会批准,患者及家属是否知情同意。
1.2 方法
该次研究所选取的80例患者接受的治疗方式均为胸部适形放疗,为了避免选用不同放疗技术对肺功能产生的不同影响,在该次研究中所有患者均进行CT模拟定位,给予的放疗技术为三维适形放疗技术。在该次研究中主要记录患者放疗前,放疗后2周、1个月、2个月的肺功能情况并进行对比分析。
1.3 统计方法
2 结果
经该研究分析,放疗后2个月患者的FEV1/FVC、FEV1%、FVC 分别为(93.76±13.39)、(56.31±6.25)%、(60.06±10.97),MVV、MEF 分别为(40.03±8.77)、(43.29±11.27),所有患者在接受胸部放疗之后,其肺功能均出现了不同程度的变化,而与接受放射治疗之前对比,患者在放疗后2周、1个月、2个月的肺功能情况出现了较为显著的改变,部分肺功能指标与放疗前所存在的差异有统计学意义(P<0.05)。具体情况如下表1,2所示。
表1 80例非小细胞肺癌合并COPD疾病患者接受放疗前后FEV1/FVC/FEV1%/FVC 对比情况(±s)
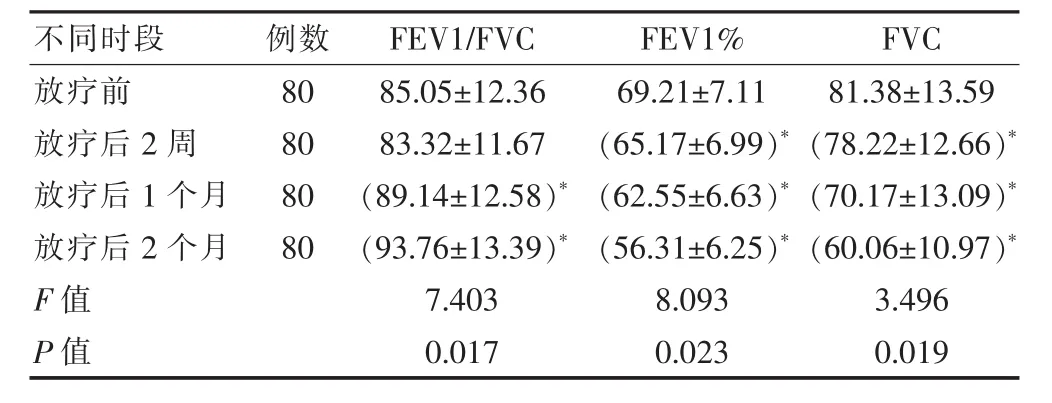
表1 80例非小细胞肺癌合并COPD疾病患者接受放疗前后FEV1/FVC/FEV1%/FVC 对比情况(±s)
不同时段 例数 FEV1/FVC FEV1% FVC放疗前放疗后2周放疗后1个月放疗后2个月F值P值80 80 80 80 85.05±12.36 83.32±11.67(89.14±12.58)*(93.76±13.39)*7.403 0.017 69.21±7.11(65.17±6.99)*(62.55±6.63)*(56.31±6.25)*8.093 0.023 81.38±13.59(78.22±12.66)*(70.17±13.09)*(60.06±10.97)*3.496 0.019
表2 80例非小细胞肺癌合并COPD疾病患者接受放疗前后MVV/MEF 对比情况(±s)

表2 80例非小细胞肺癌合并COPD疾病患者接受放疗前后MVV/MEF 对比情况(±s)
注:*代表该时段内患者肺功能指标与放疗前指标相比较存在显著差异。
不同时段 MVV MEF放疗前(n=80)放疗后2周(n=80)放疗后1个月(n=80)放疗后2个月(n=80)F值P值47.81±12.65(45.81±11.16)*(42.39±10.38)*(40.03±8.77)*8.093 0.041 52.32±18.26(50.13±15.37)*(48.26±15.44)*(43.29±11.27)*4.583 0.032
3 讨论
其实不管是非小细胞肺癌还是慢性阻塞性肺疾病,都是临床上较为常见的肺部疾病,但非小细胞肺癌属于肺部最常见的恶性肿瘤,该疾病的死亡率非常高[8]。而COPD疾病则是一种常见的肺部破坏性疾病,气流受限是COPD疾病的主要临床特点,这一疾病对患者肺功能的破坏程度会随着疾病病程的延长而加重[9]。在临床诊治过程中,非小细胞肺癌联合COPD比较常见,对于NSCLC患者,放射治疗是抗肿瘤治疗中最常用的一种治疗方法,且放疗效果确切,但放射性治疗在给患者带来临床获益的同时也会对患者的肺部造成不小的损伤,考虑到COPD患者自身肺功能欠佳,NSCLC合并COPD患者接受放疗后会进一步加重肺功能损伤,这一弊端自然也就限制了放射性治疗在该疾病临床治疗工作中的应用[10]。近些年来,我国的放射性治疗技术水平有了较大程度的提升,对疾病的治疗效果也越来越显著,但是放射性疗法所造成的损伤以及患者自身肺部所发生的实质性变化都将直接影响患者的肺部功能[11]。
该次研究为了能够对NSCLC合并慢性阻塞性肺疾病患者的在放疗前后肺功能的变化展开有效的探讨,并以此来为该院的放疗安全性评估工作提供科学依据。选取了该院近年来所接收的NSCLC合并COPD患者为研究对象,研究所选取的患者排除小细胞肺癌,且所有患者在该次研究中均是选择胸部适形放疗来进行治疗。该次研究排除了不同放疗技术对肺功能产生的影响因素干扰,同时也保证了研究者的接受放疗剂量的统一性,选取非小细胞肺癌患者的放疗剂量一般均高于小细胞肺癌患者。经该研究发现,经研究分析,放疗后2个月患者的FEV1/FVC、FEV1%、FVC 分别为 (93.76±13.39)、(56.31±6.25)%、(60.06±10.97),MVV、MEF 分别为(40.03±8.77)、(43.29±11.27),非小细胞肺癌合并COPD患者在接受胸部放疗后,其肺功能出现了不同程度的变化,与放疗前对比,患者在放疗后2周、1个月、2个月的肺功能情况出现了较为显著的改变,部分肺功能指标与放疗前对比差异具有统计学意义(F=7.403、8.093、3.496、8.093、4.583,P<0.05)。但在FEV1/FVC这一指标上,两个时段所具有的差异并不显著。在放疗后1个月及以上后,我们发现所选取的评价指标与放疗前所测量的结果是具有显著差异的。就目前我国大多数临床学者在对患者肺功能变化做出的相关研究来看,其大多数选取患者的FVC、FEV1以及CLCO这几个指标来作为整个研究的评价指标,学者王天昶探讨了放疗前肺功能参数对非小细胞肺癌放射性肺炎的预测价值,研究结果发现,FVC、FEV1以及CLCO这几个指标对肺功能的诊断率在95%以上[12]。只有少部分患者才会将FEV1%、FEV1/FVC来作为评价指标,在COPD疾病的研究中,FEV1%、FEV1/FVC这两项指标是主要评价指标。那么,在该次研究中,若是想要该次的研究更加的完善,将这四个指标联合使用来对患者的肺功能进行评价,显然是十分必要的。由此可知,对于患有非小细胞肺癌合并慢性阻塞性肺疾病的患者而言,放射性治疗这一方法对患者疾病有着显著的疗效,但其所带来的不良影响也是十分明显的。
综上所述,对于患有非小细胞肺癌合并慢性阻塞性肺疾病的患者来说,放疗虽然可以有效治疗患者的疾病,且在短时间内不会对患者的肺功能造成不利影响,但随着放疗时间的延长及放射剂量的累积,对患者肺功能造成的不良影响会随着时间的推移逐渐扩大,甚至会造成不可挽回的伤害。为此,为了能够改善患者疾病的预后,临床工作人员必须高度重视放射治疗这一治疗方法在非小细胞肺癌合并慢性阻塞性肺疾病临床治疗工作中的有效应用,在尽可能减少对患者肺功能造成损伤的情况下去使用这一治疗方法来对患者进行治疗。
