不同肝血流阻断技术在肝囊型包虫病外囊剥除术中的应用比较
2018-08-04周少波艾克拜尔尔肯阿迪力江阿不力克木合贝尔江力提甫褚亮
周少波,艾克拜尔·尔肯,阿迪力江·阿不力克木,合贝尔江·力提甫,褚亮
(1. 蚌埠医学院第二附属医院 普通外科,安徽 蚌埠 233004;2. 新疆和田地区人民医院 肝胆外科,新疆 和田 848000)
肝包虫病又称肝棘球蚴病,根据感染的虫体不同分为肝囊型包虫病和肝泡型包虫病[1]。其广泛分布于新疆、西藏、青海、宁夏、内蒙古等牧区,严重危害当地农牧民的身体健康。目前,对于肝囊型包虫病的治疗,外囊摘除术是其主要的治疗方式[2]。但对于体积较大的囊肿,手术时往往出血较多,需要阻断入肝血流。传统的Pringle阻断手法简单易行,但是缺血再灌注会造成肝细胞形态及肝功能的损害。Glisson蒂阻断法则是选择性阻断了患病区域肝段的入肝血流,对其他肝段不会造成影响,在开放和腹腔镜肝脏手术中已得到广泛使用[3-4]。2017年8月—2018年5月,新疆和田地区人民医院肝胆外科采用两种阻断方法进行肝包虫外囊摘除手术56例,现就两种阻断方法的临床效果进行比较。
1 资料与方法
1.1 一般资料
入选标准:⑴ 所有患者均为初次诊断为肝囊型包虫病;⑵ 均经超声和CT检查确诊为肝囊型包虫病;⑶ 肝包虫囊肿为单发,直径≥5 cm,未累及肝静脉根部和下腔静脉;⑷ 术前Child-Pugh分级为A级;⑸ 心、肺等重要器官无严重器质性病变,可以耐受手术治疗。排除标准:⑴ 复发性肝囊型包虫病;⑵ 既往有上腹部手术史;⑶ 合并其他部位包虫;⑷ 全身情况较差,不能耐受全麻及手术者。本研究共入选患者56例,根据术中肝脏血流阻断方式不同分为两组,31例采用Glisson蒂阻断法阻断入肝血流(Glisson蒂阻断组),25例采用传统的Pringle阻断法阻断入肝血流(Pringle组)。两组患者一般资料具有可比性(表1)。

表1 两组患者一般资料比较Table 1 Comparison of the general data between the two groups of patients
1.2 手术方式
Glisson蒂阻断组取肋弓下斜切口或右上腹反L型切口,探查后切开肝脏周围韧带,暴露肝门,在肝门处分离出Glisson系统的左、中、右支,根据病灶所在的肝段阻断带置入相应的Glisson蒂,以10%高渗盐水纱布垫将肝包虫囊肿处与周围组织隔离,阻断相应的Glisson蒂,于囊肿外囊与肝脏交界处切开肝包膜,找到外囊与肝脏之间的间隙,沿此间隙完整剥除肝包虫外囊。在剥离过程中仔细辨认外囊与肝脏之间的管道及外囊压迫的管道,分别予以切断,结扎或缝扎,外囊累及的门静脉血管,如无法分离则切除部分血管壁后修补。剥离完成后松开阻断带,肝脏创面电凝止血后放置引流管。Pringle组进腹探查后切开肝脏周围韧带并游离肝十二指肠韧带,将阻断带置入第一肝门,高渗盐水纱布垫隔离后,阻断第一肝门,其余手术方法同上。两组血流阻断均按照阻断15 min,休息5 min循环进行,直到外囊剥除完成。
1.3 观察指标
⑴ 临床指标:阻断时间、手术时间、术中出血量、术后引流量、排气时间、术后住院时间、住院费用等;⑵ 并发症:腹腔积液、腹腔感染、胆漏等;⑶ 肝功能指标:谷丙转氨酶(ALT)、谷草转氨酶(AST)、总胆红素(TBIL);⑷ 凝血功能指标:凝血酶原时间(PT);⑸ 应激反应指标:C反应蛋白(CRP)、胰岛素抵抗指数(HOMA-IR指数)、肿瘤坏死因子α(TNF-α)。
1.4 统计学处理
2 结 果
2.1 两组临床指标比较
两组在手术时间、阻断时间、术中出血量、术后引流量、住院费用均无统计学差异(均P>0.05),Glisson蒂阻断组排气时间、术后住院时间均优于Pringle组(均P<0.05),两组患者均无并发症发生(表2)。
表2 两组患者临床指标比较(±s)Table 2 Comparison of the clinical variables between the two groups of patients (±s)
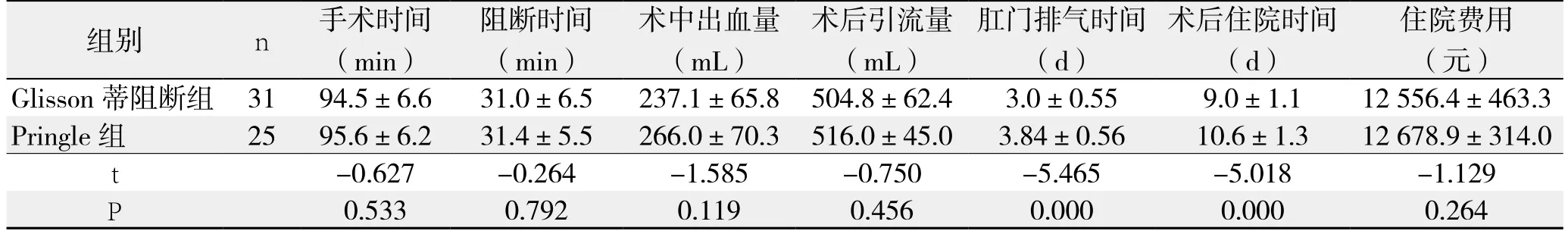
表2 两组患者临床指标比较(±s)Table 2 Comparison of the clinical variables between the two groups of patients (±s)
组别 n 手术时间(min)阻断时间(min)术中出血量(mL)术后引流量(mL)肛门排气时间(d)术后住院时间(d)住院费用(元)Glisson 蒂阻断组 31 94.5±6.6 31.0±6.5 237.1±65.8 504.8±62.4 3.0±0.55 9.0±1.1 12 556.4±463.3 Pringle组 25 95.6±6.2 31.4±5.5 266.0±70.3 516.0±45.0 3.84±0.56 10.6±1.3 12 678.9±314.0 t-0.627 -0.264 -1.585 -0.750 -5.465 -5.018 -1.129 P 0.533 0.792 0.119 0.456 0.000 0.000 0.264
2.2 两组肝功能和凝血功能指标比较
两组患者术后第1天ALT、AST、TBIL及PT均较术前升高,但Glisson蒂阻断组ALT和AST水平明显低于Pringle组(均P<0.05),两组间TBIL及PT水平无统计学差异(均P>0.05),术后第1天给予保肝药物应用,第5天ALT、AST有明显下降,但仍高于术前(均P<0.05),术后第5天TBIL和PT水平恢复正常(均P>0.05)(表3)。
2.3 两组应激反应指标比较
两组患者术后第1、5天CRP、HOMA-IR指数和TNF-α水平较术前升高(均P<0.05),随着时间延长呈逐渐下降趋势,两组间差异无统计学意义(均P>0.05)(表4)。
表3 两组患者肝功能和凝血功能指标比较(±s)Table 3 Comparison of the variables associated with liver function and coagulation function between the two groups of patients (±s)

表3 两组患者肝功能和凝血功能指标比较(±s)Table 3 Comparison of the variables associated with liver function and coagulation function between the two groups of patients (±s)
注:1)与术前比较,P<0.05Note: 1) P<0.05 vs. preoperative value
指标 Glisson蒂阻断组(n=31)Pringle组(n=25) P ALT(U/L)术前 25.2±4.5 25.4±4.8 >0.05术后第1天 367.9±51.91) 535.4±47.01) <0.05术后第5天 150.7±28.91) 226.0±30.41) <0.05 AST(U/L)术前 22.5±3.3 25.2±3.6 >0.05术后第1天 249.7±27.41) 353.2±15.41) <0.05术后第5天 145.23±23.41) 241.6±27.41) <0.05 TBIL(µmol/L)术前 10.2±2.4 10.4±2.3 >0.05术后第1天 27.0±3.81) 26.5±3.61) >0.05术后第5天 15.6±2.7 15.1±2.2 >0.05 PT(s)术前 12.4±0.7 12.2±0.6 >0.05术后第1天 15.4±0.61) 15.3±0.4 >0.05术后第5天 13.1±0.6 13.2±0.5 >0.05
表4 两组患者应激反应指标比较(±s)Table 4 Comparison of the stress response indicators between the two groups of patients (±s)

表4 两组患者应激反应指标比较(±s)Table 4 Comparison of the stress response indicators between the two groups of patients (±s)
注:1)与术前比较,P<0.05Note: 1) P<0.05 vs. preoperative value
TNF-α(ng/L)术前 10.4±1.4 10.9±1.8 >0.05术后第1天 30.7±4.21) 32.1±4.01) >0.05术后第5天 18.1±2.91) 19.3±3.11) >0.05
3 讨 论
手术治疗是目前治愈肝囊型包虫病的最佳选择。手术的方式主要有内囊摘除术、外囊摘除术、肝部分切除术等。手术方式的选择主要取决于肝包虫囊肿的位置、大小、有无并发症以及患者的全身状况。内囊摘除术是最早治疗肝囊型包虫病的术式,主要适用于ASA评分较高,位置较深,包虫囊肿较大或同时伴有多个病灶[8],因其操作简单,应用较为普遍[9],但是患者术后胆瘘、感染、复发等并发症发病率较高[10-14]。肝部分切除术虽然疗效确切,但是手术时间长,术中出血量较多[15];目前多用于肝泡型包虫病的治疗[16-17],在肝囊型包虫病中肝部分切除术多适用于病灶直径≤10 cm,位于左半肝或右肝V、VI段,壁厚、钙化不易塌陷,肝组织破坏严重,合并腔内感染,形成厚壁脓肿、胆瘘形成瘘管者[18-19]。外囊摘除术是沿囊肿外囊与肝脏之间的间隙完整剥除整个肝包虫囊肿。该术式避免了囊液外漏造成过敏性休克的风险,降低了术后胆漏、残腔感染及复发的可能,还最大程度的保护了肝实质,减少了术中出血量[2,20]。对于较大的肝包虫囊肿,结合肝脏血流阻断技术,术中的出血量仍然能得到较好的控制。
Yamamoto等[21-22]将肝动脉,门静脉和胆管连同结缔组织膜一起被包裹形成的纤维束视为一个系统,即Glisson系统。根据Glisson系统和肝静脉的走形将肝脏分为左、中、右三段和尾状叶。并以此为基础提出了Glisson蒂横断式肝切除理念。Glisson蒂血流阻断法的优势在于:⑴ 避免了非病变肝段的组织出现缺血-再灌注损伤,有利于术后肝功能的恢复[23-25];⑵ 避免了门静脉完全阻断后造成的胃肠道淤血,有利于术后患者胃肠道功能的恢复;⑶ 虽然技术难度较传统的Pringle阻断方法略高,但并没有增加手术时间。以上优势也在本研究中得到证实。
本研究中,两组患者术后都无并发症发生,说明肝囊型包虫病外囊摘除术在合理掌握手术适应证的情况下是一种安全可靠的手术方式。两组在手术时间、阻断时间、术中出血量、术后引流量无统计学差异则说明Glisson蒂血流阻断法与传统的Pringle法一样可以在术中充分的控制术区出血。Glisson蒂阻断组在肛门排气时间、进食时间、住院时间方面短于Pringle组,显示出Glisson蒂阻断法在减轻术中胃肠道淤血,促进术后胃肠道功能恢复方面的优势。
肝脏手术后的患者常有肝功能损害和凝血功能障碍,这主要因为血流阻断后的肝脏缺血-再灌注损伤所致,肝脏又是机体合成凝血因子的主要场所,肝脏损伤同时也会影响术后的凝血功能。肝脏功能一般通过ALT、AST和TBIL来评价,凝血功能通过PT来评估。两组患者术后均有不同程度的肝功能和凝血功能损害,而Glisson蒂血流阻断法避免了非病变肝段的组织出现缺血-再灌注损伤,在肝脏的保护方面较Pringle法显示出了明显的优势。
外科患者应激反应主要包括神经内分泌反应和细胞因子反应[26]。神经内分泌反应通过交感神经-肾上腺髓质系统和下丘脑-垂体-肾上腺皮质轴系统释放出儿茶酚胺、胰高血糖素、肾上腺皮质等激素,这些激素在应激时可促进分解代谢,动员身体储备,这些都将引起机体发生胰岛素抵抗。机体在应激时会引起TNF-α、IL-6等细胞因子水平上升,然后诱导肝细胞合成CRP,因此,TNF-α、CRP的水平可以反映组织的应激程度。这与本研究中两组患者术后的HOMA-IR指数、TNF-α、CRP水平均较术前升高的结果相符,但Glisson蒂血流阻断法并不能减轻机体的应激反应,可能与两种术式均为开放手术有关。
综上所述,笔者认为对于较大的肝囊型包虫病来说,采用肝脏血流阻断的方式是一种安全可靠的手术方法。Glisson蒂血流阻断法操作简单,在充分控制术中出血的基础上,同时具有肝脏功能和胃肠道功能保护方面具有优势,有利于患者术后的康复,但是仍需要有一定肝脏手术经验及技能的医生操作。
