脑脊液流速对腰麻和硬脊膜外联合麻醉效果的影响
2018-08-03张迁龙齐立杰李胜男
张迁龙,齐立杰,李胜男,董 兰
腰麻和硬脊膜外联合麻醉具有起效迅速,阻滞完善,并可持续给药,且对心肺功能影响较小,术中循环稳定,有利于患者术后恢复等优点[1],是膝关节交叉韧带损伤关节镜下韧带重建术比较适宜的麻醉方法,但影响麻醉效果的因素较多,临床应用中尚缺乏明确的理论依据。本研究通过分析不同脑脊液流速对麻醉平面、止血带效果及不良反应的影响,探讨腰麻和硬脊膜外联合麻醉影响麻醉效果的因素,旨在为临床实践提供依据。
1 对象与方法
1.1 对象 选择我院2017-01至2018-01收治的膝关节交叉韧带损伤患者200例为研究对象,均为男性,年龄20~40岁,平均(27.2±5.2)岁;身高165~175 cm,平均(169.9±2.6)cm;体重60~75 kg,平均(69.8±3.1)kg,均无高血压、糖尿病、肝肾功能不全等其他系统疾病史 。ASAⅠ-Ⅱ级,手术均为膝关节交叉韧带损伤关节镜下韧带重建术,麻醉方法均为腰麻和硬脊膜外联合麻醉。两组年龄、身高、体重差异无统计学意义(P>0.05),具有可比性。根据脑脊液流到腰麻针口的时间 分为两组,每组100例,5 s以下的为A组,10 s以上的为B组(5~10 s不在本文的讨论范围内)。本研究通过我院伦理道德委员会审核,所有患者对本研究均完全知情同意。
1.2 方法 患者入室后常规监测脉搏氧饱和度(SPO2),无创血压(收缩压SBP、舒张压DBP、平均动脉压MAP),心率(HR)及心电图(ECG),建立上肢静脉通路,并在20 min内快速输注复方氯化钠300~500 ml。两组患者均采取患肢在上的侧卧位进行麻醉穿刺,穿刺点均为L3-4间隙,硬膜外穿刺成功后以25 G腰麻针(批号:2091155,江阴市金凤医疗器材有限公司)行蛛网膜下腔穿刺,腰麻针突破硬脊膜后拔出腰麻针芯,控制脑脊液流到腰麻针口的时间5 s以下的为A组, 10 s以上的为B组。两组均给予0.5%罗哌卡因3 ml(批号: H200601372,江苏恒瑞医药股份有限公司),0.75%罗哌卡因2 ml+生理盐水1 ml,推注时间均为30 s(速度0.1 ml/s[2]),注药结束后退出腰麻针,并于硬膜外腔向头端置入硬膜外导管3 cm,恢复仰卧位。若在麻醉过程中出现MAP低于基础值20%或HR低于50次/min分别给予快速补液、麻黄素5~10 mg,或阿托品0.3~0.5 mg处理[3],若麻醉平面低于T10或不能满足手术需要时,则硬膜外追加2%利多卡因4~8 ml,术程控制在60~150 min。所有麻醉操作、麻醉平面测试均由同一组麻醉医师完成。
1.3 观察指标 (1)痛觉阻滞平面:两组患者痛觉阻滞平面达到T8的时间以及最高痛觉阻滞平面的出现时间[4]。(2)运动阻滞平面:给药 5 min 后采用 Bromage 评分法[5]评价运动阻滞平面情况,不存在运动阻滞记0分;不能够直腿抬起记1分;不能够屈膝记2 分;膝、踝关节不能够弯曲记3分。(3)止血带效果:手术过程中能够配合,无痛且不需要其他辅助用药为优;手术过程中存在轻微的牵拉疼痛,需要追加少量的辅助用药为良;手术中镇痛无效,疼痛不可忍受,导致只有增加其他辅助用药来帮助镇痛才能够顺利地完成手术为差[6]。(4)循环指标:麻醉前(T1)、蛛网膜下腔注药后15 min(T2)、上止血带后30 min(T3)、60 min(T4)及90 min(T5)时患者MAP及HR。(5)不良反应:记录患者发生低血压、最低血压发生的时间、恶心呕吐、头痛及寒战的例数。

2 结 果
2.1 痛觉阻滞平面和运动阻滞平面比较 两组患者痛觉阻滞平面均在不同时间达到T8水平,硬膜外均未追加药物,但A组患者T8阻滞出现时间及最高阻滞平面出现时间均明显早于B组,差异有统计学意义(P<0.05,表1);给药5 min 后两组患者运动阻滞平面Bromage 评分比较,差异无统计学意义。

组别T8阻滞出现时间(min)最高阻滞平面出现时间(min)运动阻滞Bromage评分(分)A组9.16±0.4111.12±0.232.95±0.31B组11.97±0.44①15.24±0.22①2.52±0.72
注:A组,脑脊液流速5 s以下; B组,脑脊液流速10 s以上,与A组比较,①P<0.05
2.2 止血带效果比较 A组患者止血带效果为优者占99%,仅1例效果为良,明显好于B组(优和良的比例分别为87%和12%)(P<0.05或P<0.01),见表2。

表2 两组腰麻(A)和硬脊膜外联合麻醉(B)患者麻醉效果的比较 (n;%)
注:A组,脑脊液流速5 s以下; B组,脑脊液流速10 s以上。与A组比较,①P<0.05
2.3 循环情况比较 A组患者HR在T2时明显升高,两组相比差异有统计学意义(P<0.05,表3)。
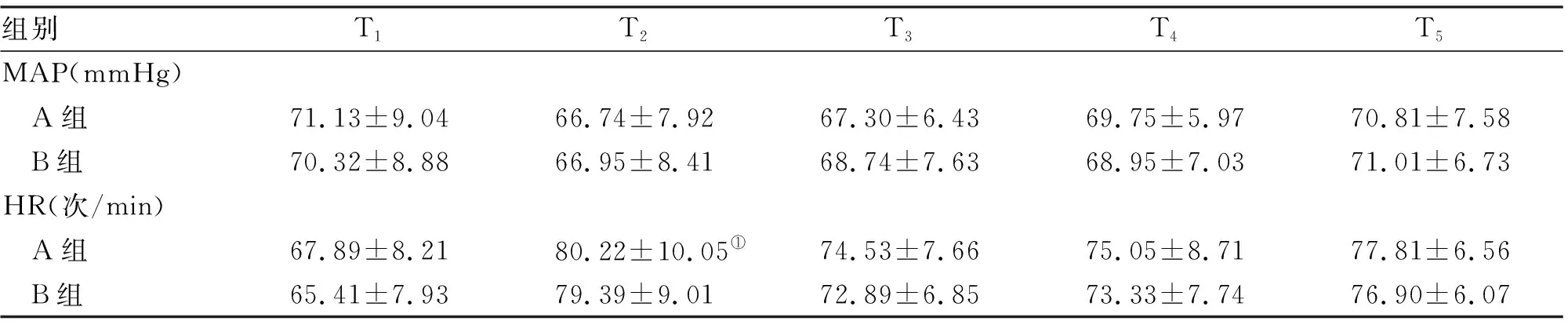
组别T1T2T3T4T5MAP(mmHg) A组71.13±9.0466.74±7.9267.30±6.4369.75±5.9770.81±7.58 B组70.32±8.8866.95±8.4168.74±7.6368.95±7.0371.01±6.73HR(次/min) A组67.89±8.2180.22±10.05①74.53±7.6675.05±8.7177.81±6.56 B组65.41±7.9379.39±9.0172.89±6.8573.33±7.7476.90±6.07
注:与T1比较, ①P<0.05
2.4 不良反应发生 A组2例发生低血压,1例恶心呕吐,1例寒战;B组患者未发生低血压,恶心呕吐、寒战分别为1例;两组患者不良反应发生情况差异无统计学意义。
3 讨 论
膝关节前交叉韧带是膝关节静力和动力性稳定结构,对于维持膝关节稳定性有重要作用[7],关节镜下膝关节前交叉韧带重建术能够保证患者膝关节的稳定性[8],是治疗膝关节前交叉韧带损伤的首选方法。关节镜下膝关节前交叉韧带重建术临床常采用腰麻和硬脊膜外联合麻醉的麻醉方法,不仅起效快、麻醉效果确切、对患者呼吸及循环影响小,还能减小手术应激反应[9],降低术后肺感染的发生率,该手术要求镇痛效果及运动阻滞良好,痛觉阻滞平面需达到T8-10,麻醉效果维持2~3 h。目前,腰麻和硬脊膜外联合麻醉蛛网膜下腔临床最常应用的药物为罗哌卡因,但其对中枢神经和心脏有一定的毒性,尤其是剂量大、浓度高时,不良反应明显增加(如软脑膜血管收缩作用增强 ,引起脊髓缺血损伤[10])。文献[11]研究表明,0.5%罗哌卡因中枢神经和心脏毒性低,运动神经阻滞程度低,有利于术后早期功能锻炼,还可以降低下肢血栓形成的风险[12-14]。本研究选择0.5%罗哌卡因轻比重液3 ml,以阻滞平面、止血带效果、血流动力学变化及不良反应的发生情况作为主要的衡量指标,探讨腰麻和硬脊膜外联合麻醉不同脑脊液流速对麻醉效果的影响。
腰麻和硬脊膜外联合麻醉时,影响麻醉平面的因素较多,主要包括患者体位、硬脊膜内的药物比重及注药速度等[15]。本研究在保证药物比重、患者体位等因素一致的条件下,仅研究脑脊液流速对痛觉阻滞平面、运动神经阻滞效能、止血带效果及并发症的影响。结果显示,两组患者痛觉阻滞平面均达到T8水平,运动阻滞评分也均达到2分以上,能满足手术的麻醉需要,两组患者在上止血带90 min时,患者 MAP及HR与术前比较均无明显变化,无明显的止血带反应,说明蛛网膜下腔应用0.5%罗哌卡因3 ml能满足关节镜下膝关节前交叉韧带重建术的麻醉需要。同时,本研究结果也表明,不同脑脊液流速患者在相同注药速度的条件下,其痛觉阻滞平面及止血带效果方面存在一定的差异,脑脊液流速快的患者,其T8阻滞出现时间及最高痛觉阻滞平面出现的时间较早,止血带效果为优者的比例较高,虽然,其最低血压的出现时间较早,但是在低血压、恶心呕吐等不良反应的发生率方面与脑脊液流速慢的患者之间并无明显区别,说明脑脊液流速会对麻醉效果产生一定的影响。分析其原因可能与脑脊液在硬脊膜内的循环速度有一定的关系,脑脊液流速越快,脑脊液压力越大,在硬脊膜内的循环速度也越快,因此,硬脊膜内注药后麻醉平面上升也较快,但由于阻滞平面在T8以下,因而对循环的干扰较小,患者仅表现为注药后15 min时HR有所增加,而MAP并无明显下降,因而恶心呕吐的发生率也较低。
综上所述,腰麻和硬脊膜外联合麻醉中影响麻醉平面的因素很多,除药物种类、剂量、浓度、容量、比重、患者体位、注药速度、麻醉医生的临床经验及患者身体条件等因素外,脑脊液流速也是重要的影响因素之一。腰麻和硬脊膜外联合麻醉时,脑脊液流速快的患者蛛网膜下腔以0.1 ml/s的速度注入0.5%罗哌卡因3 ml,痛觉阻滞平面能达到较快的达到T8水平,镇痛效果满意,麻醉效果优,患者无止血带反应,且血流动力学稳定 ,可以满足关节镜下膝关节交叉韧带重建术的麻醉要求。另外,本研究是针对特殊人群不同脑脊液流速对麻醉效果影响进行的初步探索,由于样本量和研究方法有限,不同脑脊液流速对麻醉效果的影响在不同人群、不同手术中的合理应用仍需要进一步探索。
