跗骨窦切口治疗SanderIII型跟骨骨折
2018-08-02邓小文
邓小文
(乐山市人民医院骨1科 四川 乐山 614000)
软组织并发症是跟骨骨折手术治疗中的常见问题,据报道传统跟骨外侧切口(“L”型切口)伤口并发症发生率可达5%~27%[1]。1948年Palmer首次报道跗骨窦切口,经数十年使用、研究发现该切口可有效减少切口并发症发生率[2],但因其暴露不足,影响复位、内固定安置,限制了其在SandersIII型跟骨骨折的使用。我科至2010年以来使用跗骨窦切口治疗SandersIII型跟骨骨折,取得较好疗效。本文对SandersIII型跟骨骨折分别采用跗骨窦切口与“L”型切口进行手术,对比研究两组病人术后功能恢复与伤口愈合情况,分析探讨跗骨窦切口适用范围及主要要点。
1.资料与方法
1.1 一般资料
回顾性研究本院于2010年10月—2016年6月间收治SanderIII型的跟骨骨折病患56例(男33例,女23例)。平均年龄36岁(19~54岁)。跗骨窦切口组(A组)25例,“L”型切口组(B组)31例。
1.2 手术方法
A组(跗骨窦切口):切口位于足跟部外侧皮肤与足跟垫交界处,沿切口进入,充分暴露骨折断端,复位骨折断端,临时固定,C臂确认,安置解剖型2.7mm跟骨外侧钢板,按“三角固定”原则(即前突、距下关节、后突后缘)固定,注意距下关节螺钉须置入载距突内。
B组(“L”型切口):采用标准AO跟骨外侧壁切口,全层切到跟骨,骨膜处剥离,掀起全厚皮瓣,并在骰骨、距骨、腓骨处置入克氏针,避免皮瓣回缩,暴露骨折断端,余同上。
1.3 统计学分析
采用SPSS11软件进行统计学分析。采用t检验、卡方检验对比两组差异,P<0.05为差异有统计学意义。
2.结果
2.1 伤口并发症分析
如表1所示两组伤口并发症发生率,A组较B组发生率低,中度、重度伤口并发症患者较B组少,经卡方检验k=8.271,P<0.05,差异有统计学意义,可以认为SandersIII型跟骨骨折采用跗骨窦切口在伤口愈合方面优于传统切口。
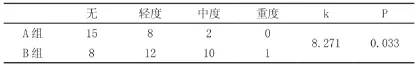
表1 伤口并发症
2.2 手术时间及AOFAS评分值分析
如表2所示,A组病人平均手术时间98±8.701(min),B组病人平均手术时间101±7.638(min),经t检验t1=1.373,A组病人术后6月平均AOFAS评分值73±7.341,B组病人术后6月平均AOFAS评分值75±6.512,经t检验t2=1.079,两组患者手术时间、AOFAS评分值对比差异无统计学意义(t1=1.373,t2=1.079,P>0.05)。
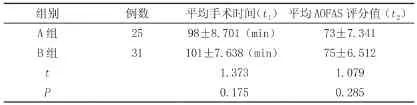
表2 手术时间及AOFAS评分值
3.讨论
SanderIII型的跟骨骨折,均建议采用手术治疗[3]。“L型”切口,显露充分,更好支持骨折复位、内固定安置,为大多数学者所推崇[4],但有研究表明“L型”切口部位皮肤软组织血循环较差,易出现伤口并发症[5]。我们设计研究,分析跗骨窦切口和L形切口两组病人术后伤口愈合情况,经研究表明在手术时间及术后功能恢复并无明显差异情况下,跗骨窦切口病患伤口并发症较“L”型切口发生率低,中度、重度伤口并发症患者较“L”型切口少。
横斜形切口、纵形切口均是对跗骨窦切口的改良[6],可一定程度上减少其暴露不足问题,扩大其对SandersⅢ型跟骨骨折的适用范围。横斜形切口以外踝下2cm为中点,在与后关节面平行的方向上前后延长切口,暴露骨折断端,切断跟腓韧带即可显露距下关节。牵引情况下跟骨后关节面显露较跗骨窦切口好,预后满意[7]。纵形切口起于外踝尖与跟腱连线中点,向下垂直延伸,在合并有跟骨结节、跟骨后突骨折,跗骨窦切口无法有效显露时,可考虑联合此切口。临床应用中获得了较好疗效,随访Maryland评分优良率达86%[8]。
