不宜行冠状动脉旁路移植术的高危冠心病患者介入治疗与药物治疗的疗效对比
2018-08-01彭育红汝磊生牛亚辉赵玉英齐书英丁超孙家安王冬梅
彭育红,汝磊生*,牛亚辉,赵玉英,齐书英,丁超,孙家安,王冬梅
(1白求恩国际和平医院心内科,石家庄 050082;2原军械工程学院干休所,石家庄 050072)
心脏外科与经皮冠状动脉介入治疗间协同作用(synergy between percutaneous coronary intervention with Taxus and cardiac surgery,SYNTAX)评分是一种根据冠状动脉病变解剖特点精确量化的评分工具,综合考虑了冠状动脉病变的数目、功能影响、部位和复杂性,包括分叉病变、慢性闭塞、迂曲血管、钙化及弥漫性病变等。在接受无保护左主干冠心病血运重建术的患者中,经皮冠状动脉介入(percuta-neous coronary intervention,PCI)治疗与冠状动脉旁路移植术(coronary artery bypass grafting, CABG)相比死亡率相似(中位随访39个月),但交互作用提示SYNTAX评分低的患者PCI死亡率相对较低,SYNTAX评分高(>33分)的患者CABG死亡率相对较低。 两种治疗方法有相似的死亡率;在心肌梗死或中风的长期发生率方面,PCI提供了早期的安全优势,而CABG则表现出更高的依从性[1]。Meta分析显示,对冠状动脉三支病变和(或)左主干病变患者根据SYNTAX评分的高低指导血运重建方式,高分区CABG的主要不良心脑血管事件(major adverse cardiovascular events,MACE)发生率明显低于PCI,应鼓励使用这种评分系统对冠心病患者进行分级以进一步指导血运重建[2]。但SYNTAX评分仅包括了冠状动脉解剖特点,未纳入临床特点,不能反映患者的整体特征,与新工具相比,其局限性也不容忽视[3]。部分患者由于临床情况复杂不能耐受手术,欧洲心脏手术风险评估系统(European system for cardiac operative risk evaluation,EURO)评分是一种经典的评估心脏外科手术预后的评分系统,EURO评分高的患者CABG预后不良。对于这部分不适宜行CABG的高危患者,即使患者SYNTAX评分很高,仍有很大一部分选择PCI或内科保守治疗,目前国内尚无针对此类人群行PCI治疗与内科保守治疗的对照研究。根据我国冠心病人群的治疗现状,明确选择哪一种治疗方式更合理显得尤为关键,SYNTAX评分评价预后是否适合我国患者人群仍有待探讨。本研究将患者的临床因素与冠状动脉病变特征有机整合,分析比较这些高危复杂病变患者采取PCI治疗或内科保守治疗的近期及远期临床预后,有助于制定个体化的最优治疗方案。
1 对象与方法
1.1 研究对象
纳入2014年1月至2015年6月白求恩国际和平医院经冠状动脉造影诊断为左主干和(或)三支病变的患者,根据造影结果逐一完成SYNTAX评分及EURO评分的计算。 随访SYNTAX评分>27分、EURO评分>6分患者。按临床实际治疗策略分组为PCI组和药物保守治疗组。纳入标准:(1)心肌缺血导致的稳定性或不稳定性冠心病,无症状或胸痛症状不典型但有心肌缺血的客观证据(如运动负荷试验、负荷超声心动图及心肌核素扫描);(2)在供应存活心肌的三支主要心外膜动脉中,至少均有一处显著狭窄(>50%)或任何一支血管完全闭塞;或者左主干病变及左主干等同病变(前降支开口和回旋支开口显著狭窄),伴或不伴其他血管显著狭窄;(3)右冠状动脉发育细小缺乏后降支的,如在前降支和回旋支有病变,按三支病变分组。主要排除标准:存在冠状动脉造影禁忌证、既往PCI或CABG史、急性心肌梗死、不伴左主干病变的单支及两支病变以及正在进行另一项临床试验而未达到主要终点者。研究符合《赫尔辛基宣言》并获得伦理委员会的批准,所有患者签署书面知情同意书。
1.2 方法
所有PCI操作均按照中华医学会制定的PCI指南进行,术前常规口服阿司匹林300 mg,术前至少6 h 口服负荷量氯吡格雷300 mg或600 mg。术中经动脉鞘管注入肝素钠100 U/kg。术后皮下注射低分子肝素钠5 ku 3~5 d。2组患者均口服氯吡格雷(75 mg/d),肠溶阿司匹林(100 mg/d)12个月。如无禁忌证,根据临床具体情况常规给予β受体阻滞剂、他汀类及血管紧张素转换酶抑制剂等药物。
1.3 2种评分的计算
使用Medcalc APP或计算SYNTAX评分(http://www.syntaxscore.com/calculator/start.html)和EURO评分的网页(http://www.euroscore.org/calc.html)对每例患者的造影结果计算SYNTAX评分及EURO评分。
1.4 介入治疗
病变位于左主干开口,体部采用单支架技术,如果病变累及远端分叉,则根据分叉情况采用:T支架术、V支架术、Crush支架术、Culotte支架术或Provisional等技术。
1.5 临床随访及研究终点
采用电话或门诊随访等方式随访18个月。部分患者行冠状动脉造影复查,主要终点为MACE(包括全因死亡、非致死性心肌梗死、靶血管血运重建)发生率。次要终点为心源性再入院、心功能减退、再发心绞痛的发生率。再次血运重建定义为再次住院行血运重建(PCI或CABG),狭窄病变限于支架内或支架相邻的上下5 mm,原支架内血管直径狭窄>50%定义为支架内再狭窄。1次住院期间分2次行PCI不定义为再次血运重建。
1.6 统计学处理

2 结 果
2.1 2组临床资料比较
纳入2014年1月至2015年6月份左主干和(或)三支病变患者共计223例。115例患者评分符合纳入标准。对最终完成18个月的电话或门诊随访(截至2017年1月完成所有随访)并获得完整资料的101例进行统计学分析(随访率87.8%,失访14例)。其中PCI组51例,药物治疗组50例,男性 66例(65.34%),女性35例(34.65%),年龄44~83(67.0±8.7)岁。EURO评分7~20(12.84±3.26)分;SYNTAX评分29~93(50.80±16.57)分。
2组间的一般人口学资料、性别、年龄、体质量指数、既往病史、左室射血分数、肌酐清除率及冠状动脉造影结果等临床资料差异均无统计学意义(均P>0.05;表1)。用药情况见表2。PCI组51例患者中,32例完全再血管化,17例不完全再血管化。
2.2 2组患者心血管事件发生率的差异
随访18个月后,PCI组发生MACE 6例(11.76%),其中死亡3例、非致死性心肌梗死1例、靶血管血运重建2例(重建方式均为CABG), 生存率94.6%,未发生MACE的比例为89%。药物治疗组发生MACE 17例(34.00%),其中死亡8例、非致死性心肌梗死3例、靶血管血运重建6例(重建方式亦均为CABG),生存率84%,未发生MACE的比例66%,2组MACE发生率差异有统计学意义(P=0.008)。次要终点:PCI组和单纯药物治疗组分别有11例(21.57%)和25例(50.00%)患者心源性再入院,差异有统计学意义(P=0.003);PCI组和药物治疗组发生心功能减退分别10例(19.61%)和21例(42.00%),差异有统计学意义(P=0.015);PCI组和药物治疗组再发心绞痛分别9例(17.64%)和21例(42.00%),差异有统计学意义(P=0.007)。
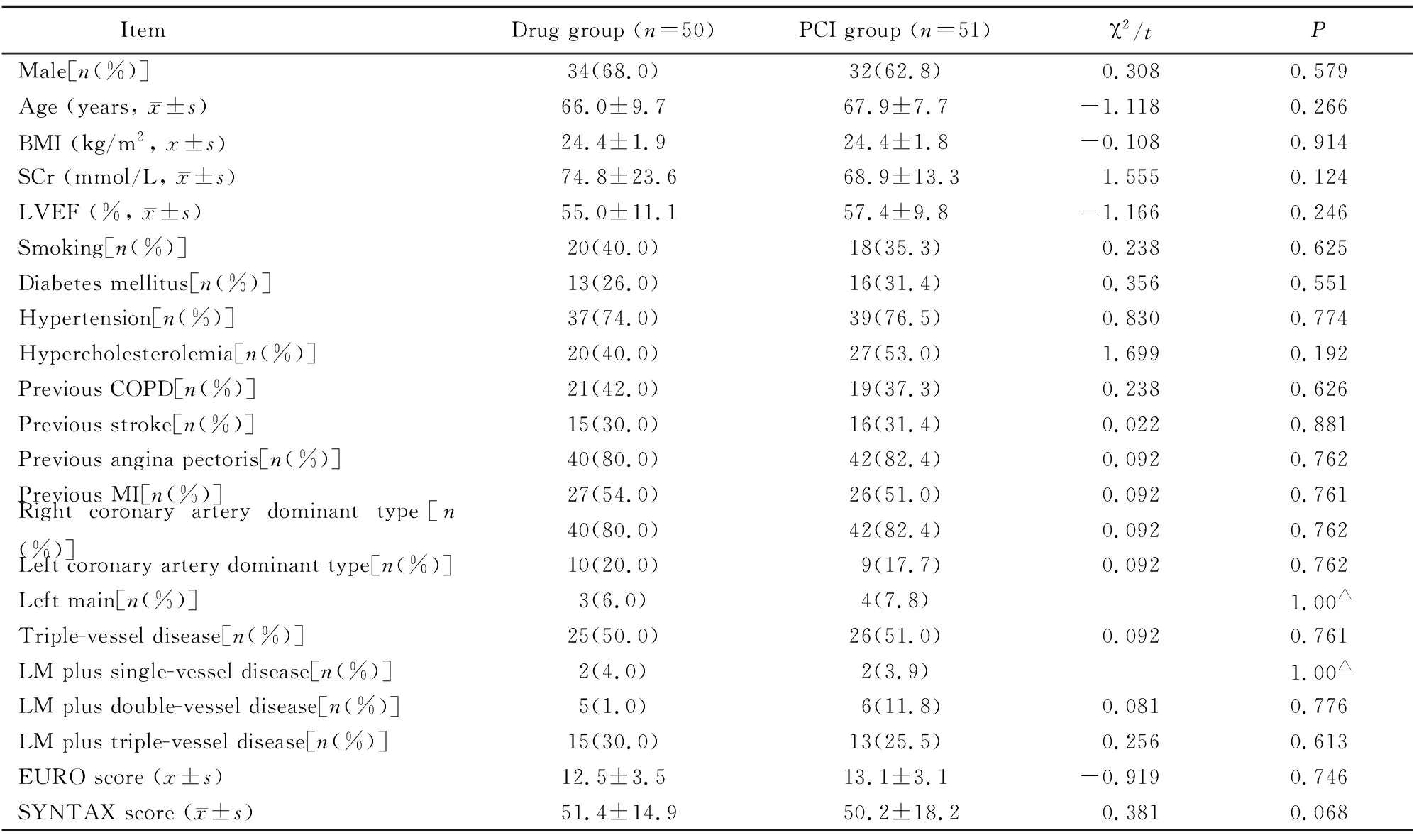
表1 2组患者临床资料比较
PCI: percutaneous coronary intervention; BMI: body mass index; SCr: serum creatinine; LVEF: left ventricular ejection fractions; COPD: chronic obstructive pulmonary disease; MI: myocardial infarction.△Fisher′s exact test
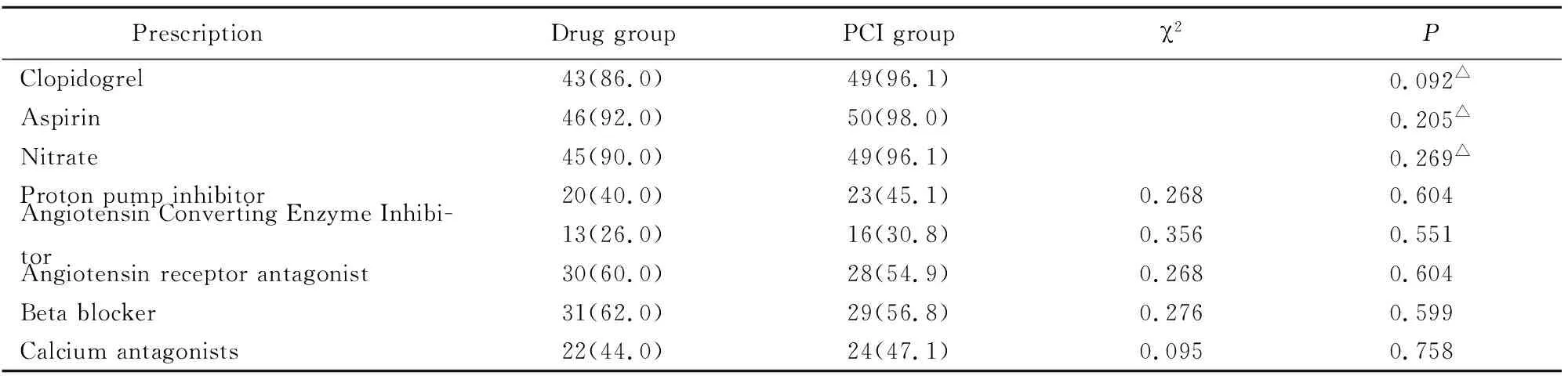
表2 2组患者出院后服药情况比较
PCI: percutaneous coronary intervention.△Fisher′s exact test
2.3 2组患者不良心血管事件生存分析
对双高评分患者药物治疗与PCI治疗出院后的不良心血管事件发生情况采用Kaplan-Meier法进行生存分析。
2.3.1 生存曲线分析 未发生不良心血管事件者的生存曲线的log-rank检验结果显示,双高评分患者保守与PCI治疗出院后不良心血管事件生存率有差异(ν=1,χ2=11.131,P=0.001;图1)。
2.3.2 生存时间 药物治疗组估算的平均生存时间为9.7个月(95%CI8.0~11.4),中位数为10个月(95%CI7.3~12.8);PCI组估算的平均生存时间为12.7个月(95%CI11.0~14.4),中位生存时间为15个月(95%CI11.9~18.1),优于药物保守治疗。
2.3.3 Cox比例风险回归分析 采用逐步回归法进行Cox模型分析,配合模型时,进入模型和从模型中剔除变量的水准分别定义为0.05和0.10。最终入选模型为治疗方法,Cox模型似然比检验P值=0.001,回归系数B=0.882,说明治疗方法(协变量)对未发生不良心血管事件者的生存时间有影响。相对危险度Exp(B)=2.416,提示选择药物治疗的患者发生不良心血管事件的风险是选择介入治疗患者的2.416倍。
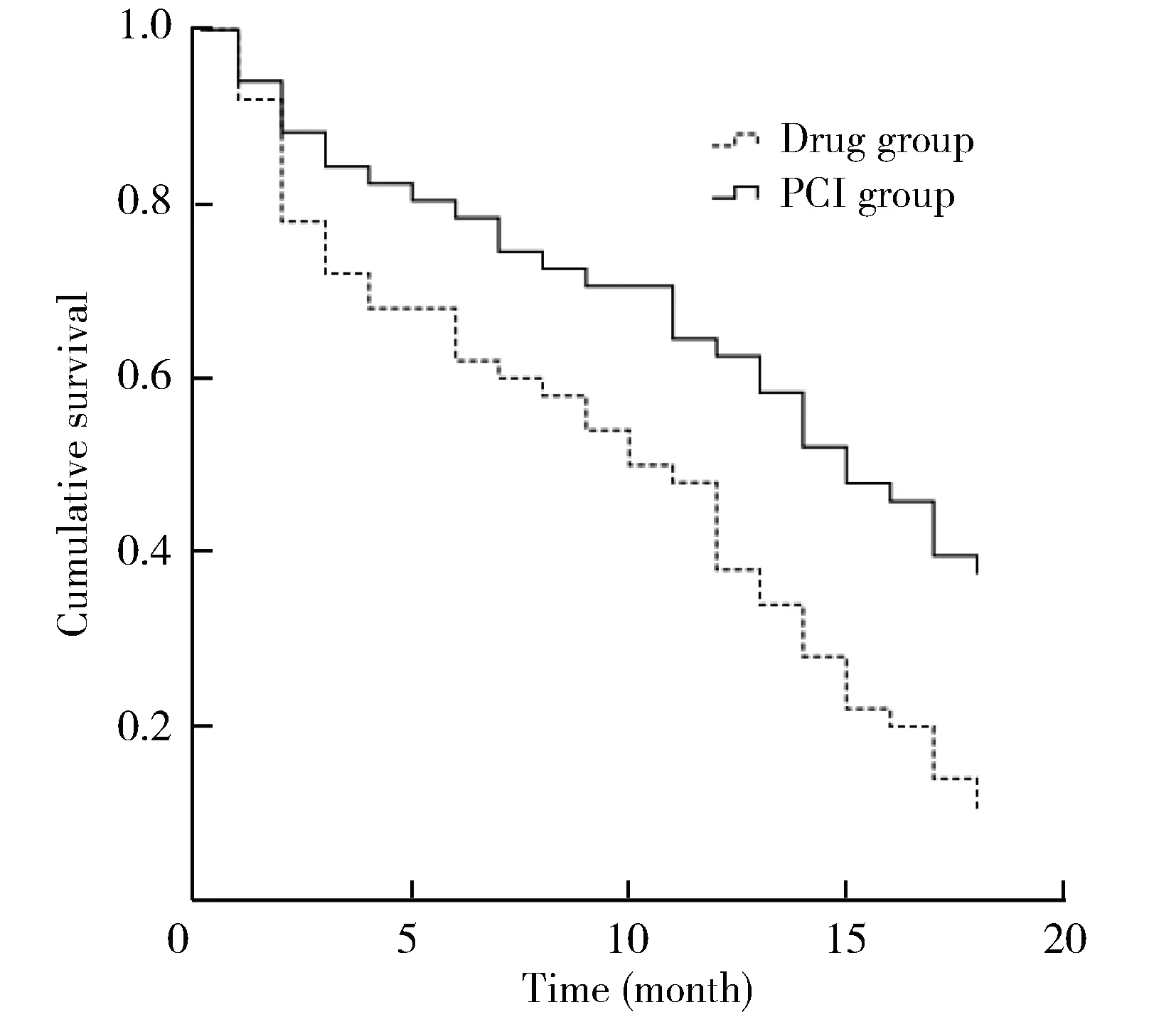
图1 无不良心血管事件生存函数曲线
3 讨 论
随着介入技术、器械和药物的不断创新和进步,对于部分冠脉三支病变或左主干病变需要血运重建但由于临床情况复杂不能接受或耐受外科手术的患者,其治疗面临两难的选择。SYNTAX评分>22分的高危三支病变及SYNTAX评分>32分的左主干病变患者,指南推荐将CABG作为血运重建方式。但是对于EURO评分>6分的患者,又不推荐将CABG作为血运重建方式。为此,许多介入中心也在不断突破传统PCI治疗禁区,开展SYNTAX和EURO评分高危患者的PCI治疗。
本研究针对SYNTAX评分与EURO评分联合使用进行研究。既往研究对两个评分系统结合能否比单纯SYNTAX评分更好地预测复杂冠状动脉病变的预后尚无明确结论。2010年Capodanno等[4]提出整体风险分层系统的概念,由SYNTAX评分联合EURO评分组成,国内也有作者认为二者可共同作为左主干病变介入治疗风险评估的依据[5,6]。Buszman等[7]的LE MANS Trial试验包括了一部分SYNTAX评分>27分的患者,但排除了EURO评分>8分的患者,通过长达10年的安全性和疗效的随访,得出PCI治疗有利的长期结果。随访数据为我们对高危患者介入治疗的研究提供了临床依据,本研究还参考了Sinning等[8]的研究结果,最终将SYNTAX评分高危标准定为27分。
由于较低的靶血管重建率,CABG仍然是无保护左主干患者再血管化的主要方式[9],但对于同时存在手术高风险的患者,存在选择困难。本研究结果显示,随访1.5年,冠脉解剖评分(SYNTAX评分)>27分且外科术前临床评分(EURO评分)>6分的患者,PCI治疗后主要和次要不良心血管事件发生率明显低于药物治疗组,未发生不良心血管事件者的生存时间也长,选择药物治疗者发生不良心血管事件的风险是选择介入治疗的2.416倍,以上结果均提示PCI治疗是高危患者可优先选择的一种治疗方式。Kappetein等[10]对SYNTAX试验中的患者进行3年随访,结果显示,在病变相对不复杂的患者(3支血管或左主干低中SYNTAX评分)中进行PCI是可接受的选择,但仍需更长的时间来评价再血管化方式。Meta分析显示,考虑到可比较的长期死亡率和较低的卒中发生率,对于此类患者,PCI是一种有效而且创伤更小的CABG替代方案[11]。新的技术和器械在包括慢性完全闭塞性病变在内的复杂病变中的应用,改善了复杂冠状动脉病变患者的预后,基于此种条件,SYNTAX>33分不再是决定是否行CABG的条件。更多的临床试验集中在冠状动脉解剖复杂时需要验证EURO评分高和(或)SYNTAX>33分行 PCI是否等同于或优于CABG[12]。Cavalcante等[13]和Buszman等[7]2016年分别发表了关于左主干PCI与CABG远期预后的比较研究,Cavalcante等对PRECOMBAT 和 SYNTAX两个试验中的患者群体进行5年MACE的随访,结果显示虽然PCI组的再次血运重建率较高,但这两种策略显示出相似的安全性。在孤立的左主干或左主干+1支血管疾病患者中,PCI与CABG相比,全因死亡率和心脏死亡率更低。
本研究存在以下局限性。本研究是单中心回顾性研究,由于符合双高评分的高危冠心病介入治疗患者数量较少,纳入的患者例数也少,加之随访时间较短,结果的可信性在一定程度上受到影响。本研究开始于2014年,当时SYNTAXⅡ评分和EUROⅡ评分的相关研究还不太成熟,故评分标准采用了相对成熟的SYNTAX评分和EURO评分。近几年的临床研究中发现这两种方法均存在不同程度的缺陷。SYNTAX评分仅将冠状动脉病变的狭窄程度和特点包括在计算评分之中,忽视了患者的临床症状和相关实验室检查指标;EURO评分可能会高估心脏手术的死亡率[14],Pinna-Pintor等[15]研究发现EURO评分对心脏手术后的总体死亡率预测较准确,但对患者个体预后的预测有较大的偏差。基于这两个评分系统存在的缺陷,近年相继提出了SYNTAX评分Ⅱ[16]、临床SYNTAX评分、logistic SYNTAX评分、EURO评分Ⅱ、Cardiac Surgery评分[17]、改良的Cardiac-Surgery评分及logistic CASUS[18]评分等,新的评分系统层出不穷,均会纠正两种评分存在的不足。
综上所述,高危冠心病患者血运重建策略的选择应根据多种风险评分进行综合判断,对于SYNTAX评分>27分不适宜CABG的左主干和(或)三支血管病变患者,选择PCI治疗优于单纯药物治疗,同时也要考虑到当地临床实践的具体情况,介入中心术者及团队的经验,最终为患者做出最佳的选择。
