OGTT 1h血糖水平与颈动脉内膜中层厚度的相关性研究
2018-07-28关静彭丽君贺彩霞王红韩欣邹月柳
关静,彭丽君,贺彩霞,王红,韩欣,邹月柳
作者单位:1 266034 青岛,青岛阜外心血管病医院心内科;2 266034 青岛,青岛阜外心血管病医院超声科;3 266000 青岛,青岛市立医院东院干部保健科
糖尿病前期患者是心脑血管疾病的高危人群,餐后2 h血糖升高是动脉粥样硬化的危险因素。有研究表明口服葡萄糖耐量试验(OGTT)1 h血糖升高是2型糖尿病的独立危险因素[1],那么OGTT 1 h血糖升高是否是心血管疾病的危险因素。颈动脉内膜中层厚度(IMT)是观察全身动脉粥样硬化的窗口,是心脑血管疾病有效预测因子。本研究旨在探讨OGTT 1 h血糖与IMT的关系,以期为心脑血管疾病的防治提供新思路。
1 资料与方法
1.1 研究对象和分组 选择2013年1月~2015年12月于青岛阜外心血管医院及青岛市立医院东院的健康查体者893例,男性428例,女性465例,年龄40~65岁。纳入标准:①年龄≥40岁;②既往体检健康;③能够完成所有体检项目。排除标准:有糖尿病病史、缺血性脑卒中和短暂性脑缺血发作史;冠心病及有周围动脉疾病病史;急、慢性胰腺疾病,急、慢性感染者;吸烟、嗜酒及滥用药物者。所有入选者均行OGTT,按照OGTT中空腹血糖(FPG)和葡萄糖负荷后2 h血糖(2 hPG)结果分组:正常糖耐量组760例,其中男性364例,女性396例(正常糖耐量NGT:FPG<6.1 mmol/L且2 hPG<7.8 mmol/L);糖耐量减低组133例,其中男性64例,女性69例(糖耐量减低IGT:FPG<6.1 mmol/L且7.8 mmol/L<2 hPG<11.1 mmol/L)。通过受试者工作特征曲线(ROC)下最大面积确定葡萄糖负荷后1 h血糖升高界值,为9.0 mmol/L;根据1 h血糖将NGT者分为OGTT 1h血糖正常组(608例)和血糖升高组(152例)。
1.2 临床观察指标 测定入选者身高、体重、腰围(WC)、收缩压(SBP)、舒张压(DBP),计算体质指数(BMI)=身高/体重2(kg/m2)。清晨空腹行OGTT,查即刻、30、60、120 min血糖和胰岛素(INS),同时测定血浆总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)。计算稳态模型的胰岛素抵抗指数(HOMA-IR)=空腹血糖(FPG)×空腹胰岛素(FINS)/22.5,胰岛β细胞功能指数(HOMA-β)= FIns×20/(FPG-3.5),以葡萄糖负荷后30 min净增胰岛素与净增葡萄糖的比值(△I30/△G30)评估早期胰岛素分泌能力, △I30/△G30=(30 min胰岛素-空腹胰岛素)/(30 min血糖-空腹血糖)。
1.3 颈动脉内膜中层厚度测定 应用西门子3000彩色多普勒超声仪对受检者双侧颈动脉进行测量,受检者仰卧、放松,颈部偏向对侧,充分暴露颈部,从胸锁乳突肌外缘纵切扫描,超声显示血管壁结构分为内膜、中膜、外膜3层,内外膜之间的距离即为IMT,测定IMT的最厚处和距此近心1 cm及远心1 cm处3点,平均数记为IMT。
1.4 统计学分析 所有数据采用SPSS 19.0统计软件处理,正态分布的计量资料采用(±s)表示;HOMA-IR、HOMA-β、△I30/△G30为非正态分布资料,取其自然对数后用于分析,组间比较采用非参数检验。单因素分析采用Pearson相关分析,多因素分析采用多元线性回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 各组间临床指标比较 血糖升高组和糖耐量减低组体质指数、三酰甘油、收缩压、空腹血糖、HOMA-IR以及IMT均高于正常糖耐量组,HOMA-β低于正常糖耐量组,差异有统计学意义(P均<0.05)。葡萄糖负荷后1 h和2 h血糖,糖耐量减低组高于血糖升高组和正常糖耐量组,差异有统计学意义(P均<0.05)(表1)。
2.2 IMT相关单因素分析 以IMT为因变量,以年龄、BMI、WC、TG、HDL-C、LDL-C、TC、血压、FPG、葡萄糖负荷后血糖、△I30/△G30、HOMA-β和HOMA-IR为自变量,采用Pearson相关分析,糖耐量正常人群IMT与年龄、LDL-C、BMI、SBP、葡萄糖负荷后1 h和2 h血糖、HOMA-IR呈正相关,与HDL-C、△I30/△G30和HOMA-β呈负相关,差异有统计学意义(P均<0.05)(表2)。

表1 不同体检者的临床指标比较
2.3 IMT相关因素多因素分析 以IMT为因变量,以年龄、BMI、HDL-C、LDL-C、SBP、1hPG、2hPG、HOMA-IR、△I30/△G30及 HOMA-β为自变量进行多元线性回归分析,1h PG、LDL-C、HOMA-IR进入回归方程(P<0.05),标准化偏回归系数分别为0.190、0.090、0.262(表3)。
3 讨论
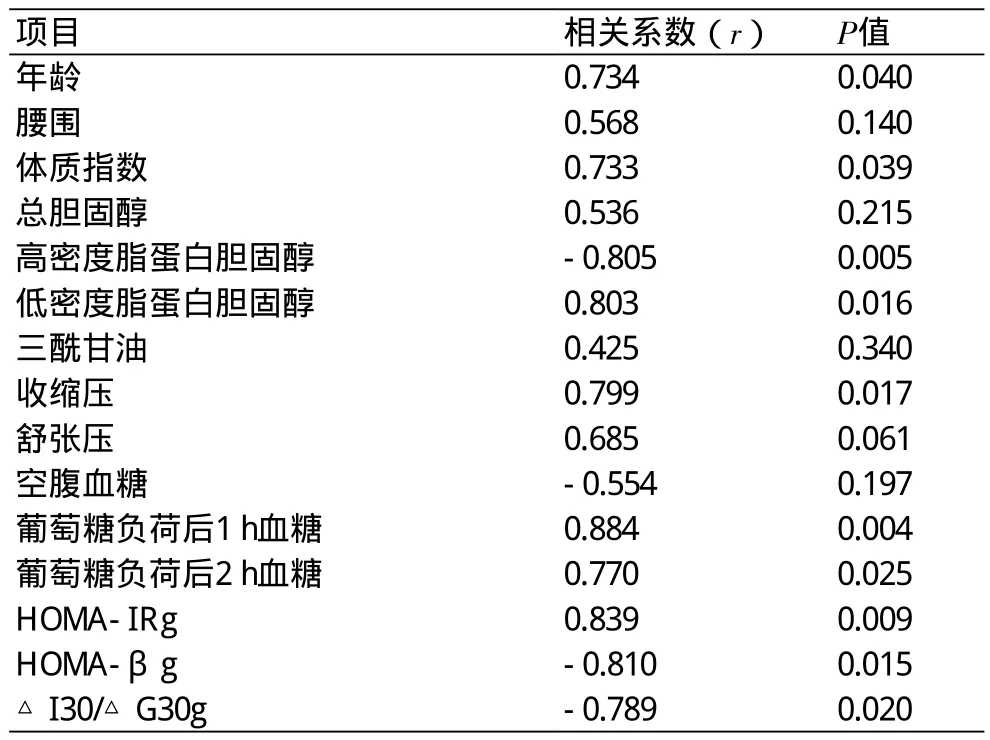
表2 IMT相关因素的单因素分析
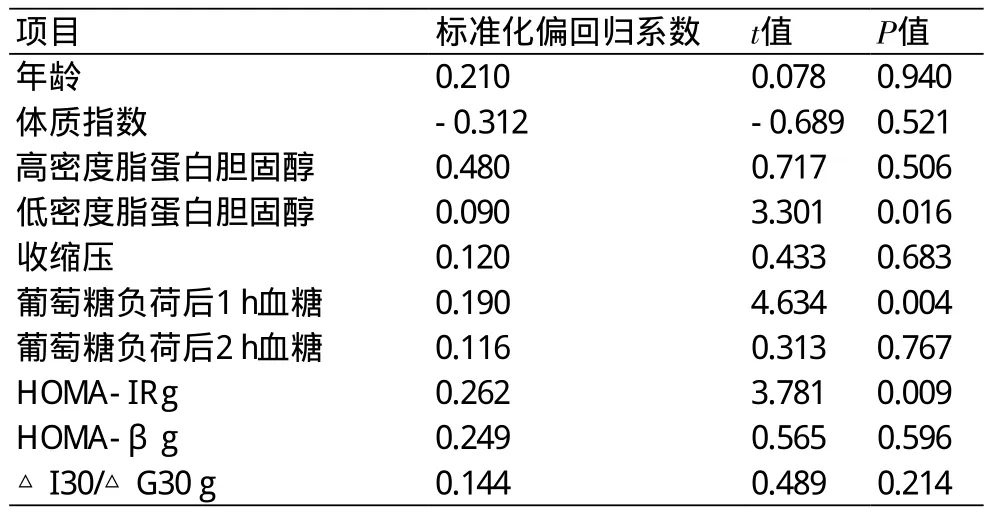
表3 糖耐量正常人群IMT相关因素的多因素分析
在糖尿病前期人群中,FPG受损可能与早期动脉硬化无关[2],葡萄糖耐量减低是动脉粥样硬化的危险因素[3]。1 h血糖升高是介于正常糖代谢和葡萄糖耐量异常的一种中间状态,为OGTT异常的一种特殊表现形式,已存在胰岛素抵抗和胰岛β细胞功能受损[4,5],葡萄糖负荷后1 h血糖是发生糖尿病的独立危险因素[1],是较强的糖尿病、心脑血管疾病和全因死亡预测因子。对这部分人群及早干预,可降低糖尿病的发病率。
本研究表明,口服葡萄糖耐量试验1 h血糖升高、LDL-C、HOMA-IR与IMT相关,提示除传统危险因素外,葡萄糖负荷后1 h血糖升高也是不变的独立危险因素。已有研究显示血糖升高与血管病变相关,波动性的高血糖对胰岛β细胞损伤比持续性高血糖更为严重,造成的血管损伤也更严重[6]。IMT是反映早期动脉硬化的客观指标。葡萄糖负荷后1 h血糖升高是动脉粥样硬化的危险因素[7],可能与此人群腹型肥胖、脂代谢异常、血管内皮功能紊乱、氧化应激、炎症反应等有关,因此早期发现OGTT 1 h血糖升高人群,及时进行干预,对防治心脑血管疾病亦有重要意义。
