斜仰卧位经皮肾镜取石术的应用价值分析
2018-07-24范欣欢王凤龙陈德钢许全超桑士仿徐鹏程
范欣欢 王凤龙 陈德钢 许全超 桑士仿 徐鹏程
为保障手术顺利完成,减少手术并发症,手术体位是临床医师关注的热点之一。传统经皮肾镜取石术(percutaneous nephrolithotomy,PCNL)通常采用俯卧位,但实际操作中对肥胖、有心肺功能异常的患者有一定风险[1]。本研究采用斜仰卧位经皮肾镜取石术,较传统的俯卧位有一定优势,现将相关情况报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2014年9月至2017年9月安徽医科大学附属六安医院上尿路结石行经皮肾镜取石术治疗患者的临床资料,采用斜仰卧位和俯卧位各30例。两组患者性别、年龄、体质量、结石相关参数差异均无统计学意义(P>0.05)。详见表1。
1.2 术前准备及手术设备 两组患者术前均常规行尿培养、静脉肾盂造影及泌尿系统CT检查。尿培养阳性者,术前选用敏感抗菌药物治疗1~2周并复查。
穿刺定位设备:选用Philips HD15彩超,3.5C凸阵超声探头。经皮肾镜设备:采用德国Wolf公司生产的8/9.8Fr输尿管镜,美国Cook公司一次性筋膜扩张器,0.035 inch斑马导丝。碎石设备:采用Lumenis 100 W钬激光,550 μm钬激光光纤。手术过程中使用灌注泵向肾脏内持续泵入生理盐水(流速300~350 mL/min)。
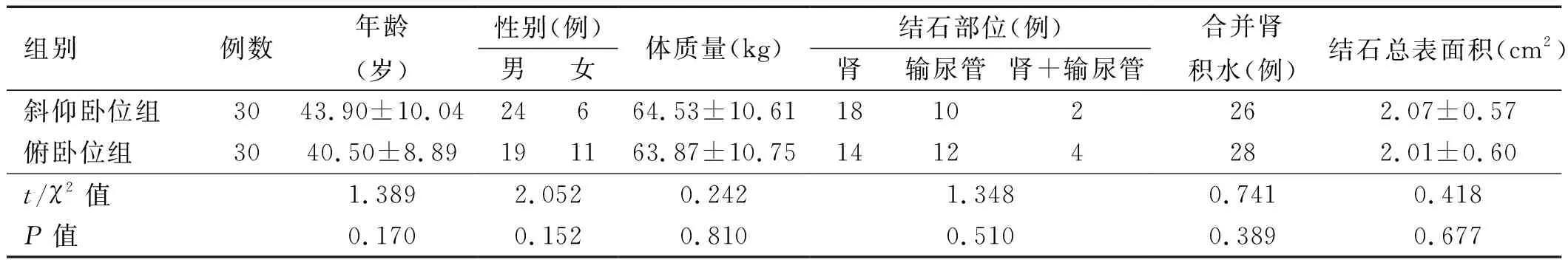
表1 两组患者术前临床资料比较
1.3 手术方法 两组患者均采用腰硬联合麻醉。先在截石位下通过输尿管镜向患侧逆行置入输尿管导管。然后,斜仰卧位组即在平卧位基础上将患侧向上倾斜45°(患者后背与手术床呈45°),腰下垫软垫,骨盆及肩胛下用骨盆固定架支撑,患者后仰放松。俯卧位组将患侧腹部垫高,使腰背部成一平面。通过输尿管导管滴注生理盐水制造人工肾积水后在B超引导下穿刺,多选择中盏入路,建立起F 18~20的工作通道,并留置 Peel-away鞘。置入输尿管镜并调整好鞘的合适深度,寻找到结石便可开始碎石清石过程。一般用钬激光(功率调至30~40 W)将结石粉碎成5 mm以下的细小碎石块,利用脉冲式水流将碎石块从工作通道冲出或辅以取石钳取出。清石结束后用输尿管镜寻找各肾盏及B超反复检查,确定无明显残石或无需二次手术清石时,留置 F5 D-J 1根,退镜并留置肾造瘘管。
1.4 观察指标 ①舒适度:分为轻度、中度、重度。轻度:整个手术过程中未感到明显不适;中度:术中感到肢体疲劳、有呼吸困难感;重度:术中感到明显呼吸困难,胸部憋闷。②通道建立时间:从用B超探查穿刺开始至扩张结束为止。③手术时间:从穿刺开始至缝合结束为止。④术后发热:指体温≥38.5℃。⑤术后血红蛋白及红细胞比容下降幅度:术后第4天复查血常规,计算与术前差值。⑥清石率:术后复查B超及肾-输尿管-膀胱X线摄影(radiography of kidney-ureter-bladder,KUB),4 mm以下为无意义残石。⑦肾周血肿及肾周积液发生率:术后通过复查床边B超,掌握血肿及积液发生情况。⑧术后住院时间:从术后第1天至出院日为止。

2 结果
60例患者手术均一期顺利完成。斜仰卧位组术后有3例因过早下床造成出血,经保守治疗,逐渐好转;俯卧位组有1例因术后持续出血,于手术当晚行超选择性介入栓塞治疗,效果确切。术后48小时复查B超,斜仰卧位组有2例出现肾周血肿,俯卧位组有5例,采用保守治疗,1个月后复查3例血肿消失,4例血肿明显缩小。术后48小时复查B超,斜仰卧位组有5例出现肾周积液,俯卧位组有7例,未做特殊处理,1个月后复查,积液均消失。
在通道建立时间、术后发热、术后血红蛋白及红细胞比容下降幅度、肾周血肿和积液等发生情况两组患者差异均无统计学意义(P>0.05)。而术中患者舒适度、手术时间、清石情况差异有统计学意义(P<0.05)。详见表2、3。

表2 两组患者术中体位舒适度对比(例)
注:两组比较,χ2=7.717,P=0.021

表3 两组患者术后各项指标比较
3 讨论
随着经皮肾镜技术的普及,在治疗上尿路结石方面,已逐渐取代传统开放手术。尤其近年来,随着激光、超微创PCNL、3D打印、可视肾镜等技术的发展,使经皮肾镜技术更安全,使用范围逐渐扩大[2-3]。
由于历史的沿袭,经皮肾镜术采用最多的体位仍然是俯卧位。将患侧腰部垫高,利于患肾固定,同时肾脏的位置更接近体表,便于穿刺。当然如果术中使用气管插管全麻,则除了麻醉医生操作不方便以外,也无特别大的影响。但由于医学的进步,经皮肾镜技术的逐渐成熟,较多医院采用椎管内,甚至局麻进行手术,俯卧位缺点逐渐暴露。俯卧位时胸部受压,对于那些年老体弱、心肺功能不全以及肥胖的患者易出现呼吸困难等情况[4-5],有的甚至被迫终止手术。同时俯卧位时患者面部朝下,不利麻醉医生观察。
为了克服俯卧位的缺点,临床工作者不断尝试其他体位进行手术,如仰卧位、侧卧位、斜仰卧位等[6]。其中,斜仰卧位是在平卧位基础上将患侧向上倾斜45°的体位,它融合了俯卧和仰卧2种体位的优势。该体位的优点是:①对患者的呼吸和循环影响较小[7-8],患者感觉舒适,且便于麻醉医生的观察。②术中穿刺后组盏时工作通道与手术台面夹角很小甚至呈负值[9],因此击碎的结石非常易于随水流一并流出,不需用高水压冲出,减少了感染的发生[10]。③术中如出现危险可迅速中转开放手术,体位变动较小。④斜仰卧位下结肠向前内侧移位,因而可避免术中结肠的误伤[11]。⑤斜仰卧位时肾盂位置最低,利于术中碎石块向肾盂集中,这一点对于降低术后残石率是非常有帮助的。⑥根据一些患者的病情需要,例如合并中下段输尿管结石,采用斜仰卧-截石位更便于双镜联合的使用,而且术中不需要翻动变换体位[12-13]。然而斜仰卧位同样有其缺点,例如①术中仍需先采用截石位行输尿管逆行插管,再更改为斜仰卧位。②可供穿刺的面积相对缩小,不利于穿刺。③由于斜仰卧位肾脏活动度增加,导致穿刺路径延长及建立的通道较深等。
本研究发现,较俯卧位,斜仰卧位患者术中较为舒适,手术时间和清石率也存在一定优势,而并发症发生率无明显差异。因此,对于部分患者,斜仰卧位是一种安全可行,更为适合的手术体位。由于本研究样本数有限,还需更多的病例来加以验证和评估。
