不同腹腔镜术式治疗近端胃癌的效果比较
2018-07-19李德关鲁明典李永翔
李德关 鲁明典 李永翔
近端胃癌(proximal gastric cancer, PGC)是指发生于胃上三分之一的胃癌,分为非贲门近端胃癌和贲门癌[1]。近年来,PGC的发病率逐年上升[2]。自1994年Kitano[3]首次成功利用腹腔镜技术治疗早期胃癌以来,腹腔镜胃癌根治术的安全性、可行性及微创的特性已经被认可[4-6],但针对PGC腹腔镜治疗术式的选择仍存在较大的争议。国内治疗PGC的常用手术方式包括以下3种:腹腔镜辅助下近端胃癌根治术(laparoscopy-assisted proximal gastrectomy,LAPG)、腹腔镜辅助下全胃切除加食道空肠Roux-en-Y吻合术(laparoscopy-assisted total gastrectomy with Roux-en-Y esophagojejunostomy reconstruction, LATG-RY)与腹腔镜辅助下全胃切除加食道空肠OrVilTM吻合术(laparoscopy-assisted total gastrectomy with Roux-en-Y esophagojejunostomy anastomosed by the intracorporeal circular stapling technique with transorally inserted anvil OrVilTM, LATG-OrVilTM),本研究拟对比3种腹腔镜术式的临床效果,以期为PGC腹腔镜术式的选择提供依据。
1 资料与方法
1.1 一般资料 回顾性分析2009年5月至2012年10月安徽医科大学第一附属医院胃肠外科接受腹腔镜胃癌根治术的70例PGC患者的临床资料,所有患者术前均经胃镜下活组织病理检查确诊。通过术前B超、CT及上消化道造影检查综合评估肿瘤位置、浸润深度及胃周淋巴结情况。纳入标准:经胃镜、病理学活检确诊为近端胃癌;行腹腔镜下胃癌根治术;患者临床及随访资料信息完整。排除标准:术前检查明确有肺脏、肝脏或其他器官转移者;肿瘤上缘距门齿<40 cm者;肿瘤外侵严重,腹腔镜下分离困难者。70例PGC患者中,根据手术方式的不同进行分组,23例患者行LAPG为LAPG组,34例患者行LATG-RY为LATG-RY组,13例患者行LATG-OrVilTM为LATG-OrVilTM组。3组患者性别、年龄等一般资料进行比较,差异无统计学意义(P>0.05)。见表1。

表1 3组患者一般资料比较
1.2 手术方法 根据术前临床分期,I期患者采用LAPG,II期及以上患者优先采用LATG-RY,肿瘤位置距门齿<42 cm者优先采用LATG-OrVilTM。全麻下,所有患者均采用“大”字仰卧位,按5孔法放置Trocar。LATG-OrVilTM组:行标准全胃切除+食管空肠Roux-en-Y 吻合术,D2根治术,切割闭合器切断闭合十二指肠,距屈氏韧带下方 15 cm 处切断空肠,将近端空肠与远端空肠于距离断处50 cm 处用吻合器行端-侧吻合,远端空肠与食道下端运用吻合OrvilTM吻合器。LATG-RY组:行标准全胃切除+食管空肠Roux-en-Y 吻合术,D2根治术,切割闭合器切断闭合十二指肠,距屈氏韧带下方15 cm 处切断空肠,将近端空肠与远端空肠于距离断处50 cm处用吻合器行端-侧吻合。LAPG组:行标准近端胃切除+食管残胃吻合+D2淋巴结清术,运用吻合器行食管残胃端-侧吻合。
1.3 观察指标 ①手术相关指标,包括切口长度、手术时间、术中出血量;②肿瘤根治情况,包括肿瘤大小、近端切缘、远端切缘、淋巴结清扫数目、TNM分期、临床分期;③术后情况,包括术后通气时间、进食时间、住院时间,早期并发症、远期并发症、住院总费用、中位随访时间。入组患者建立数据库,采用电话及门诊随访。随访时间5~36个月,中位随访时间为20个月。

2 结果
2.1 患者手术指标比较 70例患者均顺利完成手术,无术中死亡及中转开腹病例。3组患者切口长度差异无统计学意义(P>0.05),手术时间及术中出血量差异有统计学意义(P<0.05)。LAPG组手术时间、术中出血量少于其他两组,差异有统计学意义(P<0.05)。见表2。
2.2 患者肿瘤根治情况比较 3组患者近端切缘及淋巴结清扫数目的差异无统计学意义(P>0.05),肿瘤大小、远端切缘及TNM分期患者构成差异有统计学意义(P<0.05)。LAPG组肿瘤大小、远端切缘均小于其他两组,Ⅰ期患者比例高于其他两组,差异有统计学意义(P<0.05)。见表3。

表2 3组患者手术相关指标比较
注:与LAPG组比较,aP<0.05;与LATG-RY组比较,bP<0.05
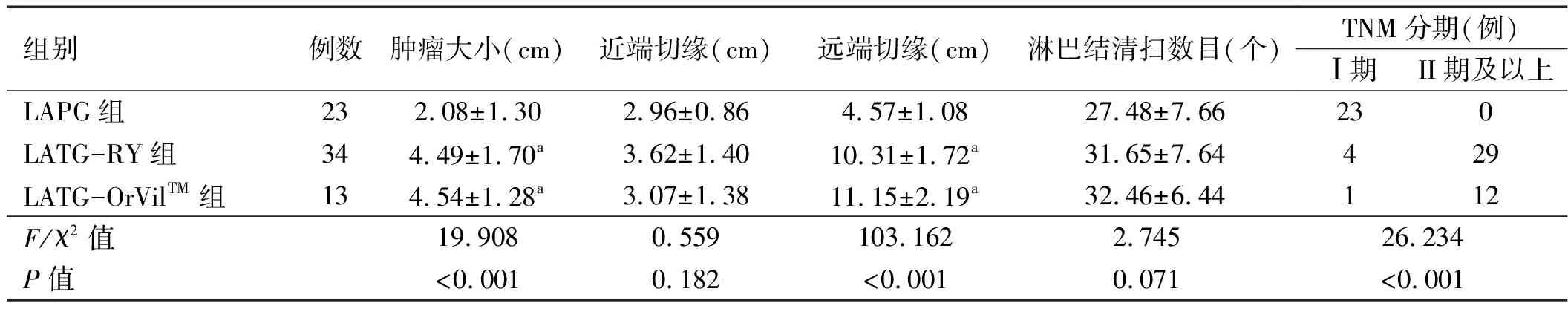
表3 3组患者肿瘤根治情况比较
注:与LAPG组比较,aP<0.05;与LATG-RY组比较,bP<0.05
2.3 患者术后情况比较 3组患者术后通气时间、术后进食时间、术后住院时间、早期并发症、中位随访时间的差异无统计学意义(P0.05),而远期并发症及住院总费用差异有统计学意义(P<0.05)。LAPG组患者远期并发症发生率高于其他组,差异有统计学意义(P<0.05);LATG-OrVilTM组住院总费用高于其他两组,差异有统计学意义(P<0.05)。见表4。

表4 3组患者术后相关情况比较
注:与LAPG组比较,aP<0.05;与LATG-RY组比较,bP<0.05
3 讨论
近年来,腹腔镜胃癌根治术的安全性、可行性及微创的特性已经被广泛认可[4-6],而针对PGC腹腔镜治疗术式的选择仍存在较大争议。本研究3组患者均顺利完成手术,无术中死亡及中转开腹病例,手术时间、术中出血量、淋巴结清扫数目及术后恢复情况均达到肿瘤根治及微创的要求,3种术式均是安全、有效的。
与LATG-RY相比,LAPG在减少手术时间、减少术中出血量和保留残胃功能方面具有显著的优势。保留残胃旨在改善患者术后营养状况,但是不可避免地会造成反流[7-8]。本研究也证实术后反流是LAPG最主要的远期并发症。术后反流严重影响患者术后生活质量,而且长期反复的反流可导致食道残胃吻合口狭窄和瘘的发生[7]。因此,有学者[9-10]提出以下改进术式:①食管胃吻合加幽门成形术;②保留迷走神经肝支的近端胃切除术;③食管胃前壁吻合加胃底重建术;④空肠间置或空肠袋间置术;⑤管状胃成形术,这些改进的术式能够在一定程度上预防术后反流。
相比于LAPG,LATG-RY切除了胃窦部的胃酸分泌细胞,同时食道空肠Roux-en-Y吻合术使胆汁直接进入远端空肠,减少了胆汁对上消化道黏膜的刺激,从而减少术后远期并发症,特别是术后反流的发生。本研究证实LATG-RY治疗进展期PGC具有减少反流的优势,与相关研究结果[7-8]一致。
消化道重建一直以来都是腹腔镜胃癌根治术的难点。与传统的开腹手术相比,腹腔镜手术的消化道重建主要是通过腹部辅助小切口直视下放置吻合器底座,腹部狭小的切口给吻合器底座和荷包钳的放置带来了极大的困难,特别是对于累及食道下段及食管胃结合部的PGC而言,导致手术时间延长[11-12]。为解决这一难题,国外学者[13-14]试图改进传统的消化道重建术式。虽然这些改良方法增加了消化道重建方式的选择,但都有共同的缺点,即手术操作复杂,对于术者的手术技巧要求较高,难以在临床上普及。
Jeong等[15]首先报道了腹腔镜下食道空肠OrVilTM吻合,此吻合方式相比传统圆形吻合器吻合最大的区别在于:它是经口由上而下自食管内置入砧座,手术技巧较之前的方法更容易掌握,能进行更高位置的吻合,且缩短了手术时间。本研究也证实LATG-OrVilTM在减少手术时间和术中出血量的同时,并未增加术后并发症的发生,这与Jeong等[18]研究一致。另外由于这种新型吻合器的价格昂贵,本研究LATG-OrVilTM组患者总住院费用显著高于其他组,在临床上的应用上,受到经济因素的限制。
综上所述,LAPG、LATG-RY和LATG-OrVilTM治疗PGC均是安全、有效的。LAPG适用于早期PGC的治疗,LATG-RY治疗进展期PGC具有减少反流的优势,LATG-OrVilTM是治疗累及食管下段及食管胃结合部的PGC的最佳选择之一。
