妊娠期糖尿病不同孕前体重指数与母婴结局的关系
2018-07-12邵盈盈
邵盈盈
(舟山妇幼保健院妇保科,浙江 舟山 316000)
妊娠期糖尿病(gestational diabetes mellitus, GDM)是指妊娠前糖代谢正常或有潜在糖耐量减退、妊娠期才首次出现或确诊的糖尿病[1]。近年来,GDM的发生率逐年增加,虽然GDM患者糖代谢在产后大多数能恢复正常,但增加了2型糖尿病发病的风险。同时,GDM孕妇的临床经过复杂,可能会引起子代的不良结局,因而GDM应该给予重视[2]。有文献指出,孕前超重、肥胖及孕早期血糖水平升高是GDM的危险因素[3]。本研究探讨GDM不同孕前体重指数(BMI)与母婴结局的关系,以期提供孕期体重管理的相关依据。
1 资料和方法
1.1一般资料回顾性分析2013年3月—2017年3月在我院产科分娩并经产前门诊常规检查确诊为GDM的194例初孕妇的临床资料,孕妇年龄22~42岁,平均30.9±8.7岁,孕周37~41周,平均38.7±2.8周。纳入标准:1)经糖耐量试验确诊为GDM且临床资料完整;2)超声和产前检查均显示为单胎、头位;3)骨盆和双顶径等径线均在正常范围内;4)心、肝、肾功能均正常;5)无精神障碍、人格障碍、智力障碍、脑损伤等疾病;6)无糖尿病和高血压家族史。入组的孕妇按照孕前BMI指数分3组:57例BMI<18.5kg/m2者为轻体质组,87例18.5~23.9 kg/m2者为正常组,50例孕前BMI≥24 kg/m2者为超重肥胖组。
1.2GDM诊断标准参照2014年中华医学会妇产科学分会产科学组与中华医学会围产医学分会妊娠合并糖尿病协作组制订的《妊娠合并糖尿病诊治指南(2014)》[4],检查方法采用糖耐量试验,在妊娠24~28周做75g葡萄糖负荷试验,分别抽取服糖前、服糖后1h、2h的静脉血,诊断标准:空腹超过5.1mmol/L,服糖后1h、2h超过10.0、8.5mmol/L,诊断为GDM。新生儿体重≥4000g定义为巨大儿,新生儿体重≤2500g定义为低体重儿。
1.3观察指标妊娠结局:产程、分娩方式、产后并发症、新生儿体重及有无发生新生儿窒息、出生缺陷、巨大儿、低体重儿等。
1.4统计学分析应用SPSS19.0统计学软件处理数据,计量资料多组间采用单因素方差分析,两两比较采用t检验;计数资料采用卡方检验;P<0.05为差异具有统计学意义。
2 结果
2.1一般资料孕前不同BMI指数孕妇的平均年龄、平均孕周和文化程度均无统计学差异(P>0.05),见表1。
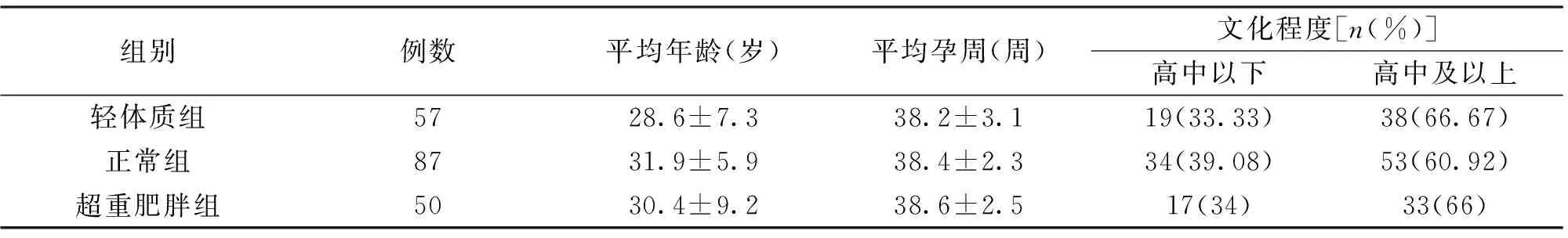
表1 孕前不同BMI指数孕妇一般资料的比较
2.2孕前不同BMI指数的孕妇结局产程异常率、剖宫产率和产后出血率在孕前不同BMI指数孕妇间差异具有统计学意义(P<0.05),其中超肥胖组最高;而轻体质组与正常组之间差异无统计学意义(χ2=2.07,P>0.05);见表2。
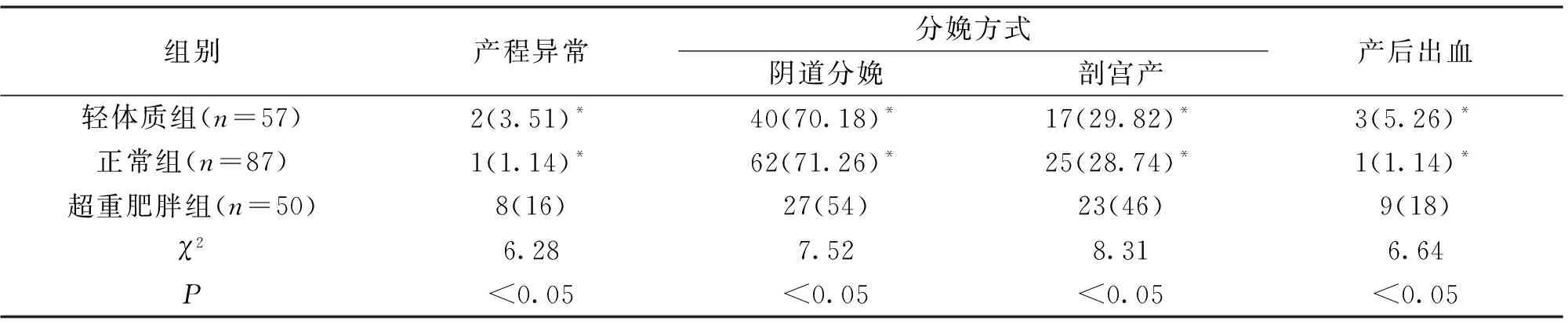
表2 孕前不同BMI指数对孕妇的影响
注:*与超重肥胖组比较,P<0.05;下同。
2.3孕前不同BMI指数对新生儿的影响新生儿体重、巨大儿比例和新生儿窒息率在不同BMI指数孕妇之间差异具有统计学意义(P<0.05),而低体重儿和出生缺陷在3组之间差异无统计学意义(P>0.05)。其中超重肥胖组新生儿体重、巨大儿及新生儿窒息比例均高于轻体质组和正常组,差异具有统计学意义(P<0.05),见表3。
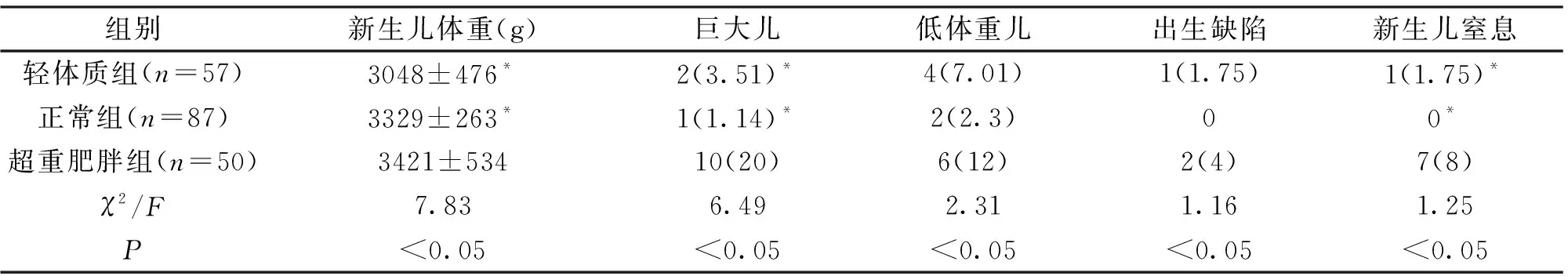
表3 孕前不同BMI指数对新生儿的影响
3 讨论
胎儿能量的主要来源是通过胎盘从母体获取葡萄糖。在妊娠早、中期,随着孕周的增加,胎儿从母体获取葡萄糖增加;孕期肾血浆流量及肾小球滤过率均增加,但肾小管对糖的再吸收率不能相应增加,导致部分孕妇排糖量增加;再加上雌激素和孕激素增加了母体对葡萄糖的利用。因而,空腹时孕妇清除葡萄糖能力较非孕期增强。而到妊娠中、晚期,孕妇体内抗胰岛素样物质增加,如胎盘生乳素、雌激素、孕酮、皮质醇和胎盘胰岛素酶等,使孕妇对胰岛素的敏感性随孕周增加而下降。而为了维持正常糖代谢水平,胰岛素需求量必须相应增加。对于胰岛素分泌受限的孕妇,妊娠期不能代偿这一生理变化而使血糖升高,使原有糖尿病加重或出现GDM[5]。
BMI指数是目前国际上常用的衡量人体胖瘦程度以及是否健康的一个标准,也是与体内脂肪总量密切相关的指标,反映了人体的营养状况和基础营养条件[6]。对于GDM,多项研究表明孕前BMI指数越高,发生GDM的风险越大,且孕前高BMI指数对非糖尿病的妊娠妇女也会产生不良的妊娠结局[7]。但高BMI指数对于GDM孕妇的妊娠结局影响目前暂无统一的结论。本研究对GDM不同孕前体重指数对母婴结局关系进行探讨,结果显示孕前BMI≥24 kg/m2的孕妇发生产程异常和产后出血的比例明显高于BMI为18.5~23.9 kg/m2的正常组,且新生儿体重偏大、巨大儿比例和剖宫产率均高于正常组,提示高BMI指数对于GDM孕妇也会产生不良的围产结局,同时增加剖宫产。研究显示肥胖的GDM孕妇胰岛素抵抗程度较正常体重的GDM孕妇严重,控制血糖难度也大于正常体重的GDM孕妇严重,过量的营养供给使得胎儿吸收增多,体重相应增加,进而增加巨大儿的发生率,再加上肥胖的GDM孕妇盆腔内脂肪的堆积,缩小了可利用的空间,易引起胎头入盆完或头盆不称,影响产程的进展,产妇宫缩乏力,使得顺产困难,增加了剖宫产率[8-9]。也有研究指出,肥胖增加了胎儿发生窘迫的几率,进一步增加剖宫产率,同时也增加了新生儿的窒息率[10]。本研究结果发现孕前BMI≥24 kg/m2的孕妇新生儿窒息率明显高于BMI为18.5~23.9 kg/m2的正常组,与研究报道相符[10]。
综上所述,GDM不同孕前体重指数与母婴结局有关,孕前肥胖或超重明显增加了产程异常率、剖宫产率、巨大儿发生率和新生儿窒息率,控制孕前体重指数在正常范围内对于改善母婴结局具有重要的意义。本研究对象有一定的局限性,在一定程度上影响了研究结论的推广,具体GDM不同孕前体重指数与母婴结局的关系仍有待进一步研究。
