延续性康复措施在中老年骨质疏松性椎体压缩骨折患者术后的应用研究
2018-07-02王蓓
王蓓
(哈尔滨医科大学附属第二医院,黑龙江 哈尔滨 150001)
骨质疏松是一种代谢性骨病变,以单位体积内骨组织量减少,骨密度水平不断降低为特点,以骨骼疼痛、易于骨折为主要特征[1]。研究[2-3]发现,45岁之后人体骨密度不断下降,多数中老年群体均伴有骨量减少,部分则发展为骨质疏松,从而表现为不同程度腰背痛,致使椎体压缩变形,增加椎体前部负重。随着年龄增加,椎体变形更加明显,增加了椎体压缩性骨折风险。中老年骨质疏松性椎体压缩骨折多数比较稳定,但因椎体位置的特殊性,除存在骨结构损伤外,还会导致腹腔脏器的生理变化;同时患者年龄相对较大,较青壮年群体恢复较慢,护理需求较高[4]。因此,本研究在中老年骨质疏松性椎体压缩骨折患者术后应用延续性康复措施,以探讨其对患者术后恢复的影响。
1 资料与方法
1.1 一般资料
选择2016年2月至2017年4月在哈尔滨医科大学附属第二医院收治的骨质疏松性椎体压缩骨折患者132例,应用随机数表法分为对照组和观察组,每组各66例,所有患者均符合本研究的纳入标准。对照组中男性36例,女性30例;年龄47~72岁,平均(64.38±3.36)岁;体重指数19~27 kg/cm2,平均指数(23.74±1.01)kg/cm2;受累椎体≥2个有17例,单个椎体受累49例。观察组中男性34例,女性32例;年龄49~74岁,平均(64.73±3.48)岁;体重指数19~27 kg/cm2,平均指数(23.77±1.03)kg/cm2;受累椎体≥2个有19例,单个椎体受累47例。纳入标准:(1)所有患者均经影像学检查确诊为椎体压缩骨折;(2)DXA骨密度测定T值<-2.5[5];(3)均接受经皮椎体后凸成形术治疗;(4)年龄>45岁;(5)患者及家属均自愿参与研究;(6)研究经医院委员会审核后批准。排除标准:(1)患者存在脊髓、神经功能损害、严重脱位、椎间盘损伤等[6];(2)存在脑部、脊柱等短期手术史,或合并脏器功能、系统功能障碍及精神异常;(3)DXA骨密度测定T值≥-2.5;(4)拒绝参与研究;(5)对手术不耐受,进行保守治疗。两组患者基本资料比较,差异无统计学意义(P>0.05),有可比性。
1.2 方法
(1)在住院期间,所有患者均接受相同的心理支持护理、用药护理、饮食干预、围术期健康指导、术后康复指导等,患者在术后2~3周出院,患者出院前常规给予日常保健宣教及用药指导,并嘱咐患者在出院后1~2个月复诊1次,并通过电话进行常规随访,对于患者或其家属提出的疑问给予解答。(2)在对照组的基础上,观察组应用延续性康复措施:①持续心理支持护理:患者在出院后腰椎功能抑制情况较明显,并伴有局部疼痛,影响日常生活,并引起多种不良情绪,且腰椎功能恢复时间长,患者在此期间会出现倦怠心理,影响治疗护理依从性。护理人员及时通过电话、上门随访、微信交流平台等对患者心理情况进行全面了解,根据患者需求进行针对性心理支持护理,并根据患者恢复情况进行阶段健康教育,告知合理调整情绪、规律训练对腰椎功能改善的益处,并对患者疑问及时答疑。②延续性康复训练:骨折术后3~6周至8~10周属于骨折恢复中期,在此期间,软组织的创伤基本愈合,此期间活动需适当,避免过度活动对腰椎形态恢复的影响,之后骨质强度增加,需调整训练强度,护理人员在患者出院前根据中具体情况做好恢复训练计划,并指导相关自理技能,促使患者在不影响骨折处恢复的情况下进行康复训练,同时通过微信视频、上门随访、定期复诊等对患者训练进行实时指导、调整,以促使患者训练强度更利于腰椎功能恢复。③饮食干预:骨质疏松是患者骨折的主要原因,也影响患者骨折术后恢复,增加再骨折风险,而良好的营养补充对骨质疏松的预防及改善具有重要意义。护理人员在患者住院期间加强对患者骨密度水平的监测,并根据患者营养状态制定恢复期营养补充计划,要求患者在恢复的不同阶段合理增加钙、维生素等元素的补充,保障钙摄入量达1 500 mg/d,维生素D摄入量为400~800 U/d,从而促进损伤的软组织、骨质愈合,促进骨痂生长,提高椎体关节稳定性,利于腰椎功能恢复。④加强社区医疗合作:在患者出院后,将患者信息与其最近的社区医疗机构共享,建立椎体压缩骨折患者社区病案,并定期组织社区骨科疾病病友活动及健康讲座,改善患者的健康行为,促使日常保健护理观念深入人心。
1.3 评价标准
于出院1个月、3个月、6个月对患者腰椎疼痛程度、腰椎功能恢复情况及生活质量进行评估,并对比分析。(1)疼痛程度评定:应用疼痛程度视觉模拟评分(VAS)[7],根据患者疼痛程度分为0~10分,无痛以0分表示,轻度疼痛以1~3分表示,中度疼痛以4~6分表示,重度疼痛以7~9分表示,疼痛难忍用10分表示。(2)腰椎功能评定:应用Oswestry功能障碍指数问卷表(ODI)[8],针对骨折处疼痛程度、坐、提物、行走、站立、睡眠、性生活、社会活动、日常旅行、生活自理等10项进行综合评估,每项计0~5分,评分后除以最高总分,并乘100%,得到最终评分,最高得分为100分,评分越低则功能恢复越好。(3)生活质量:根据患者出院后日常情绪状态、躯体症状、自理能力、情感交流、社会活动等5方面进行判定,每项计0~20分,总分0~100分,评分高则生活质量好[9]。
1.4 统计学分析
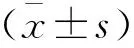
2 结果
2.1 疼痛程度
出院后1个月、3个月、6个月,观察组VAS疼痛评分均低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者出院后不同时间VAS疼痛评分对比分)
2.2 腰椎功能恢复情况
出院后1个月、3个月、6个月,观察组腰椎功能ODI评分均低于对照组,差异有统计学意义(P<0.05)。见表2。
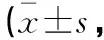
表2 两组患者出院不同时间腰椎功能ODI评分对比分)
2.3 生活质量
出院后1个月、3个月、6个月,观察组生活质量评分均高于对照组。见表3。

表3 两组患者治疗后生活质量对比分)
3 讨论
椎体成形术是治疗骨质疏松性椎体压缩骨折疗效较明显的一种手段,可通过向病变椎体内注入人工骨或骨水泥达到强化椎体,促进骨折愈合的作用[10]。但椎体骨折部位较特殊,且患者伴有不同程度的骨质疏松,骨质强度较差,骨折愈合、腰椎功能恢复较慢,术后需长期配合针对性的康复训练,以促使椎体恢复正常的生理弯曲,从而最大程度恢复患者正常腰椎功能[11-12]。
康复护理属康复医学的重要组成部分,随着康复医学的发展而得以发展,临床主要通过综合且协调应用医学、教育、社会等多种相关措施,对疾病恢复期或功能障碍者反复进行针对性训练,减轻疾病致残因素对患者造成的不便,重新参与社会活动[13]。在20世纪80年代,我国引入康复医学理论及相关方法,在心脏疾病、骨科、老年性疾病及神经科等具有高度致残性疾病领域应用较为广泛,且随着人们的对医疗服务要求的提高及护理临床工作开展的经验总结,逐渐形成符合我国国民需要,具有我国特色的康复护理模式,骨折患者在住院期间可接受到较为全面完善的康复护理服务,利于患者术后骨折愈合及相关功能恢复[14]。但骨质疏松性椎体骨折患者年龄较高,恢复期长,若骨折处愈合形态恢复不了正常生理弯曲,则会引起腰椎远期畸形、活动障碍,并对临近椎体结段造成压迫,导致骨质退化,增加对患者身体的损害,影响预后[15]。但骨折患者多于术后2~3周出院,尚处于恢复期,居家期间得不到有效的护理指导,致使护理断层,影响恢复效果。而延续性康复措施是一种将康复护理从医院延续至患者家中的护理模式,通过医院所制定的家庭康复护理计划、定期复诊、家庭护理指导及随访等将护理服务延续至患者出院后,以避免护理断层对患者恢复的影响[16]。延续性康复护理并不强调长期性直接提供护理服务,而是在进行针对性护理基础上,为出院患者提供相关知识及技能的指导,提高自我护理能力,以避免病情恶化导致的再住院,同时促使患者建立健康保健意识,改善自身健康行为,积极应对病后生活,改善疾病预后[17]。本研究结果显示,观察组患者出院3个月、6个月的关节疼痛VAS评分、腰椎功能ODI评分均低于对照组,生活质量评分高于对照组,说明在中老年骨质疏松性椎体压缩骨折患者中应用延续性康复措施效果显著,可通过复诊、随访、加强社区合作等方式将综合性康复护理延续至患者家中,最大程度满足患者身心护理需求,减轻疼痛程度,改善骨质疏松程度,促进骨折处愈合[18];同时,通过持续进行的健康教育及技能指导,提高患者自我护理能力,改善健康行为,促使出院患者在骨折恢复期中仍能通过自我约束持续进行康复保健,利于腰椎恢复正常生理状态,加速患者腰椎功能恢复,减轻疾病对日常生活的影响[19]。但因目前延续护理发展尚不完善,多数患者仅能接受到常规随访,需进一步完善医院护理管理制度,以完善医院延续护内容,提高整体护理质量。
综上所述,在中老年骨质疏松性椎体压缩骨折患者术后应用延续性康复措施效果显著,可减轻患者椎体骨折处疼痛程度,促进患者腰椎功能恢复,减轻骨折对患者日常生活的影响,改善术后生活质量。
[1] 徐无忌,刘晓岚.体位复位结合经皮椎体成形术与经皮椎体后凸成形术治疗骨质疏松性椎体压缩骨折的对比研究[J].中医正骨,2016,28(7):20-24.
[2] 胡晓燕.优质护理在经皮椎体成形术治疗骨质疏松性椎体压缩骨折老年患者的应用效果[J].临床合理用药,2017,10(2):126-127.
[3] 李建哲,贾全章.椎体成形术治疗骨质疏松性椎体压缩骨折的研究进展[J].中国老年学杂志,2015,35(22):6626-6630.
[4] 方晓林,季晓萍,蒋翰双.PKP+PVP联合治疗老年胸腰椎多节段骨质疏松性椎体压缩性骨折的护理[J].当代护士:(下旬刊) ,2016,24 (5) :44-45.
[5] 袁举,张燕,缪力,等.骨质疏松性椎体压缩骨折的治疗进展[J].中国药物与临床,2016,16(3):359-362.
[6] Abdel-Wanis ME,Solyman MT,Hasan NM. Sensitivity,specificity and accuracy of magnetic resonance imaging for differentiating vertebral compression fractures caused by malignancy,osteoporosis, and infections[J].J Orthop Surg,2015,19(2):145-150.
[7] 刘宇,王英东,杜玲.术前心理护理和术后康复锻炼对老年骨质疏松性椎体压缩性骨折患者的影响[J].中国煤炭工业医学杂志,2015,18(5):854-856.
[8] 傅晓婷,王翠娟,俞霞.唑来膦酸治疗骨质疏松性椎体压缩骨折PKP术后的临床护理[J].浙江临床医学,2016,18(8):1531-1533.
[9] 李杰,宋玉光,吴智涛,等.老年骨质疏松性胸腰段压缩性骨折三种治疗术式的临床疗效比较[J].中国临床研究,2015,28(11):1443-1446.
[10] 李建赤,黄必留,谭加群,等.高黏度骨水泥经皮椎体成形术治疗骨质疏松性椎体压缩骨折的临床研究[J].中华骨与关节外科杂志,2016,9(4):317-321.
[11] 张鸿,王杰,施先梅.PVP 和 PKP 微创手术治疗骨质疏松致椎体压缩性骨折患者的围手术期护理[J].中国民康医学,2016,28(8):75-77.
[12] 徐小琴,袁红,王霞,等.经皮椎体成形术治疗老年骨质疏松性椎体压缩性骨折的围手术期护理体会[J].中西医结合护理(中英文),2017,3(1):30-32.
[13] 沈煜,冯明利,徐军,等.老年骨质疏松性椎体压缩性骨折部位和腰椎骨密度对下腰部疼痛的影响[J].中华医学杂志,2016,96(23):1818-1820.
[14] 吴泳锐,陈秀芹.老年骨质疏松性椎体压缩性骨折经皮椎体成形术围手术期护理[J].中华全科医学,2015,13(2) :310-312.
[15] Mattie R,Laimi K,Yu S,etal.Comparing Percutaneous Vertebroplasty and Conservative Therapy for Treating Osteoporotic Compression Fractures in the Thoracic and Lumbar Spine:A Systematic Reviewand M eta-Analysis[J].J Bone Joint Surg Am,2016,98(12):1041-1051.
[16] 王淑芳,易春芬,王爱华.椎体成形术治疗椎体骨质疏松压缩骨折患者的围手术期护理[J].湖北中医杂志,2013,35(3):59-60.
[17] 罗文东,杨建义,林丰,等.骨质疏松性椎体压缩骨折经皮椎体后凸成形术围术期并发症防治进展[J].医学综述,2016,22(3):428-431.
[18] Daffner SD,Karnes JM,Watkins CM.Surgeon Specialty Influences Referral Rate for Osteoporosis M anagement following Vertebral Compression Fractures[J].Global Spine J,2016,6(6):524-528.
[19] 刘奕,沈海敏,董健.经皮椎体成形术治疗骨质疏松性椎体压缩骨折后新发椎体骨折的危险因素分析[J].中华创伤杂志,2016,32(11):1009-1013.
