假包膜外分离技术在神经内镜经鼻蝶垂体腺瘤切除术中的应用价值
2018-06-29刘厚州医科大学附属医院神经外科江苏221000
, , ,刘厚, (州医科大学附属医院神经外科,江苏 州 221000)
垂体腺瘤(pituitary adenoma,PA)是起源于垂体前叶细胞的颅内常见良性肿瘤,约占神经系统肿瘤的15%,仅次于胶质瘤及脑膜瘤[1]。手术切除是垂体腺瘤的主要治疗手段。内镜因良好的照明条件、抵近放大效应及高清显像受到临床工作者欢迎。内镜经鼻蝶窦入路具有创伤小、疗效好、患者恢复快等优势,成为切除垂体腺瘤常用术式。近年来,有学者提出沿着垂体腺瘤假包膜外分离切除肿瘤,可以提高肿瘤的全切率,降低术后肿瘤复发率,提高功能性腺瘤内分泌缓解率。本研究纳入2015年2月至2017年12月徐州医科大学附属医院神经外科由同一手术组采用内镜经鼻蝶入路手术的43例患者的临床资料,回顾性分析假包膜外分离技术对肿瘤切除程度、内分泌缓解和术后并发症的影响,现报告如下。
1 资料与方法
1.1 临床资料
本组患者43例,其中女23例,男20例,年龄28~83岁,平均(52.2±12.6)岁;肿瘤直径9~36 mm,平均(21.6±7.2)mm;临床表现为头痛20例,视力、视野改变24例,月经异常5例,肢端肥大11例。根据肿瘤激素分泌类型分为泌乳素型(prolactin,PRL)腺瘤4例、生长激素型(growth hormone,GH)腺瘤12例、促肾上腺皮质激素型(adrenocorticotropic hormone,ACTH)腺瘤2例、无功能性腺瘤25例。据肿瘤直径大小分类:微腺瘤(d<10 mm)5例,大腺瘤(10 mm≤d≤30 mm)33例;巨大腺瘤(d>30 mm)5例。假包膜外分离组22例,包括GH型腺瘤7例、ACTH型腺瘤1例、PRL型腺瘤3例、NF型腺瘤 11例;包膜内切除组21例,包括GH型腺瘤5例、ACTH型腺瘤1例、PRL型腺瘤1例、NF性腺瘤 14例。患者的临床一般资料、垂体MRI测得肿瘤最大直径、肿瘤大小分型、肿瘤激素类型、Knosp和Hardy分级比较,差异均无统计学意义(P>0.05,)见表1。纳入标准:①神经内镜经鼻蝶窦入路者,同一手术组;②蝶窦气化良好;③鼻腔及鼻窦无感染者;④病理证实为垂体腺瘤。排除标准:①病理结果为非垂体腺瘤;②非神经内镜经鼻蝶入路手术治疗。
1.2 方法
术前均行垂体MRI平扫及增强扫描(图1)、副鼻窦冠状CT检查,明确肿瘤大小、形态、质地、生长方向、周边组织侵袭情况、垂体柄受累情况、视神经压迫情况、蝶窦气化程度及肿瘤对鞍底骨质破坏情况等;垂体激素全套(FSH、LH、PRL、E2、Prog、Testo、GH),甲状腺功能全套 (包括FT3、FT4、TSH、TGA、TG),GH腺瘤加做胰岛素样生长因子-1(IGF-1)测定,ACTH腺瘤加做血、尿游离皮质醇测定;眼科检查视力、视野,眼底检查。术前3 d补充皮质醇激素,口服泼尼松片5 mg,每日3次;激素水平低下者予激素替代治疗;术前3 d左氧氟沙星滴眼液滴鼻,每日3次;术前晚上剪去鼻毛。
全身麻醉神经内镜下经鼻蝶入路。仰卧位,Mayfield头架固定,浸润于0.01%(1∶10 000)肾上腺素和0.5%利多卡因混合生理盐水中的脑棉片依次填塞下、中鼻道,收缩双侧鼻腔黏膜,内镜经右鼻腔进人,寻找蝶窦前壁开口,沿蝶窦开口内上缘1 cm处弧形切开一侧鼻中隔黏膜,制作成基底约为2 cm的带蒂黏膜瓣,显露蝶窦前壁的骨性结构,磨除蝶窦前壁骨质及腔内骨性分隔,清除蝶窦黏膜,充分暴露鞍底,高清内镜下可见“全景式”的鞍底(sellar floor,SF),磨削鞍底,形成1.5~2 cm的骨窗结构,暴露鞍底硬脑膜后用脑穿针穿刺鞍内无出血,15号小圆刀呈倒“U”形锐性切开硬脑膜,确保垂体包膜完整;内镜下见稍带光泽的垂体包膜。如为微腺瘤,切开垂体包膜和部分正常垂体组织来探查假包膜位置,沿假包膜与正常垂体的界面分离;如为大腺瘤,切开垂体包膜后,即可明确假包膜界面,沿假包膜界面仔细钝性分离腺瘤;如为巨大腺瘤,稍加分离后,锐性切开假包膜,先瘤内减压,再继续分离假包膜外界面,全切腺瘤及假包膜。若内镜下未能探查到假包膜或因假包膜菲薄而不能区分明显边界者,用包膜内切除方式将腺瘤切除。肿瘤切除按照先对鞍内肿瘤进行切除,然后切除前上方肿瘤,再切除两侧,最后切除后上方部分,使鞍隔均匀下降,肿瘤切除后,更换30°内镜,探入瘤腔内,利用“潜水技术”一边冲洗一边内镜下探查瘤腔壁,探查无肿瘤残留和脑脊液漏后,修补鞍底。术中出现脑脊液漏者,明确漏口位置后,用脂肪、明胶海绵填塞瘤腔,肌肉、筋膜、骨质及纤维蛋白胶多层鞍底重建联合带血管蒂黏膜瓣技术修补颅底缺损;碘仿纱条、膨胀海绵填充鼻腔。术后72 h内、1周和出院前复查激素水平;术后第1天完善颅脑CT检查;术后24 h或48 h内,不超过72 h行垂体MRI增强扫描;术后3个月门诊随访行颅脑MRI增强扫描及垂体激素检查;术后监测和记录每小时及24 h尿量,动态复查血电解质、尿常规检查,予以对症补充治疗。常规预防性应用抗菌药物;术后3 d未见脑脊液鼻漏者,拔除鼻腔内填塞的膨胀海绵。
1.3 肿瘤切除程度和功能性腺瘤的生物学治愈标准
结合术中内镜探查情况及术后72 h内或术后3个月垂体MRI增强检查进行评估(图2)。①肿瘤全切:内镜下全切,且术后MRI增强未见肿瘤强化影;②肿瘤次全切:切除腺瘤高达90%以上;③大部切除:腺瘤切除70%以上;④部分切除:腺瘤切除70%以下。
功能性腺瘤的临床治愈标准以术后6个月以上的临床症状、影像学检查及内分泌激素检查结果综合评判。①PRL腺瘤:未用多巴胺受体激动剂等治疗情况下,女性PRL<20 μg/L,男性PRL<15 μg/L;②GH腺瘤:随机GH<1 μg/L,IGF-1水平降低至与性别、年龄相匹配正常范围内;③ACTH腺瘤:术后2 d内血皮质醇小于20 μg/L,24 h尿游离皮质醇和ACTH水平在正常范围或低于正常水平,术后3~6个月内血皮质醇、24 h尿游离皮质醇和ACTH在正常范围内或低于正常水平,临床症状消失或缓解;④无功能性腺瘤术3~6个月检查无肿瘤残留[2]。

a:矢状位平扫;b:冠状位平扫;c:矢状位增强;d:冠状位增强图1 术前垂体平扫及增强MRI
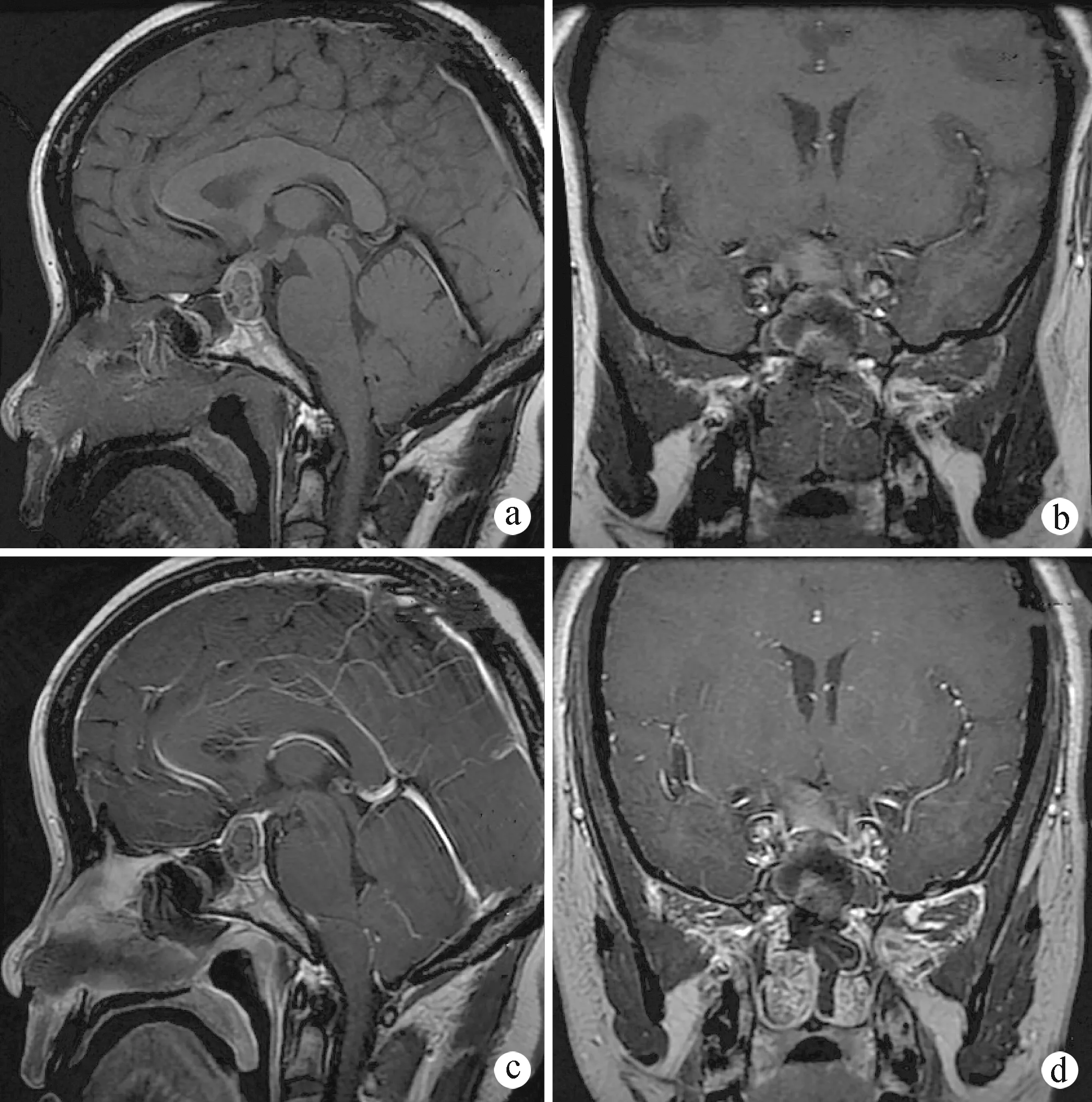
a:矢状位平扫;b:冠状位平扫;c:矢状位增强;d:冠状位增强图2 术后24 h内垂体平扫及增强MRI
1.4 术后随访
出院后根据肿瘤切除程度和术后激素水平情况,告知术后3个月门诊随诊,复查垂体激素和MRI。随访周期3~26个月。
1.5 统计学方法
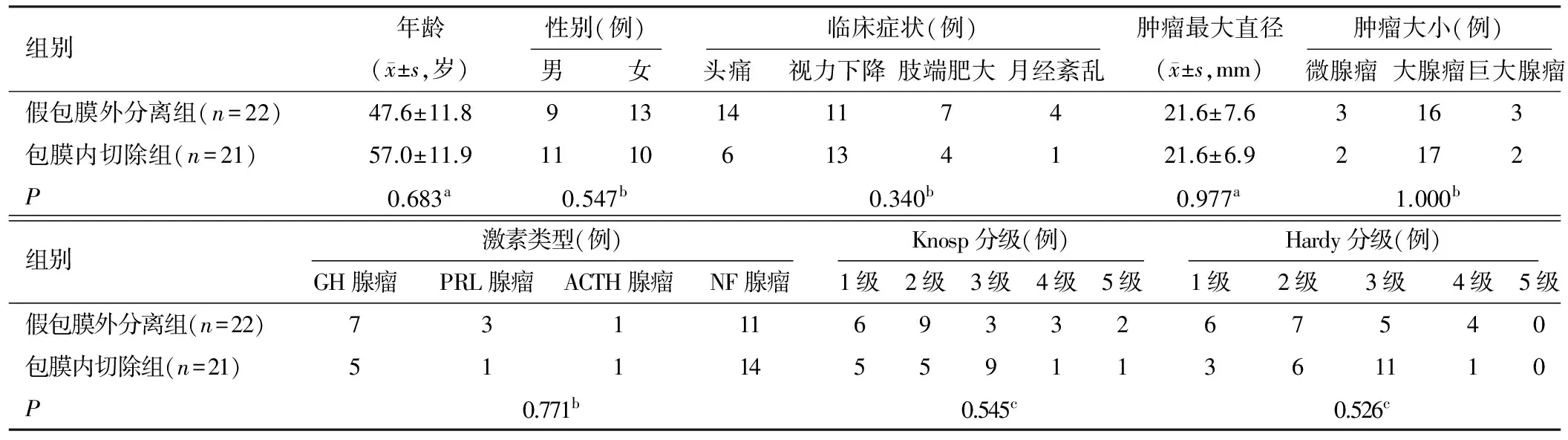
表1 2组患者临床资料比较
a:t检验;b:Fisher精确概率法;c:秩和检验;GH:生长激素;PRL:催乳素;ACTH:促肾上腺皮质激素;NF:无功能型腺瘤
2 结果
2.1 垂体腺瘤切除程度的比较
假包膜外分离组和包膜内切除组在肿瘤切除程度分别是95.5%(21/22)、71.4%(15/21),假包膜外分离组在肿瘤切除程度上较包膜内切除组全切率增高,2组比较差异有统计学意义(P=0.046),见表2。随访周期内结合术后影像学治疗和激素检查,无复发病例。
2.2 功能性垂体腺瘤生物学治愈率
假包膜外分离组和包膜内切除组对功能性垂体腺瘤内分泌缓解率分别是90.9%(10/11)、42.9%(3/7),假包膜外分离组对功能性垂体腺瘤内分泌缓解率高于包膜内切除组,2组比较差异有统计学意义(P=0.047),说明假包膜外分离技术对功能性腺瘤术后生物学治愈率效果更佳(表2)。

表2 2组患者肿瘤切除程度和生物学治愈比较
a:Fisher精确概率法
2.3 手术并发症
43例患者中术中13例出现脑脊液漏,假包膜外分离组术中脑脊液漏45.5%(10/22)高于包膜内切除组14.3%(3/21),但2组患者术后脑脊液鼻漏和暂时性尿崩症的发生率差异无统计学意义(P>0.05)。术后脑脊液鼻漏共2例(4.7%),2组差异无统计学意义。两组患者的术中出血量、术后脑脊液漏和暂时性尿崩症的发生率差异无统计学意义(P>0.05),见表3。
2.4 病理结果
病理证实,假包膜内存在肿瘤细胞浸润(图3)。
2.5 随访结果
肿瘤全部切除和术后激素完成正常的36例患者,随访期间无肿瘤复发表现和激素高于生物学治愈范围。肿瘤未能完全切除的7例(NF腺瘤5例、PRL腺瘤1例、GH腺瘤1例)患者,术后随访3~18个月,功能性腺瘤激素较术后无大幅度增高表现,7例患者中5例行放射治疗,另外2例NF腺瘤复查垂体MRI肿瘤体积未见复发表现。

表3 2组患者手术并发症比较
a:t检验;b:Fisher精确概率法
3 讨论
目前95%的垂体腺瘤可经鼻蝶窦入路切除[3]。随着内镜设备发展、内镜技术的推广及内镜的良好照明、抵近放大效应及高清显像等优势,已广泛应用于临床上。术中内镜下可清晰探查周边组织结构,利于辨别和寻找垂体表面和周围膜性结构。
“假包膜”(pseudocapsule)概念的首次提出,至今已有八十余年,此后Wrightson也证实了假包膜的存在[4-5],但当时因手术设备的限制,假包膜的临床意义并未得到充分的理解和运用。垂体腺瘤假包膜的形成,多认为是肿瘤压迫周边垂体组织所致,与腺瘤大小有一定关系。2006年Oldfield等[6]首次详细描述假包膜的形成过程:当肿瘤直径小于2 mm时,肿瘤细胞压迫周围正常垂体组织导致腺体移位,但此时并不能形成完整的假包膜;当肿瘤直径达到2~3 mm 时,受压的垂体形成一层包裹肿瘤的膜性结构,将其与周围组织分开。同时,Oldfield等[6]还提出了假包膜外分离技术,即切开鞍底硬脑膜后,辨别垂体包膜和假包膜结构,然后切开垂体包膜,在正常垂体或垂体包膜和假包膜之间沿假包膜外界仔细钝性分离,将假包膜与腺瘤一并切除,在完全切除垂体腺瘤和假包膜的同时,可降低对正常垂体的损伤。
假包膜并非出现在所有垂体腺瘤中。首先,假包膜形成是肿瘤压迫周边组织形成的,与肿瘤大小有关。Kawamata等[7]研究发现肿瘤体积较小者,假包膜较完整且完全包裹肿瘤,术中容易辨认;而腺瘤体积较大者,假包膜常不完整。Lee等[8]同样发现近半数微腺瘤存在完整假包膜。而Oldfield等[6]认为所有垂体腺瘤直径超2~3 cm时,都会形成明确的假包膜,结合术前影像学表现和术中内镜下所见,肿瘤直径为1~2 cm时,尤其是肿瘤质地坚韧者,往往存在完整假包膜,且常可与肿瘤一并切除。其次,假包膜形成与腺瘤激素类型有关。Lee等[8]报告垂体腺瘤假包膜存在与否与腺瘤激素类型有关(70.9%的PRL腺瘤、55.0%的GH腺瘤、40.0%的ACTH腺瘤、50.7%的无功能腺瘤),平均是55.7%。本组假包膜发现率为51.2%,这与国内相关报告基本一致[9-10]。GH型腺瘤假包膜出现比例稍高,可能与继发性升高的生长激素导致纤维增生有关,但腺瘤假包膜常不连续[11]。PRL腺瘤假包膜发现率如此之高,考虑与多巴胺受体激动剂(dopamine agonists,DA)的使用有关,因为DA可以促进网状纤维的形成[12];其次可能是PRL型腺瘤容易早期引起女性患者月经紊乱等内分泌激素失调症状,所以早期阶段的PRL型腺瘤常是微腺瘤。然而Kawamata等[7]报告所有手术切除的GH腺瘤在神经内镜下均可观察到假包膜,说明神经内镜能提高垂体腺瘤假包膜的发现率。
假包膜是由受压的垂体腺泡及外周网织纤维组成,有一定弹性、韧性,厚度一般在0.5~1.0 mm[5-6]。随着肿瘤体积增大,假包膜变得更加菲薄、甚至断裂,故大腺瘤中假包膜常不完整。术中行假包膜外分离时很容易破碎,而完整的假包膜分离是比较困难的,需要内镜下术者精巧的操作技术和良好的耐心。本研究中假包膜外分离组仅有1例做到假包膜和肿瘤一并完整切除,术后病理染色镜下可见假包膜内存在肿瘤细胞浸润(图3c),这与Lee证实假包膜内存在肿瘤细胞生长结果一致[8-9]。
目前垂体腺瘤总治愈率并不高,术后患者复发原因考虑与肿瘤组织、假包膜组织残留有关。因假包膜内存在浸润的肿瘤细胞,腺瘤假包膜全切除可以降低肿瘤术后复发率。Lee等[8]报道的616例垂体腺瘤病例中假包膜完整切除者复发率为0.8%;而次全切除者为42.1%,并且复发者多为HardyⅢ级的无功能垂体腺瘤。术后对假包膜完整、肿瘤全切的病例进行内分泌学随访证实ACTH腺瘤治愈率为100% ,GH腺瘤为88%,垂体PRL腺瘤为70.6%,无功能腺瘤为99.1%。Jagannathan等[13]报道,ACTH腺瘤假包膜外切除肿瘤复发率明显下降,对于2~3 cm的肿瘤,假包膜外切除是安全和有效的。
功能性腺瘤术后疗效评估的关键是激素能否恢复正常。多文献报道假包膜外分离技术可提高功能性腺瘤生物学治愈率[14-16]。本研究中,假包膜外分离组内分泌治愈率高于包膜内切除组,与国内研究结果一致。针对某一激素类型肿瘤对比统计时发现,2组术式并无差异,考虑与本研究样本数量少有关。由于假包膜内存在肿瘤细胞浸润,所以假包膜外分离技术能够更为彻底地切除肿瘤病灶,研究也证实了对GH、ACTH及各类型腺瘤的生物学治愈率有效[11、14-16]。采用包膜内切除的功能性垂体腺瘤,术中内镜探查和术后垂体MRI检查判断为肿瘤全切,但是术后激素水平未能降至生化缓解标准以下,分析可能与假包膜内残留腺瘤细胞有关[17]。所以,切除垂体腺瘤的同时,要尽可能切除假包膜。
脑脊液鼻漏是经鼻蝶入路垂体腺瘤切除术常见并发症,为了全切肿瘤,尤其是大腺瘤、巨大腺瘤,术中脑脊液漏难以避免,特别是假包膜外分离病灶时,剥离黏附在菲薄鞍膈上的假包膜更增加了脑脊液漏的风险。本研究术中脑脊液漏13例,假包膜外分离组术中脑脊液漏发生率为45.5%,高于包膜内切除组14.3%。假包膜外分离组术中脑脊液发生率较高考虑以下原因:①不利于观察肿瘤周边组织情况,尤其是大腺瘤、巨大腺瘤;②假包膜与鞍膈四周黏连紧密,鞍隔上蛛网膜长期受压变薄,鞍膈四周转折处的假包膜最容易破损,鞍膈孔蛛网膜部是漏的关键区。故切除大及巨大腺瘤时,先行囊内减压后再将假包膜完全切除,术前有效降低颅内压对降低术中脑脊液漏可能有一定的作用。本研究中术后脑脊液鼻漏2例,发生率约为4.7%,与文献报告基本一致[18]。尽管假包膜外分离组脑脊液漏发生率增高,妥善处理后并未增加术后脑脊液鼻漏发生率。Kinoshita等[19]报告的无功能性腺瘤假包膜完全切除组术中脑脊液漏发生率较高,妥善处理后并不影响患者预后。尿崩症多数是暂时性,预后良好。本研究中16例患者术后出现暂时性尿崩症,无永久性尿崩症病例。发生原因考虑与术中垂体柄、垂体后叶、下丘脑损伤或血液供应受影响引起的抗利尿激素分泌不足。故内镜切除腺瘤时操作要轻柔,不要过分牵拉、刮除,避免吸引器吸力过大,尽可能减少对垂体柄、垂体后叶的影响。
总之,假包膜外分离技术可以提高肿瘤切除程度和功能性腺瘤生物学治愈率,不增加术后并发症。因假包膜内存在肿瘤细胞,术中尽可能全部切除假包膜。
[参考文献]
[1] Aflorei ED,Korbonits M.Epidemiology and etiopathogenesis of pituitary adenomas[J].J Neuro Oncol,2014,117(3):379-394.doi:10.1007/s11060-013-1354-5.
[2] 中国垂体腺瘤协作组.中国垂体腺瘤外科治疗专家共识[J].中华医学杂志,2015,95(5):324-329.doi:10.3760/cma.j.issn.0376-2491.2015.05.003.
[3] 赵继宗,周定标.神经外科学[M].第3版.人民卫生出版社,2014:225-231.
[4] Costello RT.Subclinical adenoma of the pituitary gland[J].Ame J Pathol,1936,12(2):205-216.
[5] Wrightson P.Conservative removal of small pituitary tumours:is it justified by the pathological findings?[J].J Neurol Neurosurg Psychiatry,1978,41(3):283-289.
[6] Oldfield EH,Vortmeyer AO.Development of a histological pseudocapsule and its use as a surgical capsule in the excision of pituitary tumors[J].J Neurosurg,2006,104(1):7-19.doi: 10.3171/jns.2006.104.1.7.
[7] Kawamata T,Kubo O,Hori T.Surgical removal of growth hormone-secreting pituitary adenomas with intensive microsurgical pseudocapsule resection results in complete remission of acromegaly[J].Neurosurg Rev,2005,28(3):201-208.doi:10.1007/s10143-005-0384-7.
[8] Lee EJ,Ahn JY,Noh T,et al.Tumor tissue identification in the pseudocapsule of pituitary adenoma:should the pseudocapsule be removed for total resection of pituitary adenoma?[J].Neurosurgery,2009,64(3 Suppl):69-70.doi:10.1227/01.NEU.0000330406.73157.49.
[9] 刘腾飞,谢 涛,张晓彪,等.假包膜外分离技术在神经内镜经鼻蝶垂体腺瘤切除术中的应用[J].中华神经外科杂志,2017,33(10):979-984.doi:10.3760/cma.j.issn.1001-2346.2017.10.003.
[10] 张铭芙,刘 宁,李 莹,等.垂体腺瘤假包膜囊外切除术的临床研究[J].神经疾病与精神卫生,2017,17(3):191-194.doi:10.3969/j.issn.1009-6574.2017.03.011.
[11] Tao X,Liu T,Zhang X,et al.Time to revive the value of the pseudocapsule in endoscopic endonasal transsphenoidal surgery for growth hormone adenomas[J].World Neurosurg,2016,89:65-71.doi:10.1016/j.wneu.2016.01.036.
[12] Bevan JS,Webster J,Burke CW,et al.Dopamine agonists and pituitary tumor shrinkage[J].Endocr Rev,1992,13(2):220-240.doi:10.1210/edrv-13-2-220.
[13] Jagannathan J,Smith R,Devroom HL,et al.Outcome of using the histological pseudocapsule as a surgical capsule in cushing disease[J].J Neurosurg,2009,111(3):531.doi:10.3171/2008.8.JNS08339.
[14] Ku CR,Kim EH,Oh MC,et al.Surgical and endocrinological outcomes in the treatment of growth hormone-secreting pituitary adenomas according to the shift of surgical paradigm[J].Neurosurgery,2012,71:ons192.doi:10.1227/NEU.0b013e318265a288.
[15] Monteith SJ,Starke RM,Jane JA,et al.Use of the histological pseudocapsule in surgery for Cushing disease:rapid postoperative cortisol decline predicting complete tumor resection[J].J Neurosurg,2012,116:721-727.doi:10.3171/2011.12.JNS11886.
[16] 李俊君,曹奕强,王伟民.经蝶窦入路假包膜外切除功能性垂体腺瘤[J].中国微侵袭神经外科杂志,2016(2):66-68.doi:10.11850/j.issn.1009-122X.2016.02.006.
[17] Kim EH,Ku CR,Lee EJ,et al.Extracapsular en bloc resection in pituitary adenoma surgery[J].Pituitary,2015,18(3):397-404.doi:10.1007/s11102-014-0587-4.
[18] Han ZL,He DS,Mao ZG,et al.Cerebrospinal fluid rhinorrhea following trans-sphenoidal pituitary macroadenoma surgery:Experience from 592 patients[J].Clin Neurol Neurosurg,2008,110(6):570-579.doi:10.1016/j.clineuro.2008.02.017.
[19] Kinoshita Y,Tominaga A,Usui S,et al.The surgical side effects of pseudocapsular resection in non-functioning pituitary adenomas[J].World Neurosurg,2016,93:430-435.doi:10.1016/j.wneu.2016.07.036.
