21例咽旁间隙肿瘤的临床分析
2018-06-23章超杨见明安徽医科大学第二附属医院耳鼻喉头颈外科安徽合肥230601
章超,杨见明安徽医科大学第二附属医院耳鼻喉头颈外科,安徽合肥 230601
咽旁间隙是指位于咽外侧上颈深部的潜在腔隙,通常我们以茎突及周围肌分为咽旁前后间隙。位于咽旁间隙的肿瘤约占头颈部肿瘤总数的的0.5%,占发病人群大多数为成年人,儿童较罕见。由于咽旁间隙内容物多样,原发于其中的肿瘤,其性质亦多样。良性肿瘤占其中的大多数。临床症状多不典型,病例类型多样性,早期临床诊断及治疗难度大[1]。现将该院2010年1月—2017年5月诊治的21例咽旁间隙肿瘤的治疗体会报道如下。
1 资料与方法
1.1 一般资料
2010年1 月—2017年5月该院收治咽旁间隙肿瘤21例。其中男12例,女9例,男女比例为4:3。年龄最大为73岁,最小为10岁,中位数为52岁。17例以颈部包块为主诉,1例以分泌性中耳炎症状为首发症状,进一步影像学检查考虑咽旁间隙肿瘤。3例以咽部异物感伴疼痛为临床表现就诊我科,2例扁桃体活检考虑诊断淋巴瘤,1例术后诊断淋巴瘤。1例以鼾症为首发症状。所有研究对象均签署知情同意书,保密知情同意书,并通过医院伦理委员会的批准。
1.2 影像学检查
全部病例术前均行MRI、CTA或增强CT,了解咽旁间隙肿瘤范围,大小及与颈鞘大血管的毗邻关系,同时了解与茎突及二腹肌后腹关系,术前根据徐雷鸣的咽旁间隙肿瘤分区方法进行肿瘤在咽旁间隙的分区[2]。 见图 1、图 2。
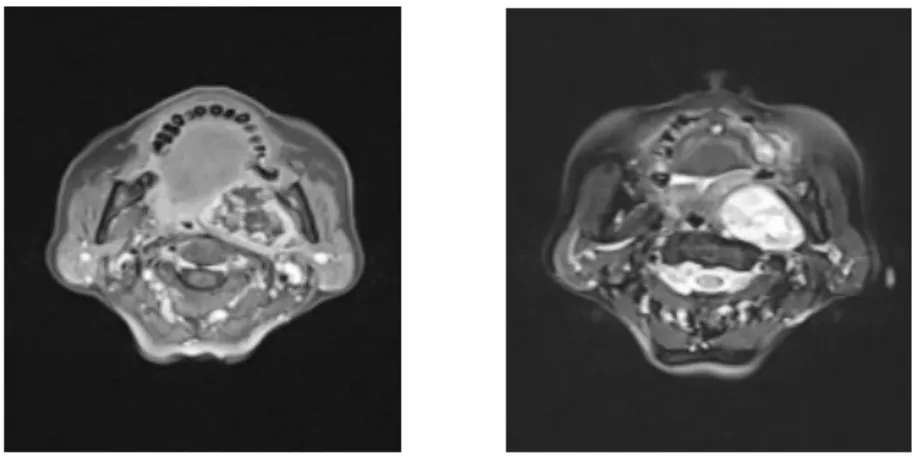
图1 咽旁间隙肿瘤的MRI的T1及T2加权像,考虑为涎腺来源肿瘤
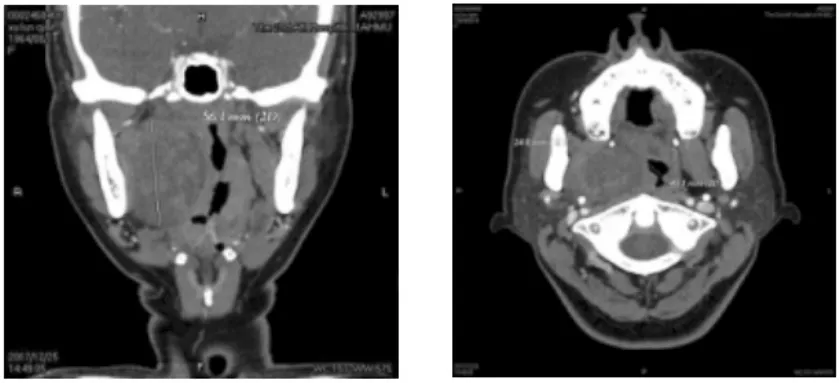
图2 咽旁间隙肿瘤的增强CT冠状位与水平位表现,考虑为神经源性肿瘤
1.3 治疗方法
该组21例患者,位于茎突前间隙为6例,位于茎突后间隙4例,位于口咽旁间隙 5例,位于颈动脉鞘间隙6例。见表1,其中2例术前活检证实淋巴瘤转入相关科室治疗,余患者均采取手术治疗。全部手术病例均采用全身麻醉,经口插管。
1.3.1 颈侧切开入路手术方式 切口起自乳突尖沿下颌升支后向下,绕过下颌角向前下比于同侧舌骨平面,于下颌角下方2 cm处行弧形切口。根据肿瘤体积大小及术中暴露情况,切口可向前或向上延长,大多数咽旁间隙肿瘤的切除均适用于此手术方法。本组17例采用颈侧切开入路手术方式,其中16例肿瘤均切除顺利,1例同时术中行气管切开术,1例术中冰冻提示淋巴瘤可能,术中行姑息性切除,出血量约20~60 mL。
1.3.2 内镜下经口径路 在内镜视野下,纵行切开咽侧壁粘膜并钝性分离咽上缩肌,多可显露肿瘤表面,外钝性分离肿瘤与周围组织,保持包膜完整性。为避免因视野问题影响分离而损伤重要血管及神经,应依次充分分离瘤体的前面、内侧面,暴露并充分游离瘤体的上下极,尽可能充分显露术野。最后分离瘤体的外侧面及后面,避免出血及损伤周围神经,忌暴力分离,可用等离子止血或纱条压迫止血,保持术野清晰。充分游离肿瘤后将其完整取出,如瘤体过大,无法完全暴露且不能完整取出者,亦可切割瘤体并分块取出;若为神经鞘膜瘤亦可行囊内切除。用碘伏及生理盐水冲洗术区,再次仔细检查术腔并充分止血,逐层缝合咽上缩肌忌软腭粘膜。2例采用此手术方式,1例分次完整切除瘤体,1例术中冰冻考虑神经鞘膜瘤,术中行肿瘤囊内切除,术中出血量约20~40 mL。术后常规静脉给予抗生素预防感染,同时给予糖皮质激素减轻咽部黏膜水肿。
1.4 术后复诊
术后第一次复查为术后1个月,以后每3个月进行一次复查。每次复查颈部MRI。1年后每半年复查一次,电话随访未及时复查者。
2 结果
2.1 术后恢复
全部患者术后3~4 d进食温凉半流质,5~6 d均可正常进食,约术后7 d咽部粘膜水肿基本消退。总住院时间平均8 d。术后1月内MRI提示术区肿胀基本消退。1例术后复发,考虑恶变可能,进一步转诊相关科室。
2.2 术后并发症
全部病例无呼吸及进食困难并发症,1例术中行气管切开,2周后顺利拔管。1例经口咽侧壁径路术后患者持续咽痛3月后自行缓解。
2.3 病例类型
2例入院行扁桃体活检考虑非霍奇金淋巴瘤,其中1例为弥漫大B细胞淋巴瘤,1例为外周T细胞淋巴瘤。术后病理:多形性腺瘤8例。神经鞘膜瘤6例,副神经节瘤1例,腺样囊性癌2例,肌上皮癌1例,MALT淋巴瘤1例。见表2。
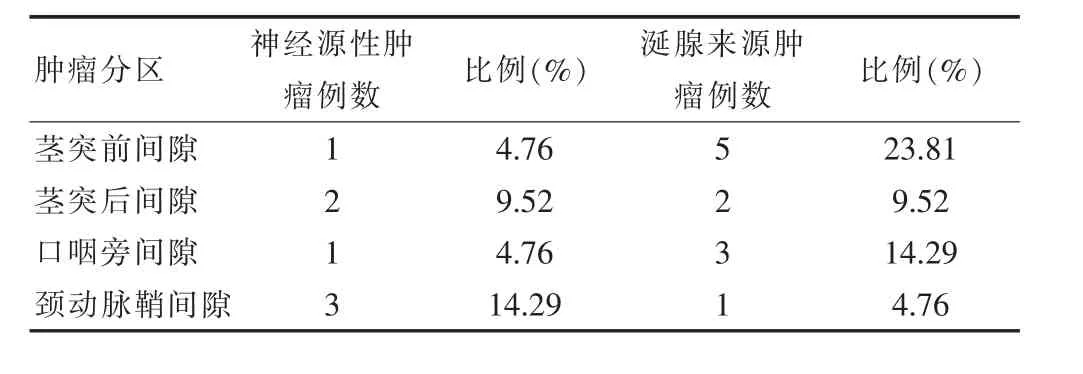
表1 肿瘤分区及来源
3 讨论
咽旁间隙肿瘤发病率不高,且初期发病隐匿,多以颈部包块为主要主诉,少数以鼾症及分泌性中耳炎为主诉。值得注意的是该研究中3例主诉咽部疼痛患者病理均提示恶性肿瘤,故同时合并咽部疼痛患者需积极考虑恶性肿瘤可能。
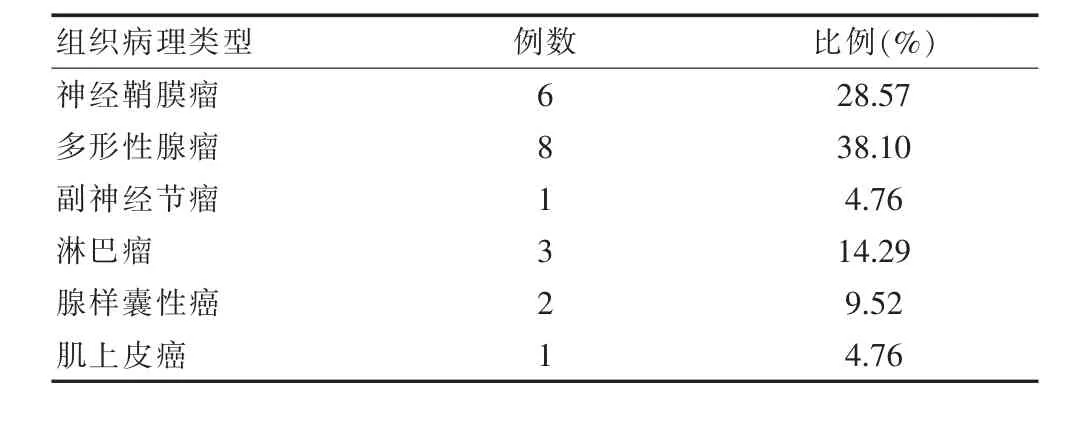
表2 组织病理学诊断
术前CT、CTA及MRI检查很重要,利于判断肿瘤的大小及分区,同时可初步判断肿瘤的性质及周边关系。B超在此处应用受限,在临床上应用价值不高[3-5]。
该次研究中咽旁间隙良性肿瘤例数为15例,占研究中总病例数的71.43%,恶性肿瘤6例,占总病例数的28.57%。与国外研究提出的咽旁间隙肿瘤中良性肿瘤占大多数,约为80%,恶性约占20%,与该研究基本相符[6-9]。
根据该研究中患者的影像学分区及术后病理:神经源性肿瘤位于茎突后间隙及颈动脉鞘间隙总数5例,占神经源性肿瘤总数的71.43%;涎腺来源肿瘤位于茎突前间隙及口咽旁间隙总数8例,占涎腺来源肿瘤总数的72.73%。与国内徐雷鸣提出的观点基本相符,涎腺来源肿瘤多发生于茎突前间隙,而神经源性肿瘤则多发生在二腹肌后腹以上水平的茎突后间隙和二腹肌后腹以下水平的颈动脉鞘间隙。该研究中样本量小,能否根据徐氏分区法及肿瘤与腮腺的关系术前初步诊断肿瘤来源需要大样本临床资料研究证实。咽旁间隙为耳鼻咽喉头颈外科、口腔颌面外科等多学科涉及的区域,由于该区域位置隐蔽且解剖毗邻复杂,肿瘤手术方式及径路庞杂,手术创伤及效果也不尽相同。如何以最小的代价获取最好的手术效果是我们面临的重要课题。目前咽旁间隙肿瘤切除手术入路多样。除颈侧径路、经口内镜径路以外,根据肿瘤的大小、位置及与颈鞘的关系,亦可选择经颈-腮腺径路、经颈领径路联合下颌骨裂开、上领骨外旋径路、颈咽联合径路及颞下窝径路等多种手术入路[10-12]。手术原则应在完整切除肿瘤的前提下,尽量减少术后并发症及术后疤痕导致面容损毁[13],同时术中应尽量保持肿瘤包膜完整,从而预防肿瘤复发,对于神经鞘膜瘤亦可选择囊内切除。该研究中颈侧切开径路基本可切除咽旁间隙肿瘤,但经口内镜径路具有创伤小,且美观,无头颈及颜面部疤痕等优点,由于其手术适应症相对局限,如何根据肿瘤在咽旁间隙分区和肿瘤大小选择经口内镜径路的适应症值得进一步研究探讨。
[1]Locketz GD,Horowitz G,Abu-Ghanem S,et al.Histopath alagic classification of parapharyngeal space tumors:a case series and review of the literature[J].Eur Arch O-torhinolaryngol,2016,273(3):727-734.
[2]徐雷鸣.二腹肌后腹影像解剖研究及其意义[D].杭州:浙江大学,2005.
[3]喻晓宏.CT和MRI影像诊断颅底咽旁间隙肿瘤的临床分析[J].中外医学研究,2016,14(9):81-82.
[4]宋海娜.经口腔超声引导穿刺检查在恶性肿瘤疗后咽后间隙淋巴结肿大的临床观察[J].全科口腔医学杂志,2016,3(5):57-58.
[5]王宝红.价值探讨MRI在神经源性肿瘤与咽旁间隙多形性腺瘤中的应用[J].中国继续医学教育,2015,9(13):53-54.
[6]洪育明,胡娟娟,梁振源.112例咽旁间隙肿瘤的临床诊治分析[J].临床耳鼻咽喉头颈外科杂志,2015,29(11):994-996.
[7]张伟强,周涵,董伟.达经口径路切除内中上型咽旁间隙肿瘤 24 例[J]江苏医药,2015,41(3):328-329.
[8]张亚民,曹华,桑建中,等.颈侧切开术切除咽旁间隙肿瘤的应用经验[J].临床耳鼻咽喉头颈外科杂志,2017,31(22):1762-1764.
[9]Cadre PK,Cadre KS,Halli RC,et al.M andibular subsigmoid ac;c;ess osteotomy in the management of parapharyngeal space tumors[J].J Craniofac;Surg,2013,24(2)a79-82.
[10]ISERI M,OZTURK M,KARA A,ct al.Endoscopeassisted transoral approach to parapharyngeal space tumors[J].Head Neck,2015,37:243-248.
[11]WAND X,GONG S,LU Y,et al.Endoscopyassisted transoralresection ofparapharyngealspace tumors:a retrospectiveanalysis[J].Cell Biochem Biophys,2015,71:1157-1163.
[12]石小玲,陶磊,咽旁间隙肿瘤手术入路的研究进展[J]中国眼耳鼻喉科杂志,2016,16(2):135-137.
[13]Dallan I,Seccia V,Muscatello L,et al.Transoral endoscopic anatomy of the parapliaryngeal space:a step-bytep logical approacl wilth surgical considerations[J].Head Neck,2011,33(4):557-561.
