产后出血高危因素分布及出血原因分析
2018-06-22周丽
周丽
产后出血是我国孕产妇死亡的首要原因[1],而孕产妇死亡率又是衡量国家和地区经济﹑医疗水平的关键指标[2]。降低产后出血发生率,保障母婴健康是目前面临的一项重要问题。目前,该领域已有较多关于产后出血高危因素的研究,但受研究对象地域性差异的影响,结论存在一定差异[3-4]。为了解本市近年来产后出血高危因素分布特点和出血原因,本次研究选取了近3年来在本院住院分娩的产后出血患者116例,了解其围产期相关因素,分析引发产后出血的高危因素和主要出血原因,为降低本市产后出血发生率提供参考。
1 资料与方法
1.1 一般资料
从2014年1月—2016年12月在本院住院分娩的产妇中选取产后出血的116例纳入观察组,另取同期无产后出血的116例为对照组。入选产妇均有完整的病历记录。产后出血诊断标准:产后24 h内出血量>500 ml。
1.2 方法
采用称重法测定出血量,即分娩后在产妇臀部下方放置一块白色吸水海绵垫,分别于产后2 h和24 h对海绵垫称重,按血液比重1.05换算成毫升。收集产妇一般情况:年龄﹑既往病史﹑孕产次﹑流产史﹑剖宫产手术史;本次妊娠情况:胎盘位置﹑子宫高度和腹围﹑妊娠并发症﹑羊水情况;分娩情况:分娩方式﹑产程进展﹑产时情况﹑产后出血发生时间﹑出血量和原因﹑新生儿体质量。
1.3 统计学分析
研究数据用SPSS 21.0软件进行分析,计数资料以(±s)表示,进行 t检验;计数资料以率表示,进行χ2检验;以双侧α=0.05为校验水准。
2 结果
2.1 产后出血高危因素分布情况
产后出血可能的高危因素统计显示,观察组产妇中合并流产史﹑年龄≥35岁﹑胎盘粘连或植入﹑妊娠期高血压﹑妊娠期胆汁淤积﹑子宫发育不良﹑多胎妊娠﹑羊水过多﹑巨大儿﹑凝血功能障碍的比例均高于对照组,差异有统计学意义(P<0.05)。观察组内分析显示,产后出血高危因素中合并流产史比例最高,其次为年龄≥35岁﹑胎盘前置﹑妊娠期高血压。见表1。
2.2 不同分娩方式产后出血量比较
116例产后出血患者中剖宫产76例(65.52%)﹑阴道分娩40例(34.48%)。剖宫产产后平均出血量为(107.35±34.18)ml,高于阴道分娩的(82.20±21.72)ml,差异有统计学意义(P<0.01)。
2.3 产后出血各主要原因所占比例
116例产后出血原因所占比例由高到低依次为:子宫收缩乏力79例(68.10%)﹑胎盘因素23例(19.83%)﹑软产道损伤9例(7.76%)﹑凝血功能障碍5例(4.31%)。其中部分患者同时合并1种以上原因,根据临床表现取主要原因列入统计。子宫收缩乏力是产后出血的主要原因,所占比例高于胎盘因素﹑软产道损伤﹑凝血功能障碍,差异有统计学意义(P<0.05)。
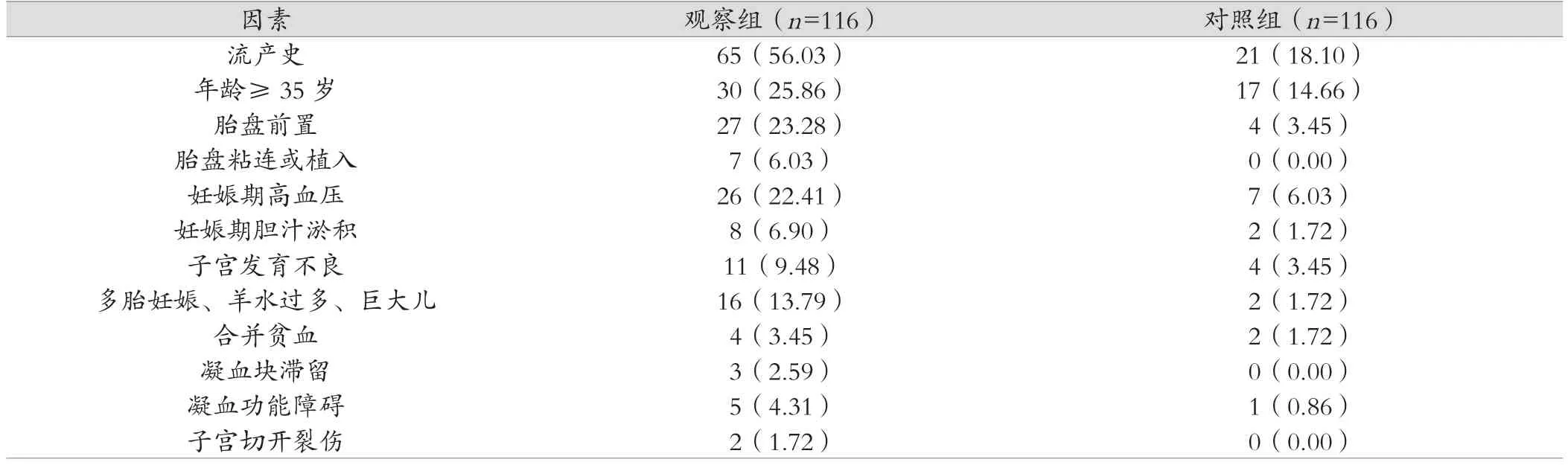
表1 产后出血高危因素分布情况[n(%)]
2.4 不同产后出血原因导致的出血时间和出血量比较
116例产后出血患者中96例(82.76%)产后出血出现在产后2 h内,20例(17.34%)发生在产后2~24 h;产后2 h内发生产后出血的患者比例高于产后2~24 h,差异有统计学意义(P<0.01)。102例(87.93%)产后出血量≤1 000 ml,9例(7.76%)出血量1 001~2 000 ml,5例(4.31%)出血量>2 000 ml;其中胎盘因素导致的产后出血量高于子宫收缩乏力﹑软产道损伤﹑凝血功能障碍,差异有统计学意义(P<0.05);子宫收缩乏力﹑软产道损伤﹑凝血功能障碍导致的产后出血量之间差异无统计学意义(P>0.05)。见表2。

表2 不同出血原因导致的产后出血时间和出血量比较
3 讨论
产后出血的高危因素种类较多,分布情况具有地域差异性[5-6]。本次研究中对本院近3年产后出血高危因素分布现状研究显示,合并流产史﹑年龄≥35岁﹑胎盘前置﹑妊娠期高血压所占比例较高。产后出血患者中56.03%有流产史,位居高危因素的首位。流产会损伤子宫内膜,严重者可伤及子宫肌层,当再次妊娠时会出现前置胎盘﹑胎盘植入﹑粘连等一系列问题,因此需加以重视[7]。年龄≥35岁的高龄产妇位居高危因素的第二位,其原因与高龄产妇剖宫产率相对较高,而产后出血是剖宫产的常见并发症。胎盘前置属于导致产后出血4大原因中的胎盘因素,其发生与性传播疾病和多次人流有关。妊娠期高血压会引发子宫肌纤维水肿,影响子宫收缩能力,易引发胎盘早剥,提升产后出血的发生风险[8]。
对产后出血的原因分析显示,116例患者中产后出血多发生在产后2 h内,因此需重视对存在高危因素产妇分娩后2 h内的监护,保障母婴安全。宫缩乏力是产后出血的主要原因,对于宫缩乏力性产后出血,治疗过程中应积极纠正原发病,同时给予正确的子宫按摩护理,必要时给予B-Lynch子宫缝合或无菌纱条填充治疗[9-10]。胎盘因素引发的产后出血的平均出血量仅次于凝血功能障碍,其原因与前置胎盘﹑胎盘粘连或植入等病理条件下,影响子宫正常生理收缩,相应的附着位置血窦开放,治疗难度较高有关[11]。软产道损伤的发生多于催产素使用不当﹑阴道助产﹑子宫颈手术史有关,当损伤严重时可延长到子宫下段以及相邻的部分。凝血功能障碍性产后出血的平均出血量高于其他原因,其可导致剖宫产手术切口大出血和胎盘与子宫剥离面血窦,加速血小板和凝血因子的消耗,治疗难度较大[12]。对此,应针对性治疗原发病,开放静脉通路,及时补充新鲜全血。
[1] 陶霞. 探讨产后出血危险因素及预防对策[J]. 中国卫生标准管理,2017,8(23):69-71.
[2] 高芳丹. 饮食控制联合药物治疗对肥胖型妊娠合并高血压孕妇血压控制及妊娠结局的影响[J]. 中国卫生工程学,2016,25(6):620-621.
[3] 王小娟,谭红专,周书进,等. 湖南省浏阳市产妇产后出血发病率及其影响因素分析[J]. 中南大学学报(医学版),2014,57(2):151-156.
[4] 颜建英,黄科华,刘青闽,等. 产后出血危险因素及高危评分系统临床价值研究[J]. 中国实用妇科与产科杂志,2014,30(10):791-797.
[5] 祖元琪. 卡前列甲酯栓预防瘢痕子宫剖宫产产后出血的临床效果分析 [J]. 中国卫生标准管理,2018,9(3):70-72.
[6] 付蕊红,韩艳,王辉. 产后出血预测评估联合卡孕栓预防产后出血的临床效果观察[J]. 中国计划生育学杂志,2015,24(7):468-470.
[7] 张丹,孙丽,赵晶晶. 产后出血危险因素分析以及产后出血预测评分表的应用价值[J]. 天津医药,2017,45(10):1064-1067.
[8] 黄鼎,陈焱,马珏,等. 35例严重产后出血手术治疗效果分析[J].中国妇幼保健,2015,30(11):1665-1669.
[9] 陈洁,仇春波. 卡前列素氨丁三醇对妊娠产后出血的临床研究[J].中国临床药理学杂志,2016,32(13):1182-1184.
[10] 罗书,关红琼. 益母草注射液联合卡前列素氨丁三醇预防剖宫产产后出血效果及对凝血功能的影响[J]. 山东医药,2017,57(13):60-61.
[11] 范裕如,侯雯雯,芮璨,等. Bakri止血水囊与自制水囊治疗产后出血的对照研究[J]. 实用妇产科杂志,2017,33(11):873-875.
[12] 李秋梅,林进,潘雪松. 中央性前置胎盘术中束扎术后钳夹宫颈减少产后出血的效果[J]. 广东医学,2015,36(15):2371-2373.
