常见卫生经济学评价方法在消化道癌治疗性研究中的应用
2018-06-20刘淼令狐恩强何耀
刘淼 令狐恩强 何耀,3
国家癌症中心统计数据显示,我国恶性肿瘤发病率和死亡率逐年增加。其中,胃癌、食管癌、结肠癌、直肠癌等消化道癌发病率和死亡率居高不下[1]。有限的卫生资源与不断上涨的医疗卫生服务需求矛盾日益突出。因此,应继续针对消化道癌治疗性研究中各类新方法、新手段开展卫生经济学评价,以筛选具备合理费用和显著效果的诊疗方案[2]。
1 常用的卫生经济学评价方法及适用性
1.1 最小成本法(cost minimization analysis,CMA)
CMA是卫生经济学中最简单的方法,适用于同样结果情况下,不同方案的成本比较,成本最小者其卫生经济学最佳。由于结局指标的多样性,很难做到不同组别间的结局完全相同,因此该法的应用范围较为局限[3]。
1.2 成本-效益分析(cost-benefit analysis,CBA)
CBA是采用货币单位的方式计算成本与产出的一种方法,通过比较不同备选方案或干预措施的预期效益和预期成本的现值进行评价与选择。常用的指标包括净现值、支付意愿、年当量净效益、效益成本比等。CBA的优点是直观、量化,缺点是其效益指标必须将临床治疗效果转化为统一的货币单位,方能进行CBA直接比较。这也是CBA的难点和应用限制之处[4]。
1.3 成本-效用分析(cost-utility analysis,CUA)
CUA关注干预手段或治疗方案产生的健康结果的质量。其原理是计算每获得1个质量调整生命年(quality-adjusted life years,QALY)或伤残调整寿命年(disable-adjusted life years,DALY)所花费的成本。但目前生命质量权重的获得,即健康效用值(效用值)的测量尚存争议,限制了CUA推广应用[5]。
1.4 成本-效果分析(cost-effectiveness analysis,CEA)
CEA是卫生经济学评价方法中发展较为成熟的一种方法,广泛应用于卫生工作各个领域的决策中。其基本原理是计算单位效果下的成本,即成本效果比(cost effectiveness ratio,CER);同时还可以计算每增加一个效果单位时所增加的成本,即增量成本效果比(incremental cost effectiveness ratio,ICER)。CEA 与CUA的方法类似,但前者应用范围更广泛,即除了CUA的非致死性健康结局外,还包括如防止某病发生、挽救一条生命等结局。其指标包括QALY、潜在寿命损失、生存率等。CEA方法的缺点主要是权衡的不精确性对结果的影响[3,6]。
1.5 模型法应用于卫生经济学评价
近年来,模型分析在卫生经济学不同评价方法中均得到广泛推广应用,如决策分析模型、状态转换模型、时间序列模型、随机概率模型等。其中决策分析模型中的Markov模型可用于随时间变化而变化的随机过程模拟,能同时处理成本和产出,实用性较高,在病情随时间不断进展的慢性病卫生经济学模型构建中应用较为广泛[7-8]。
上述介绍的几种常用的卫生经济学评价方法,各有优缺点。随着信息时代发展,新的方法与模型将不断出现,将有益于更加精准地对临床诊疗手段或方式进行卫生经济学评价,进而选择符合国情的诊疗手段,以便更好地服务于临床。
2 常见卫生经济学评价方法在消化道癌治疗性研究中的应用及示例
2.1 消化道癌治疗性研究常见的卫生经济学评价文献数量
近年来,卫生经济学评价逐渐得到重视。越来越多的研究人员和医务人员意识到在临床诊疗与决策过程中,需结合卫生经济学评价结果。对应的研究文献也呈逐年增加趋势。作者以常见的4种消化道癌为例(食管癌、胃癌、结肠癌、直肠癌),在万方和PubMed数据库检索国内外发表的相关卫生经济学评价文献。
具体检索过程和结果如下:检索中英文数据库(以万方和PubMed为例),检索词包括卫生经济学、成本、成本效果、成本效益、成本效用、Markov模型以及消化道癌、消化道肿瘤、食管癌、胃癌、结肠癌、直肠癌。截至2017年12月15日,PubMed共检索到1 968篇文章,万方共检索到2 864篇文章。不同年代发表的文章数量如图1所示。从图中可以看出,文章数量呈逐年增加趋势。

图1 不同年代消化道癌研究卫生经济学评价文献数量
2.2 常见消化道癌治疗性研究中的卫生经济学评价应用
2.2.1 CMA在COLORⅡ研究中的应用 COLORⅡ研究是针对腹腔镜与开腹全直肠系膜切除术治疗直肠癌的随机对照试验研究。2013年Lancet Oncology和2015年The New England Journal of Medicine分别发表了该试验的短期(28 d)和长期(3年)结果[9-11]。短期结果显示,手术并发症、术后发病率和死亡率或再介入治疗的患者比例等组间均未见显著性差异。长期结果显示,使用腹腔镜或者开放性剖腹手术,直肠癌患者术后肿瘤复发、治愈、生存情况等方面无明显差异。2017年Surgical Endoscopy and Other Interventional Techniques杂志发表了COLORⅡ研究的卫生经济学评价结果。考虑到两种手术方式的治疗效果相同,因此研究小组采用CMA进行卫生经济学比较。收集的成本指标包括直接医疗成本和社会成本(在直接医疗成本的基础上增加了病假带来的成本)。成本相关数据来自试验过程收集、医疗保险等多个途径。卫生经济学评价结果显示,腹腔镜手术的成本比开腹手术成本高(表1)。

表1 COLORⅡ研究中腹腔镜与开腹手术治疗直肠癌的成本比较
2.2.2 CBA的应用 检索中英文数据库(以万方和PubMed为例),未发现与消化道癌相关的CBA研究。大部分CBA研究集中在艾滋病、乳腺癌、血吸虫病、结核、精神疾病、疫苗接种等筛查或预防工作。针对治疗性研究相关的CBA研究数量较少,且主要集中在院内感染控制、医疗耗材及设备购置、检查检测方法等。这与成本效益法的研究内容有关,其重点关注的结局是货币收益,而临床诊疗更关注的是疾病结局或生命质量等指标,这些指标较难且缺乏统一标准转化为货币进行衡量比较。
2.2.3 CUA和CEA在胃肠肿瘤手术患者丙胺酰-谷氨酰胺强化肠外营养支持疗法中的应用 CUA侧重对生命质量的评价,因此得到了越来越多的研究关注。随着计算机与信息技术的发展,模型分析更多应用于CUA,包括决策树模型、时间序列模型等。鉴于CUA与CEA评价的结局指标较接近(后者更广泛),相当一部分研究同时进行CUA与CEA评价。以2017年发表在《中国临床营养学杂志》的一篇题为“胃肠肿瘤手术患者丙胺酰-谷氨酰胺强化肠外营养应用及按模型的卫生经济学推测”文章为例[12]。该文是重庆市第九人民医院利用住院胃肠肿瘤患者进行丙胺酰-谷氨酰胺肠外免疫营养不同干预时机的卫生经济学评价。研究对象共107例,分为围手术期应用组和术后早期应用组。考虑到研究对象大部分为老年人,已退休、不存在误工费等,因此只计算了直接医疗成本。临床效果指标采用平均营养相关住院时间,效用指标采用QALYs(采用EQ-5D量表换算效用指数)。具体评价结果见表2、表3。
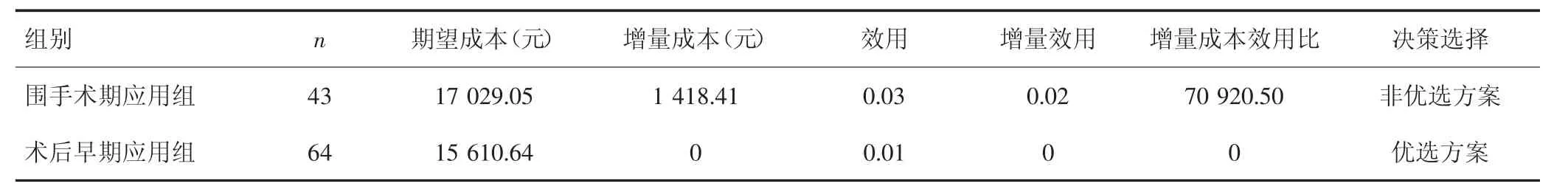
表2 CUA的卫生经济学评价结果

表3 CEA的卫生经济学评价结果
可以看出,效果方面,两组的增量效果差异较小(仅为1.68天),效果较为接近。而以QALYs作为测量指标的效用方面,增量成本效用比达到了70 920.5元。结合同期重庆市的人均GDP 52 500元,说明该方法具有一定的卫生经济学效益(<1倍GDP为极具卫生经济学效益;1~3倍为具有一定卫生经济学效益;>3倍为不具有卫生经济学效益[13])。因此,综合效果和效用来看,作者认为,术后早期应用组是兼顾临床效果和卫生经济学的相对优选方案。
2.2.4 CEA在晚期胃癌化疗方案成本中的应用 CEA是应用发展较为成熟的卫生经济学评价方法。同样,在消化道癌治疗性研究领域,CEA相关研究较多。以2009年发表在《中国医院用药评价与分析》题为“晚期胃癌3种化疗方案的成本-效果分析”的文章为例。该文是中国医学科学院肿瘤医院利用住院患者进行晚期胃癌化疗方案CEA的研究。研究对象共58例,按照化疗方案分为A、B、C3组。成本指标主要为住院期间的直接医疗成本。效果指标采用治疗有效率[14]。卫生经济学评价指标采用成本效果比和增量成本效果比。卫生经济学评价结果见表4。从表中可以看出C组方案费用较高,产生的效果也较好。A组虽然成本低,但效果指标也较低。增量成本效果比方面,以A组为参考,C组的增量成本效果比低于B组。因此,作者认为,采用C组化疗方案效果优于其他,费用亦较低,是治疗晚期胃癌较好的方案。
2.2.5 Markov模型在胃癌治疗卫生经济学评价中的应用 由于较多临床试验等研究收集的数据有限,或无法随访较长时间,因此需要用模型分析来预计短期或长期的成本和健康产出。Markov模型是根据疾病自然转归过程,将疾病划分为多个不同的健康状态,并根据各状态之间的转移概率,模拟疾病的发展过程,并结合各个健康状态所消耗的卫生资源和产生的医疗效果,经过多次循环运算,从而估算出总共消耗的医疗卫生资源和疾病发展的最终结果。以中南大学谭重庆学位博士论文“基于Markov模型建立适合中国的胃癌治疗药物经济学评价模型”为例[15]。该论文基于2012年发表在Lancet杂志的一项随机对照开放的Ⅲ期临床试验:D2胃切除术后卡培他滨+奥沙利铂辅助治疗胃癌(CLASSIC临床试验)[16],比较实施D2胃切除术Ⅱ~ⅢB期胃癌患者,术后使用卡培他滨+奥沙利铂辅助化疗与单纯D2胃切除术两种治疗方案的成本-效果指标,为两种胃癌治疗方案提供卫生经济学评价依据。研究采用TreeAge软件建立Markov模型,基于CLASSIC试验计算研究对象3年内各状态的转移概率(图2)。

表4 三种化疗方案的成本效果分析

图2 胃癌治疗Markov模型状态示意图
该研究的成本数据来自试验收集和基于我国医保的数据分析。CLASSIC没有报告效用值,因此生命年、QALYs、ICER等均来自其他文献或卫生报告。研究结果显示,相对于单纯手术组,辅助化疗加手术组的生命年、QALYs较高,尽管短期内化疗加手术组的成本较高,但长期来看,其总成本低于手术组。ICER的分析结果也显示,短期内(3~5年)单纯手术组的成本效用比值有一定优势,但在10~30年的分析结果中,化疗加手术组的ICER更有优势。因此,作者得到结论:对于可手术的胃癌患者,推荐术后配合使用化疗辅助方案。该研究为基于公开、知名的大型临床试验数据的卫生经济学分析提供了具体的研究思路和方法。
3 卫生经济学评价方法在消化道癌治疗性研究中的应用前景与展望
尽管消化道癌相关的卫生经济学评价研究逐渐增多,但仍存在诸多问题:⑴成本核算。成本应该包括直接医疗成本、间接医疗成本和非医疗成本。然而,由于现实条件限制等,部分成本如间接医疗成本等数据较难获得或数据不准确。另一方面,我国目前医疗服务收费并不完全由市场调节,而是国家宏观政策控制,因此,直接医疗成本中的收费并不等于成本。⑵效用计算的金标准。生命质量权重的获得,即健康效用值(效用值)的测量尚无统一金标准,限制了CUA和CEA的应用和不同研究的比较。⑶模型的应用。随着计算机技术的发展,各类新方法、新模型不断应用于卫生经济学评价中,如何正确利用这些模型的优点完善卫生经济学评价是研究的热点。⑷敏感性分析。这是卫生经济学评价可靠性的重要过程和手段。如何确定哪些关键变量会对结果带来重大影响,并分析不确定因素对结果的影响程度,从而评价结果的可靠性极为重要。
我国消化道癌相关疾病的患病率和疾病负担逐年上升,随着各类新技术、新方法、新路径临床诊疗方案的产生和应用,以及卫生经济学评价领域方法学研究进展,临床医务人员应与流行病学、卫生统计学、卫生经济学等多个专业学科人员有机结合,正确筛选经济、有效的诊疗方案,为合理、科学地进行消化道癌临床治疗服务。
[1] Chen W,Zheng R,Baade PD,et al.Cancer statistics in China,2015[J].CA Cancer J Clin,2016,66(2):115-132.
[2] 保志军,竺越,王根生,等.经济学评价在诊治消化系统肿瘤中的应用[J].中华消化杂志,2001,21(5):303-305.
[3] 刘勤.卫生经济学常用评价方法浅析[J].中国现代医学杂志,2009,19(12):1913-1915.
[4] 刘金辉.卫生经济学研究中的评估方法和指标[J].中国城乡企业卫生,2006,2:65-66.
[5] 应桂英,李恒,段占祺,等.卫生统计指标筛选方法评价[J].中国卫生事业管理,2012,29(6):465-467.
[6] 周罗晶,吴大嵘,欧爱华,等.卫生经济学评价方法在临床路径中的适用性、现状及应用思路[J].中国卫生经济,2010,29(1)52-54.
[7] 王倩,金丕焕.Markov模型在卫生经济评价的应用[J].中国卫生统计,2000,17(2):86-88.
[8] 陶然,余正.Markov模型在卫生经济学评价中的应用基础[J].现代商贸工业,2013,25(11):31-32.
[9] Bonjer HJ,Deijen CL,Abis GA,et al.A randomized trial of laparoscopic versus open surgery for rectal cancer[J].N Engl J Med,2015,372(14):1324-1332.
[10]Gehrman J,Bjorholt I,Angenete E,et al.Health economic analysis of costs of laparoscopic and open surgery for rectal cancer within a randomizedtrial(COLOR II)[J].Surg Endosc,2017,31(3):1225-1234.
[11] Van Der Pas MH,Haglind E,Cuesta MA,et al.Laparoscopic versus open surgery for rectal cancer (COLOR II):short-term outcomes of a randomised,phase 3 trial[J].Lancet Oncol,2013,14(3):210-218.
[12]罗雯,李红樱,陈玉英,等.胃肠肿瘤手术患者丙胺酰-谷氨酰胺强化肠外营养应用及按模型的卫生经济学推测[J].中华临床营养杂志,2017,25(4):197-204.
[13] Hutubessy R,Chisholm D,Edejer TT.Generalized cost-effectiveness analysis for national-level priority-setting in the health sector[J].Cost Eff Resour Alloc,2003,1(1):8.
[14]费小非,盛明宇,李璐.晚期胃癌3种化疗方案的成本-效果分析[J].中国医院用药评价与分析,2009,9(1):58-60.
[15]谭重庆.基于Markov模型建立适合中国的胃癌治疗药物经济学评价模型[D].长沙:中南大学,2014.
[16] Bang YJ,Kim YW,Yang HK,et al.Adjuvant capecitabine and oxali-platin for gastric cancer after D2 gastrectomy(CLASSIC):a phase 3 openlabel,randomised controlled trial[J].Lancet,2012,379(9813):315-321.
