nCD64对新生儿败血症早期诊断价值的Meta分析
2018-05-18李宝辉李冬晖
李宝辉,赵 光,李冬晖
细菌感染是败血症重要的风险因素,由于新生儿免疫系统不完善和易暴露于病原微生物中,这就增加了其罹患细菌感染的风险。世界卫生组织报告称全世界每年新生儿约为1.3亿人,而其中150万死于严重感染[1]。
新生儿败血症的诊断通常依靠细菌培养、呼吸功能异常(频率>60次/min、呼吸中断≥20 s且≥2次/h或脉冲氧读数≤85%)、心血管功能异常 (心率<100次/min、苍白或低血压)、代谢改变(体温改变T<36℃或T>38℃)、喂食不耐受、血糖不稳定或代谢性酸中毒(pH<7.25)和神经系统改变(嗜睡或活动减少)。其中最有效的诊断指标为实验室细菌培养,然而细菌培养时间长(2~4 d)、不易检出,尤其新生儿菌血症的暂时性和间歇性特点,使得败血症的鉴别诊断非常困难。
为了弥补细菌培养在感染尤其是败血症诊断中的不足,近些年开始关注三种实验室检查指标:急性期蛋白标志物、细胞因子和细胞表面标志物[2]。细胞表面标志物CD64(FcrRI),正常状态下仅少量表达于中性粒细胞表面;然而当机体感染后4~6 h,CD64大量表达于中性粒细胞表面并可维持至少24 h,可区别于其他炎性疾病。
笔者应用Meta分析评价中性粒细胞表面CD64(nCD64)表达在新生儿败血症的诊断价值。
1 资料与方法
1.1 检索策略通过中文期刊数据库 (知网和万方)以及外文期刊数据库 (PubMed、Web of Science、Embase 和 Cochrane library)检索已发表文章,检索策略如下:(1)时间截至2018年1月12日;(2)中英文分别为:(CD64 or 标志物) and (感染 or 败血症);(CD64 or marker) and (infection or sepsis)。分别进行标题和摘要检索。
1.2 筛选标准(1)研究对象为新生儿(年龄<30 d),每组纳入对象不少于10人;(2)应提供纳入对象的孕周,起病年龄,以及诊断标准;(3)研究方法为应用流式细胞仪测外周血nCD64表达(入院24 h内或怀疑感染24 h内抽血检查);(4)可获得研究的诊断性灵敏度和特异度数据(图1)。浏览检索结果并剔除掉相同条目共得到498篇研究文献,再根据纳入与排除标准,剔除掉非诊断性研究、非流式细胞仪检测nCD64试验、综述性研究、研究对象年龄超过30 d、nCD64检测用血样本并非在病程的早期获得以及对照试验对象非败血症阴性,最后共纳入14篇研究文献。1.3 统计学分析由两位作者独立筛选纳入文章和提取数据(任何出现的分歧均需讨论达成共识)。研究共纳入 14 篇文献[3-16],除了提取各研究的 TP、FP、FN、TN和时间,还包括了研究所在国家、研究新生儿的类别(早产儿或足月儿)、败血症类别[早发性(≤72 h)或迟发性(<30 d & >72 h)]、确诊标准(菌培阳性组、菌培阳性/临床败血症)、诊断阈值和研究的质量评价(QUADAS)。
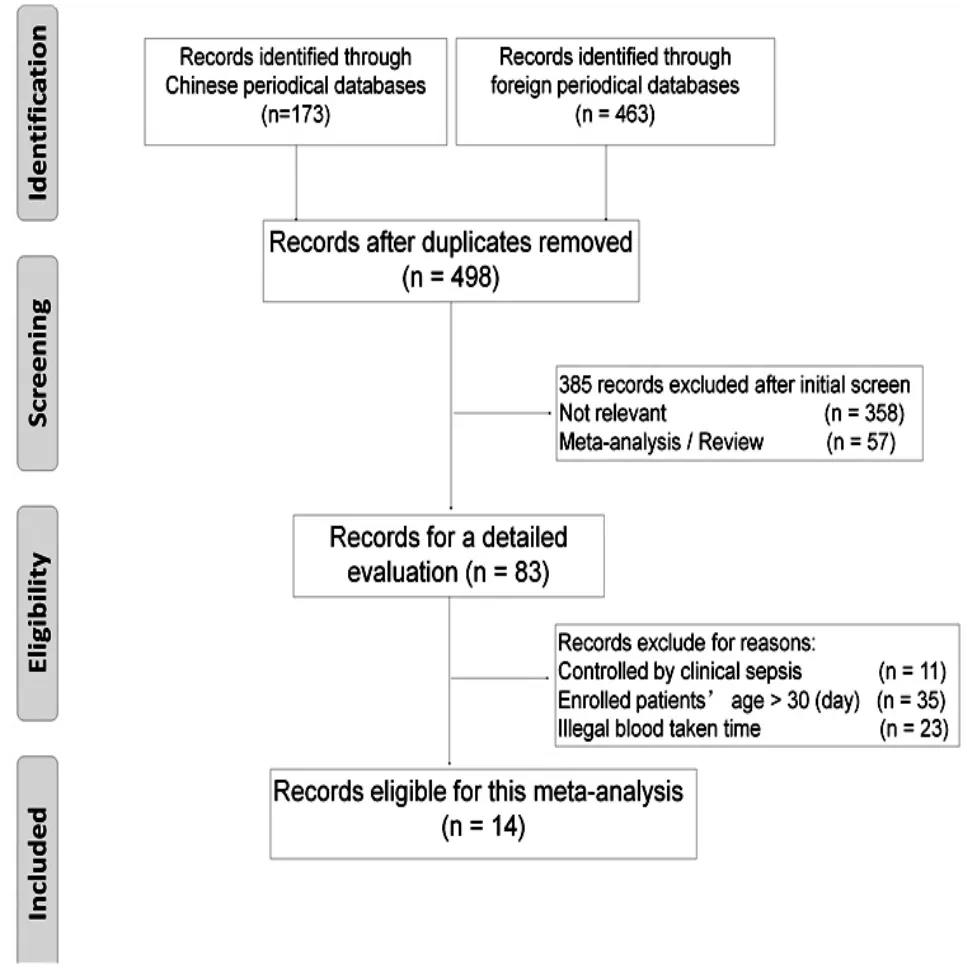
图1 纳入研究筛选流程图
统计学分析通过Stata statistical software(version 12,StataCorp,USA) and MetaDisc software(version 1.4,Spain) 实现,P<0.05 为差异具有统计学意义。首先应用Cochran Q test and I2index检验纳入研究异质性,I2值在0%~25%为无异质性,25%~50%为轻度异质性,50%~75%为中度异质性,75%以上为高度异质性。之后应用阈值效应分析、Meta回归分析和Deeks回归分析探索异质性来源;如研究间并存异质性和阈值效应,则对纳入文章仅做合并受试者工作曲线(sROC)统计;如仅存在异质性,则应用随机效应模型合并统计量(合并灵敏度、合并特异度和sROC);如不存在异质性,应用固定效应模型合并统计量。最后应用Fagan分析给出nCD64新生儿败血症检验的临床符合度。
2 结果
该研究纳入7个国家(亚洲9项,欧洲3项,美洲2项)的1736名新生儿,其中725例确诊败血症;2项研究对象为细菌培养阳性败血症,其余12项研究包含细菌培养阳性和临床败血症;4项研究对象为早发性败血症,5项为迟发性败血症,另有5项包含迟发和早发性败血症;4项研究对象为早产儿,3项为足月儿,另有7项包含早产儿和足月儿。
2.1 合并灵敏度/特异度/ROC该Meta分析纳入14篇研究,数据提取的结果显示,各研究选择的诊断阈值不相同(nCD64指数、强度或比例),于是应用Spearman相关性分析检测各研究间是否存在阈值效应,结果示相关性系数 0.19(P=0.51),表明各研究间不存在阈值效应,可进行合并灵敏度/特异度/ROC分析。
在合并效应尺度前,首先做了灵敏度/特异度的异质性检验。笔者发现在合并灵明度指标时,各研究间存在高度异质性(I2=83.8%),合并特异度指标时,研究间存在中度异质性(I2=66.6%),因此选用随机效应模型合并统计量(D-L法)。最小的灵敏度见于 Layseca-Espionsa 研究(0.26)[6],而 Ng2006 研究给出最大的灵敏度 (0.94)[9], 合并灵敏度为0.85(95%CI [0.82 0.87]);Du 等研究给出最小的特异度(0.62)[4],而最大的特异度见于 Layseca-Espionsa等等研究 (0.97)[6], 合并特异度为 0.83 (95%CI[0.81 0.86])(图 2);sROC (Moses法)给出的最大曲线下面积(AUC)为 0.90(95%CI [0.88 0.93])(图 3)。

图2 nCD64于新生儿败血症诊断的灵敏度和特异度森林图
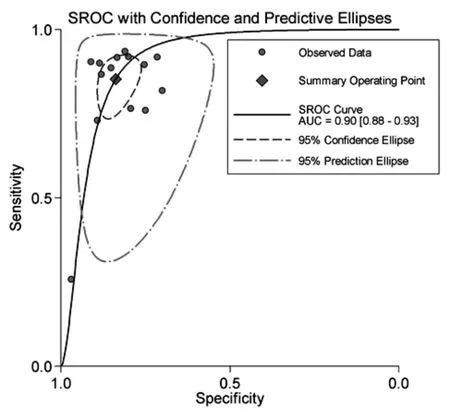
图3 nCD64于新生儿败血症诊断的sROC图
2.2 异质性探索及亚组分析通常认为诊断性试验研究间异质性的来源包括阈值效应,协变量效应,发表偏倚等。该研究在合并灵敏度/特异度时,发现各研究间存在异质性,同时不存在阈值效应。笔者尝试用Meta回归和Deek回归探索研究间异质性的来源。Deek回归的斜率系数为-14.4(P=0.051)(图4),说明Meta分析不存在发表偏倚。将发表时间、研究所在国家、新生儿来源、诊断标准、发病时间作为协变量进行Meta回归,结果显示诊断标准是异质性的重要来源 (相对诊断比=3.12,P=0.04)。细菌培养阳性败血症组灵敏度0.92(95%CI[0.87 0.95],I2=0),特异度为 0.86 (95%CI [0.83 0.90],I2=88.8%);细菌培养阳性/临床败血症组灵敏度0.82(95%CI[0.78 0.85],I2=83.5%),特异度为 0.81(95%CI[0.78 0.84],I2=56.0%)。
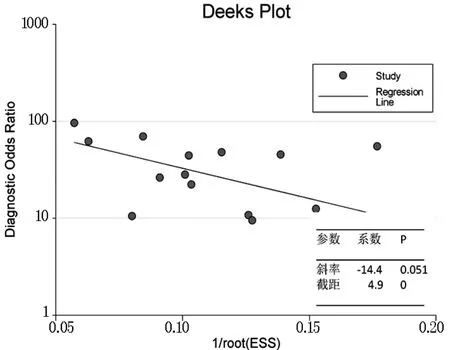
图4 纳入研究的发表偏倚检验-Deek回归分析
2.3 Fagan分析应用Fagan分析说明nCD64在高危人群诊断新生儿败血症的价值。纳入研究的先前检验的概率为43%,统计计算得知该阳性试验确诊为败血症的概率为80%,阴性试验完全排除败血症的概率为89%(图5)。
3 讨论
新生儿早发性败血症的病原体主要是革兰阴性菌,迟发性败血症的主要病原体是革兰阳性菌(凝固酶阴性葡萄球菌和金黄色葡萄球菌)。但目前由于细菌培养在病原微生物检出中的不稳定性,再者疑似败血症新生儿需要被鉴别再行治疗,临床迫切要求高灵敏度和高特异度的早期实验室检查方法。C反应蛋白(CRP)和降钙素原(PCT)与机体的感染和急性炎症有很好的相关性,然而CRP升高滞后于感染12 h左右,PCT在儿童出生后有显著的升高,这些限制了其在新生儿败血症早期诊断中的应用[17,18]。 基于该 Meta 分析,nCD64 在新生儿败血症早期诊断上取得较好的效果 (合并灵敏度-0.85,合并特异度-0.83,AUC-0.90,阳性后验率-80%,阴性后验率-11%)。
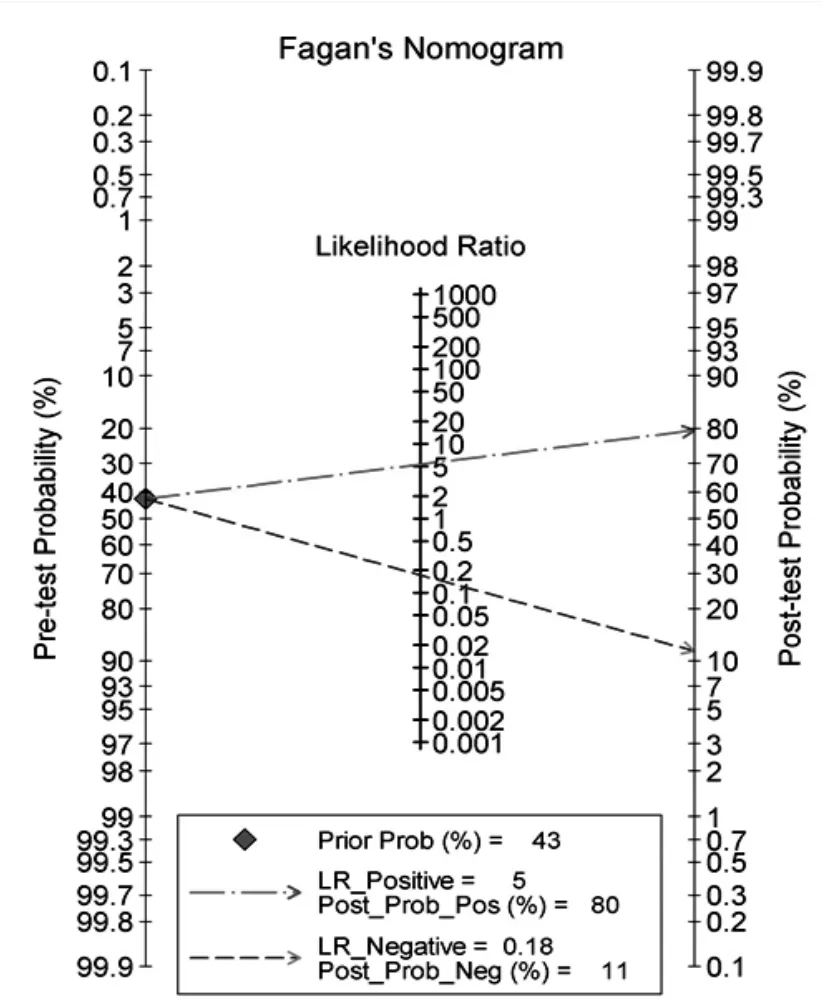
图5 nCD64于新生儿败血症诊断的后验概率
该Meta分析在合并灵敏度/特异度时检测出各研究间存在高度异质性,笔者从三个方面探索异质性的可能来源:诊断阈值效应、协变量效应、发表偏倚。研究后表明该Meta分析不存在阈值效应和发表偏倚,诊断标准(细菌培养阳性败血症组、细菌培养阳性/临床败血症组)是异质性的重要来源,细菌培养阳性败血症组(灵敏度-0.92,特异度-0.86)的诊断精确性是细菌培养阳性/临床败血症组 (灵敏度-0.82,特异度-0.81)的 3.12 倍。
该研究纳入了出生30 d内的725例确诊败血症新生儿,应用流式细胞术检测其中性粒细胞表面标志物CD64(指数、强度或比例),获得了良好的诊断准确性。
参考文献
[1]SHANE AL,STOLL BJ.Neonatal sepsis:progress towards improved outcomes[J].J Infect,2014,68(S1):S24-32.
[2]HEDEGAARD SS,WISBORG K,HVAS AM.Diagnostic utility of biomarkers for neonatal sepsis-a systematic review[J].Infect Dis,2015,47(3):117-124.
[3]DILLI D,OGUZ SS,DILMEN U,et al.Predictive values of neutrophil CD64 expression compared with interleukin-6 and C-reactive protein in early diagnosis of neonatal sepsis[J].J Clin Lab Anal,2010,24(6):363-370.
[4]DU J,LI L,DOU Y,et al.Diagnostic utility of neutrophil CD64 as a marker for early-onset sepsis in preterm neonates[J].PLos one,2014,9(7):e102647.
[5]GROSELJ-GRENC M,IHAN A,PAVCNIK-ARNOL M,et al.Neutrophil and monocyte CD64 indexes,lipopolysaccharidebinding protein,procalcitonin and C-reactive protein in sepsis of critically ill neonates and children[J].Intensive Care Med,2009,35(11):1950-1958.
[6]LAYSECA-ESPINOSA E,PEREZ-GONZALEZ LF,TORRESMONTES A,et al.Expression of CD64 as a potential marker of neonatal sepsis[J].Pediatr Allergy Immunol,2002,13(5):319-327.
[7]MOTTA M,ZINI A,REGAZZOLI A,et al.Diagnostic accuracy and prognostic value of the CD64 index in very low birth weight neonates as a marker of early-onset sepsis[J].Scand J Infect Dis,2014,46(6):433-439.
[8]NG PC,LI G,CHUI KM,et al.Neutrophil CD64 is a sensitive diagnostic marker for early-onset neonatal infection[J].Pediatr Res,2004,56(5):796-803.
[9]NG PC,LI G,CHUI KM,et al.Quantitative measurement of monocyte HLA-DR expression in the identification of earlyonset neonatal infection[J].Biol Neonate,2006,89(2):75-81.
[10]PRADHAN R,JAIN P,PARIA A,et al.Ratio of neutrophilic CD64 and monocytic HLA-DR:A novel parameter in diagnosis and prognostication of neonatal sepsis[J].Cytometry B Clin Cytom,2016,90(3):295-302.
[11]ZEITOUN AA,GAD SS,ATTIA FM,et al.Evaluation of neutrophilic CD64,interleukin 10 and procalcitonin as diagnostic markers of early-and late-onset neonatal sepsis[J].Scand J Infect Dis,2010,42(2):299-305.
[12]雷学维.CD64、PCT、hs-CRP联合检测对新生儿败血症诊断的临床意义[J]. 中国医学创新,2015,12(34):29-31.
[13]汪盈,黄玉梅,李海静,等.C-反应蛋白、中性粒细胞表面抗原CD64及血清淀粉酶A蛋白对极低出生体重儿败血症的早期诊断价值[J]. 中华围产医学杂志,2013,16(1):25-29.
[14]王丽丽,刘光辉,郑洪. 新生儿感染时 CD64、CD3、CD4、CD8的表达研究[J]. 医药前沿,2014,21:215-216.
[15]杨芳,涂芳芳,项文娜,等.CD64指数和CRP测定对早期诊断新生儿败血症的价值对比研究[J].中国现代医生,2014,52(29):24-27.
[16]张庭艳,关瑞莲,梁红,等.中性粒细胞CD64对新生儿感染早期判断的研究[J]. 实用医学杂志,2016,32(13):2205-2208.
[17]WACKER C,PRKNO A,BRUNKHORST FM,et al.Procalcitonin as a diagnostic marker for sepsis:a systematic review and meta-analysis[J].Lancet Infect Dis,2013,13(5):426-435.
[18]GANESAN P,SHANMUGAM P,SATTAR SB,et al.Evaluation of IL-6,CRP and hs-CRP as early markers of neonatal sepsis[J].J Clin Diagn Res,2016,10(5):DC13-17.
