直接前入路与Hardinge外侧入路在髋关节全关节置换中的疗效对比
2018-05-10许林东何成周郭建武
许林东,何成周,郭建武
(湖南省永兴县人民医院 骨科,湖南 郴州 423300)
直接前入路(direct anterior approach, DAA)因其做到真正从肌间隙直达髋关节,不损伤臀中肌,对周围软组织损伤小,恢复快,术后疼痛反应轻等特点成为如今全髋关节置换术(total hip arthroplasty, THA)最具应用前景的微创入路之一[1-3]。DAA利用阔筋膜张肌与缝匠肌之间间隙直达髋关节,不需要切断任何髋周肌肉,减少了软组织损伤同时还具有手术出血量少、减轻术后痛苦、缩短平均住院时间、更快的术后外观与功能恢复等优势[4-7]。尽管如此,该术式在术者早期学习阶段,因为本身切口小、手术视野窄等特点也带来了相关并发症,如股骨距骨折、股骨穿孔、大粗隆骨折以及股外侧皮神经损伤等并发症。许多学者还认为DAA术中植入物不当会造成术后人工髋关节脱位及术中不可预料的并发症等严重后果[8-9]。并且,髋关节微创手术患者满意情况以及疼痛体验都是评价手术整体结局和预后的重要指标[10],学界对于该方面的研究鲜有报道。因此本研究旨在比较前入路与Hardinge外侧入路在髋关节置换术中疗效以及患者满意情况差异。
1 资料与方法
1.1 一般资料
收集本院2012年1月-2015年12月接受全髋关节置换术患者160例为研究对象,将研究对象分为直接前入路(DAA)组(76例)和标准Hardinge外侧入路组(84例),所有手术均由同一具有对两种入路手术丰富经验的医师完成。纳入标准为:体质量指数(body mass index,BMI) <35 kg/m2者,初次进行全髋关节置换的髋关节疾病(包括股骨头坏死、股骨颈骨折以及原发性骨关节炎等)者,单侧手术者,年龄小于80 岁者,随访时间超过1年且随访资料完整者。此研究获得本院伦理委员会批准通过,且研究对象均已签署知情同意书;两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
表1 两组患者一般资料情况比较 (±s)
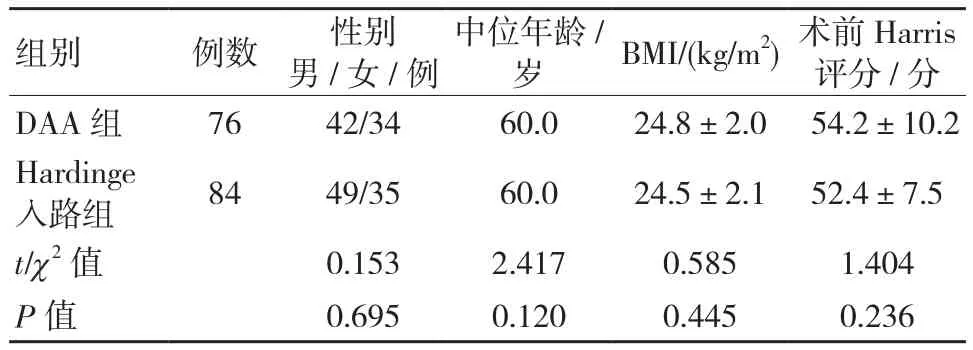
表1 两组患者一般资料情况比较 (±s)
组别 例数 性别男 /女 /例中位年龄/岁 BMI/(kg/m2)术前Harris评分/分DAA组 76 42/34 60.0 24.8±2.0 54.2±10.2 Hardinge入路组 84 49/35 60.0 24.5±2.1 52.4±7.5 t/χ2 值 0.153 2.417 0.585 1.404 P值 0.695 0.120 0.445 0.236
1.2 方法
1.2.1 直接前入路手术 麻醉成功后患者取仰卧位,双下肢常规消毒铺单,常选取髂前上棘外测2 cm左右作切口,以髂前上棘外侧两横指远端为起点,斜向后下方,常规作一6~8 cm的切口,逐层分离皮肤、皮下组织;纵行切开阔筋膜,显露阔筋膜张肌、股直肌和缝匠肌之间的肌间隙,切开阔筋膜张肌与股直肌间筋膜,牵拉、切开过程中注意保护股外侧皮神经;结扎旋股外侧动脉升支,拉钩向内牵拉股直肌、缝匠肌和向外牵拉阔筋膜张肌,进入髋关节前方显露关节囊,同时切除前方关节囊,用拉钩环抱股骨颈后作股骨颈的平行双道截骨,取头器取出股骨头和截骨块。充分暴露髋臼后,去除髋臼周围多余增生骨赘,使用双偏心距髋臼锉逐级磨锉髋臼至合适大小,试模后置入髋臼杯,用1、2枚螺钉固定假体,放置内衬。再行骨髓腔准备,松解近端关节囊,将手术台远端下降30°~40°,将髋关节极度后伸、外旋和内收,显露股骨近端,用带双偏心距的打击器从最小号开始扩髓,注意不要穿透骨髓腔,至大小合适装入股骨柄和股骨头假体,确认位置满意,复位后检查关节张力和稳定性;缝合关节囊,彻底冲洗伤口,留置引流管,逐层缝合伤口。
1.2.2 Hardinge外侧入路手术 麻醉满意后患者取侧卧位,患肢取外旋、内收以及后伸位,在股骨大粗隆下方8 cm作一长切口,沿股骨前方上行经股骨大粗隆顶端转向后上方,直至到达髂后上嵴位置,逐层切开皮肤、皮下组织和阔筋膜,显露股外侧肌、臀中肌及其在股骨大粗隆上附着点;切断部分臀中肌,沿股外侧肌纵向切开至显露股骨,在大粗隆位置分离臀小肌和髂骨韧带一并切断,显露髋关节囊前方,切开关节囊;两步法截除股骨头和股骨颈截骨块,暴露髋臼并研磨至松质骨渗血后置入合适大小髋臼假体,推离外展肌,于股骨近端开口扩髓,置入假体并复位;检查稳定性及是否活动性出血,关闭关节囊,恢复臀中肌、股外侧肌与大粗隆腱性部分完整性,留置引流,逐层关闭伤口。
1.3 疗效评价标准
对两组患者手术时间、术中术后并发症发生情况、术中出血量及输血、术后疼痛、住院时间、假体固定和运动功能等方面差异。手术时间以手术室记录为准;患者根据自身情况每天向护士汇报3次术后疼痛情况,疼痛程度以数字疼痛评分表表示,1分最轻,10分最重;住院时间定义为患者从手术当天至出院当天的天数;髋关节Harris评估术后的髋关节功能[11]。随访过程中,患者通过填写改良后的疼痛体验评分问卷对住院期间疼痛体验进行直观的反映[12](比如,问卷第1项“手术过程中是否能清晰感受手术带来的疼痛?”,评分从1~5分,其中,1分为无疼痛感受,5分为疼痛感受强烈);要求患者对住院期间休息、穿衣以及日常活动等过程中的疼痛程度进行评价,0 分为无疼痛感受,10分为难以想象的疼痛体验;;两组患者术后1年治疗效果满意情况评价通过填写患者满意程度问卷来完成[13];术后对两组患者双下肢长度差距进行测量,记录下肢长度差距10 mm以上患者;术后由经验丰富的高年资影像学医师通过X线平片检查置入假体位置是否正确,并记录股骨柄位置,髋臼外展角等指标(股骨柄位置评估主要是测量术后股骨柄长轴与前后位X线平片下正常解剖位置股骨长轴线间的夹角)。
1.4 统计学方法
应用SPSS 19.0软件对数据进行统计学分析。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验;中位年龄组间比较采用非参数秩和检验;计数资料以百分比(%)表示,组间比较采用χ2检验或Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术及随访指标相关情况比较
DAA组患者手术时间长于Hardinge入路组患者(P<0.05),DAA组患者住院时间短于Hardinge入路组患者(P<0.05),DAA组患者髋臼外展角度小于Hardinge入路组患者(P<0.05),DAA组患者术后6周Harris评分高于Hardinge入路组患者(P<0.05);两组患者术中出血量、股骨柄倾斜角度比较差异均无统计学意义(P>0.05),两组患者股骨柄位置内翻>3°、股骨柄位置外翻>3°和下肢长度差>1 cm所占比例比较差异均无统计学意义(P>0.05),两组患者术后1周、3个月、6个月和12个月Harris评分比较差异均无统计学意义(P>0.05)。见表2。
表2 两组患者手术及随访指标情况比较 (±s)
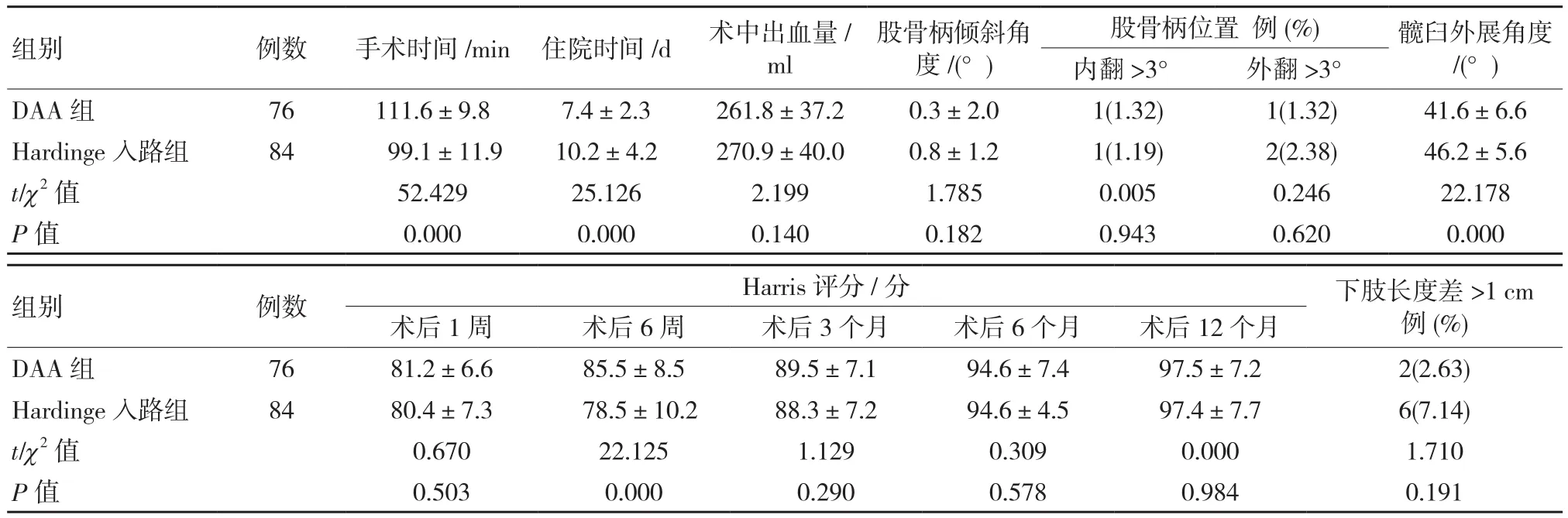
表2 两组患者手术及随访指标情况比较 (±s)
组别 例数 手术时间/min 住院时间/d 术中出血量/ml股骨柄倾斜角度/(°)股骨柄位置 例(%) 髋臼外展角度/(°)内翻 >3° 外翻 >3°DAA 组 76 111.6±9.8 7.4±2.3 261.8±37.2 0.3±2.0 1(1.32) 1(1.32) 41.6±6.6 Hardinge 入路组 84 99.1±11.9 10.2±4.2 270.9±40.0 0.8±1.2 1(1.19) 2(2.38) 46.2±5.6 t/χ2 值 52.429 25.126 2.199 1.785 0.005 0.246 22.178 P值 0.000 0.000 0.140 0.182 0.943 0.620 0.000组别 例数 Harris评分/分 下肢长度差>1 cm例(%)术后1周 术后6周 术后3个月 术后6个月 术后12个月DAA 组 76 81.2±6.6 85.5±8.5 89.5±7.1 94.6±7.4 97.5±7.2 2(2.63)Hardinge入路组 84 80.4±7.3 78.5±10.2 88.3±7.2 94.6±4.5 97.4±7.7 6(7.14)t/χ2 值 0.670 22.125 1.129 0.309 0.000 1.710 P值 0.503 0.000 0.290 0.578 0.984 0.191
2.2 两组患者术中、术后疼痛感受情况比较
疼痛体验评分问卷结果显示,两组患者术中疼痛记忆评分比较差异有统计学意义(P<0.05),两组患者休息室疼痛、穿衣时疼痛和活动时疼痛比较差异均无统计学意义(P>0.05),见表3。
表3 两组患者术中、术后疼痛感受情况比较 (±s,分)
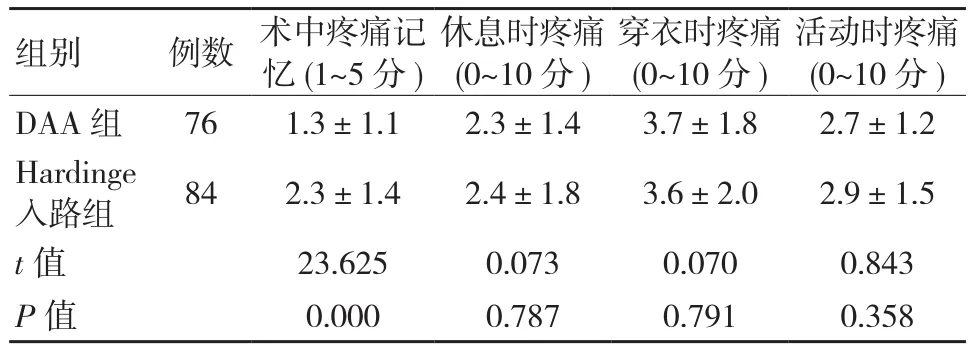
表3 两组患者术中、术后疼痛感受情况比较 (±s,分)
组别 例数 术中疼痛记忆 (1~5分 )休息时疼痛(0~10分 )穿衣时疼痛(0~10分 )活动时疼痛(0~10分 )DAA 组 76 1.3±1.1 2.3±1.4 3.7±1.8 2.7±1.2 Hardinge入路组 84 2.3±1.4 2.4±1.8 3.6±2.0 2.9±1.5 t值 23.625 0.073 0.070 0.843 P值 0.000 0.787 0.791 0.358
2.3 两组患者术后1年并发症发生情况比较
术后1年并发症方面,Hardinge入路组发生3 例不完全性股骨距劈裂,行钢丝环扎术后好转;DAA组发生2例不完全性股骨距劈裂行钢丝环扎术,1例股外侧皮神经损伤,损伤较轻未予特殊处理,另1例大转子骨折予张力带固定;两组各发生1例髋关节伤口愈合不良,予清创缝合后好转;无关节血肿、脱位以及关节腔感染等并发症发生。
2.4 两组患者术后1年治疗效果满意情况比较
患者术后1年治疗效果满意情况问卷结果显示,两组患者整体满意度、疼痛控制度、活动量增加度、抬举重物度和预期效果度比较差异均无统计学意义(P>0.05),见表4。
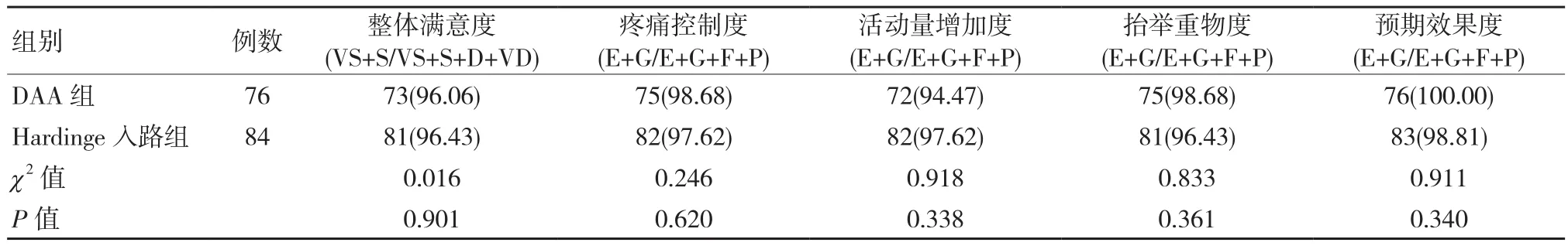
表4 两组患者术后1年治疗效果满意情况比较 例(%)
3 讨论
微创经直接前入路(DAA)是一种在能保留髋关节周围肌肉前提下进行的髋关节置换术的手术入路,具有术后功能恢复快等特点而作为一种可靠地手术入路被应用于临床,临床预后效果较好[14-15]。该途径与常规手术入路不同,因技术要求高、学习曲线长,往往在术者学习初期,熟练掌握手术技巧之前,容易造成一系列并发症的发生[16]。当然,随着手术技巧的创新、设备的进步以及足够的手术量训练等,术者熟练掌握DAA指证及手术要点后,DAA在THA中的优势不言而喻[17]。新技术应用中并发症的发生风险往往与手术训练量相关,简而言之,一定时期内一项外科新技术运用越频繁,今后该技术带来并发症的风险便越低。本研究中患者并发症发生率较低,且截至随访结束所有并发症均已痊愈。
Woolson等[8]发现DAA入路THA在手术时间和出血量方面是传统入路2倍以上,重要并发症发生率竟达到6倍,其中,整体并发症发生率达13%,其中16例大转子或股骨柄骨折,2例深部感染,2例周围神经损伤,3例因下肢长度差距造成再次手术。Spaans等[18]将46例直接前入路髋关节置换患者与46例接受传统后外侧路髋关节置换术患者进行对比,发现DAA组中7例患者(15.2%)出现手术相关并发症,略高于后外侧入路组。
本研究中DAA入路手术时间仅比外侧入路平均长13.2分钟,而手术时间为105分钟,远低于 Woolson[8]、Alecci[19]和 D' Arrigo等[20]报道,更接近于Nakata等[21]报道,但是长于Spaans[18]、Sendtner等[22]报道;出血量方面,本研究并未发现DAA在控制术中出血上如Alecci[19]、D' Arrigoc[20]和Sendtner等[22]报道的优势。
假体固定方面,大多数学者认为DAA和其他传统入路方式比并无明确优势[16,19,21]。本研究中,DAA组髋臼假体外杯固定更优,但是两组患者术后股骨柄位置并无差异,可能因为,DAA是最接近于髋关节表面的手术入路,髋臼保留相对容易,在水平手术台上仰卧位下骨盆也最为稳定。
对患者随访中,本研究体现DAA在住院时间以及功能恢复两个方面的优势;本研究中DAA组患者平均住院日比Hardinge入路组患者平均短2.4天;经Harris评分体系也证明DAA组的髋关节功能恢复更好;术后下肢长度差距1厘米以上的患者DAA组[2.63%(2/76)]也少于Hardinge组[7.14%(6/84)],原因可能也与术中体位不同有关,Hardinge取侧卧位,DAA组取骨盆稳定的仰卧位。
近年来,患者相关医疗评价在评估关节置换术的意义愈发凸显,获取患者针对医疗行为评价的方式包括问卷表调查,自评管理或者电话随访[23]。在两种不同入路组中通过调查问卷发现患者满意度均较高;术中及术后第1天疼痛感受也极其重要,对疼痛的恐惧不安心理是患者术前焦虑和对医疗行为依从性不高的重要原因。因此,围手术期的疼痛体验值得记录下来,笔者应用改良烧伤患者的“疼痛体验评分问卷”[12]对患者疼痛进行评价,问卷结果表明接受DAA入路手术的患者在术后住院期间和日常活动期间唤起的疼痛感受和回忆,相比于Hardinge组,其程度和级别更低。
综上所述,DAA入路手术虽然技术难度大,学习曲线长,但其术后早期恢复快,髋关节功能改善效果好,疼痛反应轻,患者满意度高,具有较大临床应用前景。
[1]桑伟林, 朱力波, 陆海明, 等. 直接前入路与后外侧入路全髋关节置换术的对比研究[J]. 中华关节外科杂志(电子版),2015, 5(9): 584-588.
[2]史成富, 牛德刚, 邹方亮. 直接前入路与后入路初次全髋关节置换术的疗效比较[J]. 中国骨与关节损伤杂志, 2016, 4(31):345-348.
[3]Higgins BT, Barlow DR, Heagerty NE, et al. Anterior vs. posterior approach for total hip arthroplasty, a systematic review and metaanalysis[J]. The Journal of Arthroplasty, 2015, 30(3): 419-434.
[4]Meena S. Comparison of primary total hip replacements performed with a direct anterior approach versus the standard lateral approach: perioperative findings[J]. Journal of Orthopaedics and Traumatology: Official Journal of the Italian Society of Orthopaedics and Traumatology, 2012, 13(2): 115.
[5]黄文汉, 夏虹. 直接前侧入路THA是否较后侧入路康复更快、安全性更高?[J]. 中国骨科临床与基础研究杂志, 2014, 1(6):59.
[6]吕杰, 陈金伟, 马金忠. 直接前入路全髋关节置换术研究进展 [J]. 国际骨科学杂志 , 2014, 2(35): 94-96.
[7]刘晓锋, 施水彬. 直接前入路行初次全髋关节置换术的疗效 [J]. 实用骨科杂志 , 2016, 6(22): 507-509.
[8]Woolson ST, Pouliot MA, Huddleston JI. Primary total hip arthroplasty using an anterior approach and a fracture table:short-term results from a community hospital[J]. The Journal of Arthroplasty, 2009, 24(7): 999-1005.
[9]Kobayashi H, Homma Y, Baba T, et al. Surgeons changing the approach for total hip arthroplasty from posterior to direct anterior with fluoroscopy should consider potential excessive cup anteversion and flexion implantation of the stem in their early experience[J]. International orthopaedics, 2016, 40(9): 1813-1819.
[10]Ashby E, Grocott MP, Haddad FS. Outcome measures for orthopaedic interventions on the hip[J]. The Journal of Bone and Joint Surgery British Volume, 2008, 90(5): 545-549.
[11]Harris WH. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty. An end-result study using a new method of result evaluation[J]. The Journal of Bone and Joint Surgery American Volume, 1969, 51(4): 737-755.
[12]Browne AL, Andrews R, Schug SA, et al. Persistent pain outcomes and patient satisfaction with pain management after burn injury[J].The Clinical Journal of Pain, 2011, 27(2): 136-145.
[13]Anakwe RE, Jenkins PJ, Moran M. Predicting dissatisfaction after total hip arthroplasty: a study of 850 patients[J]. The Journal of arthroplasty, 2011, 26(2): 209-213.
[14]张蕾蕾, 李文龙, 张颖, 等. 直接前入路微创全髋关节置换术的近期疗效及安全性观察[J]. 中医正骨, 2016, 3(28): 58-60.
[15]Paraskevopoulos A, Marenghi P, Alesci M, et al. Mini-invasive anterior approach in total hip arthroplasty: short-term follow-up[J].Acta Bio-medica : Atenei Parmensis, 2014, 85(Suppl 2): 75-80.
[16]den Hartog YM, Mathijssen NM, Hannink G, et al. Which patient characteristics influence length of hospital stay after primary total hip arthroplasty in a 'fast-track' setting?[J]. The Bone & Joint Journal, 2015, 97-b(1): 19-23.
[17]Kennon R, Keggi J, Zatorski LE, et al. Anterior approach for total hip arthroplasty: beyond the minimally invasive technique[J].The Journal of Bone and Joint Surgery American Volume, 2004,86(Suppl 2): 91-97.
[18]Spaans AJ, van den Hout JA, Bolder SB. High complication rate in the early experience of minimally invasive total hip arthroplasty by the direct anterior approach[J]. Acta Orthopaedica, 2012, 83(4):342-346.
[19]Alecci V, Valente M, Crucil M, et al. Comparison of primary total hip replacements performed with a direct anterior approach versus the standard lateral approach: perioperative findings[J]. Journal of Orthopaedics and Traumatology : Official Journal of the Italian Society of Orthopaedics and Traumatology, 2011, 12(3): 123-129.
[20]D'arrigo C, Speranza A, Monaco E, et al. Learning curve in tissue sparing total hip replacement: comparison between different approaches[J]. Journal of Orthopaedics and Traumatology: Official Journal of the Italian Society of Orthopaedics and Traumatology,2009, 10(1): 54-47.
[21]Nakata K, Nishikawa M, Yamamoto K, et al. A clinical comparative study of the direct anterior with mini-posterior approach: two consecutive series[J]. The Journal of Arthroplasty, 2009, 24(5):698-704.
[22]Sendtner E, Borowiak K, Schuster T, et al. Tackling the learning curve: comparison between the anterior, minimally invasive (Microhip(R)) and the lateral, transgluteal (Bauer) approach for primary total hip replacement[J]. Archives of Orthopaedic and Trauma Surgery, 2011, 131(5): 597-602.
[23]Bellamy N, Kirwan J, Boers M, et al. Recommendations for a core set of outcome measures for future phase III clinical trials in knee,hip, and hand osteoarthritis. Consensus development at OMERACT III[J]. The Journal of Rheumatology, 1997, 24(4): 799- 802.
