腹膜透析和血液透析对心血管疾病的影响
2018-04-27彭晓枫陆珊珊许进雄
彭晓枫 陆珊珊 许进雄 罗 毓
广东省汕尾市人民医院,广东汕尾 516600
在我国慢性肾功能不全尿毒症病人数量不断上升,而导致尿毒症死亡的主要原因为心脑血管疾病,尤以心血管事件死亡为主。尿毒症患者常并发高血压、心室肥厚等心脏功能和结构改变,严重影响患者的生活质量和生存率[1-2]。近年来,随着透析等肾脏替代治疗技术的进步,尿毒症患者的生存期明显延长,但尿毒症导致的心脏并发症并未明显改善[3-4]。文献报道,长期透析可能造成机体血液中营养物质丢失和离子水平的改变[5],血液透析的体外循环等因素均能影响患者的心脏功能和结构[6]。本文通过观察腹膜透析和血液透析对尿毒症患者心脏结构和功能的影响,现总结如下。
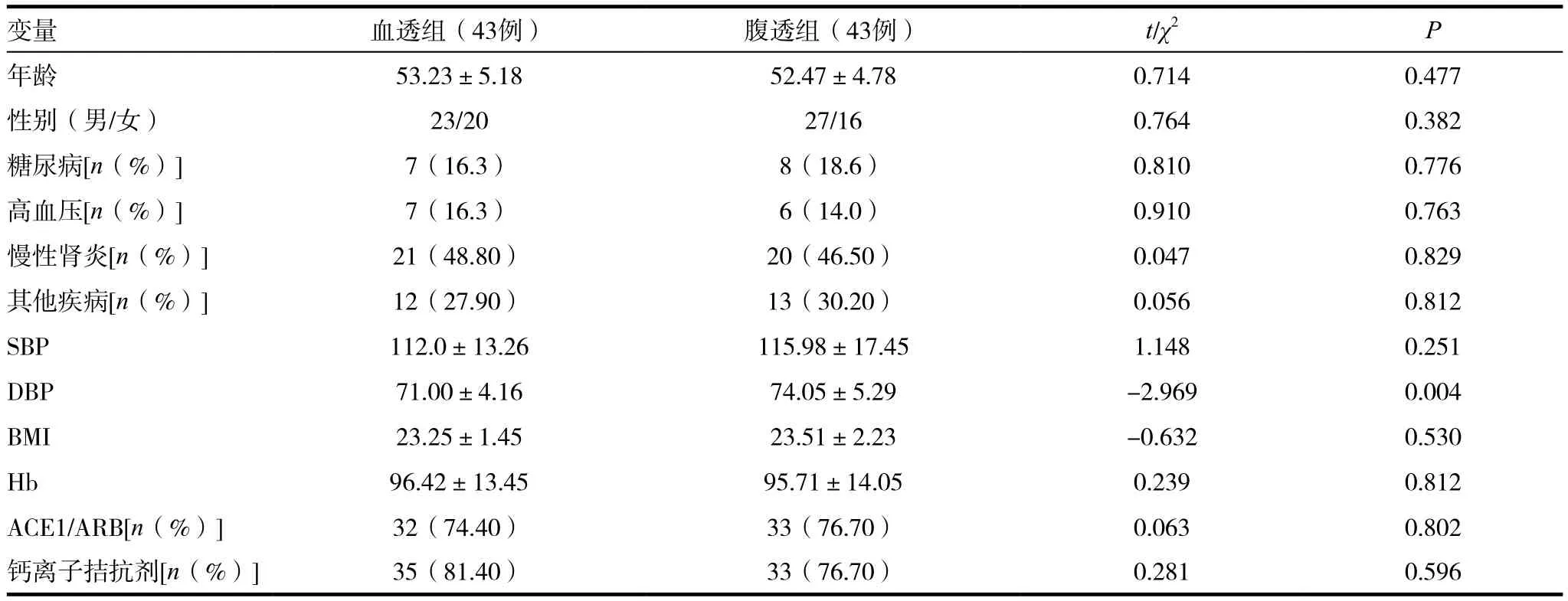
表1 腹膜透析和血液透析两组基本资料比较

表2 HD及PD透析方式对白蛋白及血脂的影响
1 资料与方法
1.1 一般资料
本研究选择2015年6月~2017年6月在我院进行透析治疗的尿毒症患者86例。纳入标准:(1)所有研究对象在透析前3个月内曾采用心脏彩超检査,开始透析1年到2年内复查心脏彩超;(2)透析时间在2年以上。排除标准:(1)透析前3个月内发生过慢性心衰急性发作、急性心力衰竭或急性冠脉综合征等心脏病变的患者;(2)合并肿瘤、急性脑血管损伤和肝功能损伤的患者。将入选的患者随机分为腹膜透析组(43例)与血液透析组(43例),腹膜透析组男27例,女16例,年龄17~62岁,平均(52.5±4.78)岁,平均透析时间(17.8±1.29)月;血液透析组男23例,女20例,年龄18~67岁,平均(53.2±5.18)岁,平均透析时间(24.2±1.18)月。两组患者在性别、年龄及透析时间等一般资料差异无统计学意义(P>0.05),具有可比性,见表1。本研究经过医院伦理委员会通过,并获得所有参与本研究的患者的知情同意。
1.2 方法
腹膜透析组透析方式为持续性非卧床腹膜透析(CAPD模式),采用标准含糖透析液,每日交换透析液4次,每次使用透析液1.5~2L,总透析量6~8L/d。腹膜透析时,24h 内患者腹腔内基本上都有透析液可以进行持续的溶质交换。血液透析组透析方式为每周血液透析3次,每次4h,每周透析时间平均10.5~12h,包括2次HD模式,1次HDF模式。每次血液透析的血流量为200~300mL,无糖碳酸氢盐透析液的流量为500mL。
表3 不同透析方式治疗后心脏结构和功能比较( ± s)
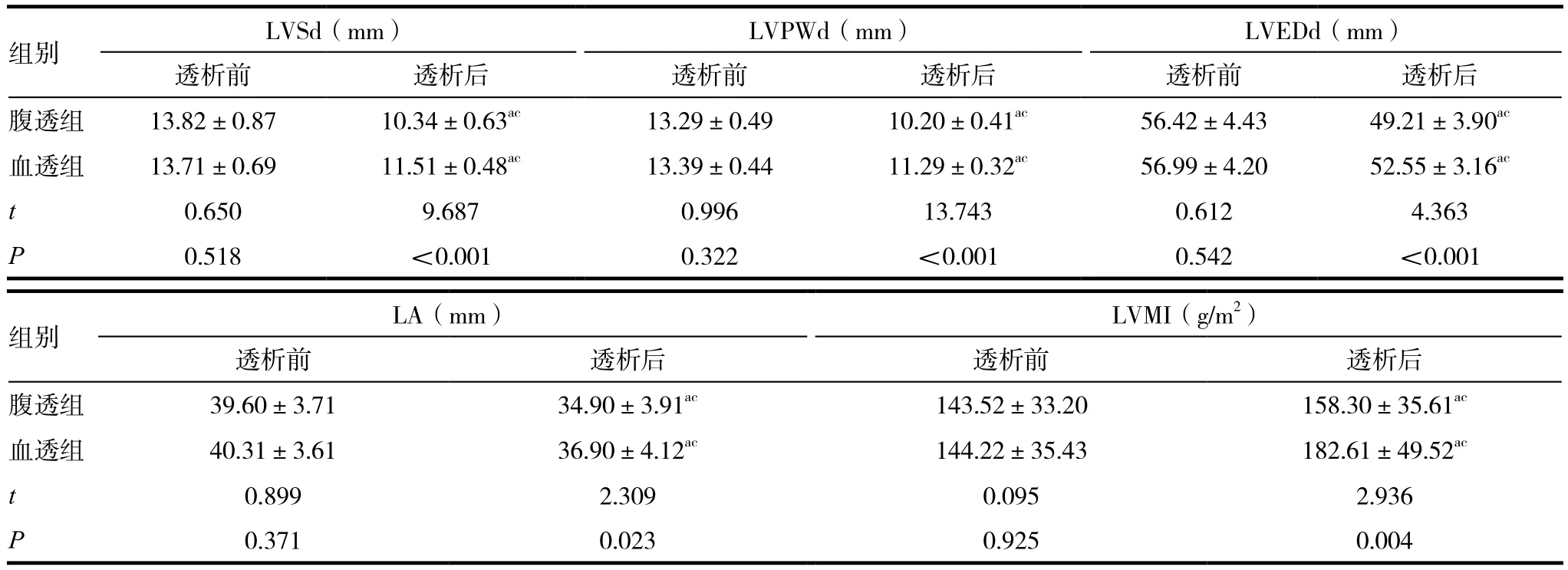
表3 不同透析方式治疗后心脏结构和功能比较( ± s)
注:与本组透析前比较,aP<0.05;两组透析前组间比较,bP<0.05;两组透析后组间比较,cP<0.05
组别 LVSd(mm) LVPWd(mm) LVEDd(mm)透析前 透析后 透析前 透析后 透析前 透析后腹透组 13.82±0.87 10.34±0.63ac 13.29±0.49 10.20±0.41ac 56.42±4.43 49.21±3.90ac血透组 13.71±0.69 11.51±0.48ac 13.39±0.44 11.29±0.32ac 56.99±4.20 52.55±3.16ac t 0.650 9.687 0.996 13.743 0.612 4.363 P 0.518 <0.001 0.322 <0.001 0.542 <0.001组别 LA(mm)LVMI(g/m2)透析前 透析后 透析前 透析后腹透组 39.60±3.71 34.90±3.91ac 143.52±33.20 158.30±35.61ac血透组 40.31±3.61 36.90±4.12ac 144.22±35.43 182.61±49.52ac t 0.899 2.309 0.095 2.936 P 0.371 0.023 0.925 0.004
1.3 观察指标
心脏结构和功能情况:采用定期行心脏彩超检查,观察两组患者心脏室间隔舒张末厚度(IVSd)、左心室舒张末厚度(LVPWd)、左心室舒张末内径(LVEDd)、左心房内径(LA),并根据Devereux计算左心室重量指数(LVMI)[7]。
1.4 统计学方法
采用SPSS17.0软件进行统计分析,所有数据采用()表示,组间比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 腹膜透析和血液透析治疗前后生化指标比较
透析前,两组患者的血液生化指标比较差异均无统计学意义。采用不同的透析方式治疗后,腹膜透析组患者的ALB和CRP水平显著低于于血液透析组患者,而LDL、TG和CHOL 水平明显高于血液透析组患者,以上差异均有统计学意义(P<0.05)。见表2。
2.2 腹膜透析和血液透析治疗前后心脏结构和功能比较
腹膜透析组和血液透析组患者治疗后的LVSd、LVPWd、LVEDd和LA较治疗前均明显变薄,且LVMI明显升高,差异均有统计学意义(P<0.05)。而且血液透析组患者的治疗后的LVMI升高较腹膜透析组患者明显,差异有统计学意义(P<0.05)。见表3。
2.3 腹膜透析和血液透析对心血管疾病的影响比较
腹膜透析和血液透析对心血管疾病的影响差异无统计学意义(P>0.05)。见表4。
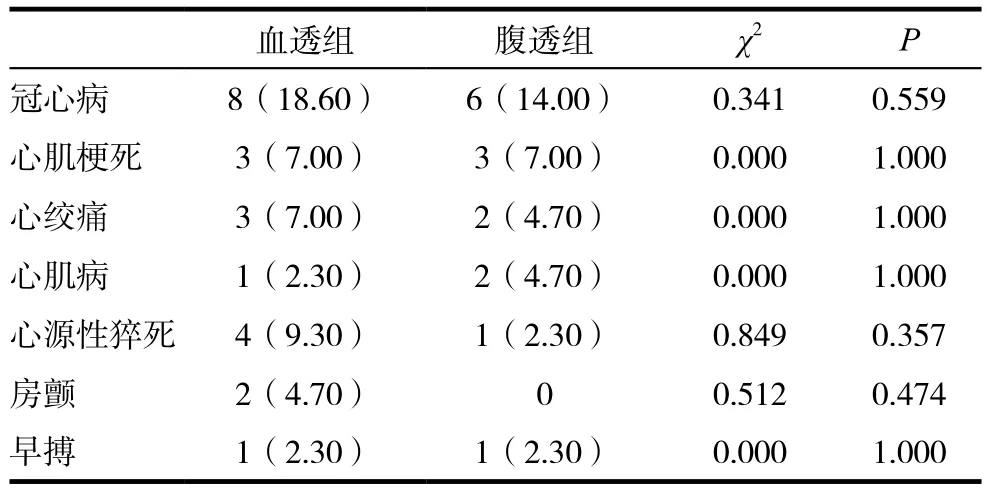
表4 腹膜透析和血液透析对心血管疾病的影响[n(%)]
3 讨论
近年来,尿毒症的发病率居高不下,由于肾源不足,透析仍是维持和延续尿毒症患者生命的主要治疗手段[8]。尿毒症导致的心血管并发症的主要原因是中、大分子毒素在体内的蓄积[9-10],尿毒症本身合并高血压等并发症,血液透析时体外循环增加心脏负荷等素均可导致心脏结构与功能改变。因此,清除尿毒症患者体内蓄积的毒素,改善心脏功能、增加透析充分性控制血压是改善患者预后的主要方法[11]。文献报道,腹膜透析能有效清除多种分子大小的毒素,能更好的保护残余肾功能,减少血液中的毒素对患者身体的损害,有效改善左心室整体收缩和舒张功能[12-13]。常规血液透析对大分子毒素的清除效果较差,高浓度的大分子毒素使心肌细胞内钙量超标,加重心肌肥厚,而高钙、高磷血症也会使心脏瓣膜钙化和动脉硬化,从而加重冠状动脉的损伤[14-15]。本文研究表明,腹膜透析和血液透析后患者的生化指标和心脏结构及功能指标LVMI、IVSd、LVPWd均显著升髙(P< 0.05),表明腹膜透析和血液透析均能使心脏结构和功能明显改善。因此,不同的透析方式均可不同程度地影响尿毒症患者的心脏结构和功能,且血液透析的影响可能更大。本文结果提示对需要透析治疗的尿毒症患者应提早干预,减少透析对心脏的不良影响。
[参考文献]
[1] 孙洪军, 李莉. 血液透析对尿毒症患者心血管并发症的影响[J].中国城乡企业卫生,2017(7):103-104.
[2] 孙豫东, 王俐. 尿毒症患者内环境平衡失调和对尿毒症性心脏结构和功能的影响[J].中国中西医结合肾病杂志,2016,17(12):1089-1092.
[3] 唐胜贤. 尿毒症患者血液透析治疗中的常见并发症[J].医疗装备,2017,30(10):82-83.
[4] 班遵浦, 罗国鸿, 陈彤. 高通量透析的效果及对患者生存率的影响[J].中国现代医学杂志,2017,27(11):125-128.
[5] 孙瑶, 王慧敏, 吕雪, 等 . 血红蛋白变异率对规律血液透析患者长期预后的影响及相关因素分析[J].临床和实验医学杂志,2016,15(22):2243-2246.
[6] 林俊宇. 维持性血液透析患者血清铁调素水平与心血管疾病的关系研究[J].广东微量元素科学,2017,24(4):23-25.
[7] 陈丽莉, 张萍, 陈江华. 移植肾失功患者左心室结构与功能分析 [J].浙江医学,2017,39(12):961-963,975.
[8] 葛敏, 刘秀芹. 血液透析治疗尿毒症并发急性心力衰竭的临床效果分析[J].当代医学,2017(22):126-127.
[9] 萨如拉. 老年慢性肾衰竭血液透析疗效与心血管并发症临床分析[J].中国继续医学教育,2017,9(1):98-100.
[10] 龚苏飞, 冯曦, 颜紫宁, 等 . 尿毒症患者血液透析后心脏结构功能的改变及相关因素分析[J].实用临床医药杂志,2010,14(11):22-24.
[11] 段胜东. 不同血液透析方法对维持性透析患者尿毒症毒素清除效果及营养状态的影响[J].实用临床医药杂志,2015,19(19):26-29.
[12] 林建, 叶晴, 詹林达, 等 . 腹膜透析对慢性肾脏病患者脂联素水平、微炎症及营养状态的影响[J].浙江医学,2017,39(13):1084-1087.
[13] 李峰, 方炜, 严豪, 等 . 腹膜透析患者容量负荷的相关影响因素研究[J].上海交通大学学报(医学版),2017(6):786-791.
[14] 李蕊. 血液透析治疗糖尿病肾衰竭的效果分析[J].河南医学研究,2017(13):1.
[15] 邹懿, 王茜茜, 程宗华, 等 . 维持性血液透析联合血液灌流对伴有顽固性高血压的尿毒症患者心脏结构和功能的作用 [J].实用医学杂志,2016,32(20):3321-3324.
