适度液体负平衡在脓毒性休克机械通气患者撤机过程中的应用
2018-04-03辛可可孙俊丽葛建琳冷承慧
辛可可,庞 锋,孙俊丽,葛建琳,刘 萍,冷承慧
(郑州大学附属洛阳中心医院重症医学科,洛阳471009)
严重脓毒症和脓毒性休克是导致重症监护病房患者死亡的主要原因之一,此类患者住院病死率可达30%[1]。脓毒性休克患者一般需接受机械通气治疗,而机械通气时间过长或过短均可能对患者造成不良影响[2]。目前研究证实容量负荷与机械通气时间有关,容量负荷越重,患者机械通气时间越长,病死率越高[3],但足够的容量方可维持器官灌注并保证液体复苏成功[4],故需要采取有效的策略指导机械通气期间液体管理。本研究采用24 h出入量适度负平衡的液体管理方案对接受机械通气的脓毒症休克患者进行液体管理,重点探讨了该方案对患者撤机结果的影响,并初步分析了可能的机制。
1 资料与方法
1.1一般资料纳入2015年1月-2016年12月我院收治的60例脓毒性休克患者,开展前瞻性随机对照研究,本研究已获得院伦理委员会批准。采用随机数字表法将患者分为2组,观察组:30例,男18例,女 12例;年龄 22~71岁,平均(46.33±7.53)岁;急性生理学及慢性健康状况评分Ⅱ(acute physiology and chronic health evaluationⅡ,APACHEⅡ)12~28分,平均(22.67±3.15)分;全身性感染相关性器官功能衰竭评分(sepsis related organ failure assessment,SOFA)9~15 分,平均(13.33±2.25)分。对照组:30例,男 20例,女 10例;年龄 24~69岁,平均(47.33±8.15)岁;AHACHE Ⅱ评分 12~28分,平均(23.33±3.27)分;SOFA 评分 9~15 分,平均(13.67±2.70)分。2组性别、年龄等对比,差异无统计学意义(P>0.05),具有可比性。
1.2纳入标准 (1)参考中华医学会重症医学分会确定的相关标准[5],确诊为脓毒性休克;(2)存在急性肺损伤,无论是否使用呼吸机,动脉氧分压与吸入氧浓度比( PaO2/FiO2)均<300 mmHg;(3)年龄≥18 岁;(4)APACHE Ⅱ评分≥8 分;(5)发病至接受治疗时间<72 h;(6)家属对本研究知情,且签署同意书。
1.3排除标准 (1)严重的颅脑损伤及心、肝、肾功能不全患者;(2)合并肿瘤患者;(3)孕妇;(4)无法留置中心静脉导管或不能接受大剂量液体复苏者。
1.4脱落标准 (1)患者或家属自主要求退出试验者;(2)撤机成功前死亡,导致无法获取研究数据者;(3)放弃治疗患者。
1.5方法
1.5.1液体管理方案2组均接受气管插管、呼吸机辅助通气治疗,维持循环稳定,保证平均动脉压(MAP)60~90 mmHg,中心静脉压(CVP)6~15 mmHg,在此基础上开展液体复苏。复苏均分3个阶段进行:(1)入院6 h内,开展目标导向治疗,以MAP≥65 mmHg,CVP 8~12 mmHg,每小时尿量≥0.5 mL/kg为目标。(2)入院6~24 h开展控制性液体复苏,维持出入量平衡,使24 h入量=24 h出量,并保持MAP、CVP在前述目标范围内。(3)血流动力学稳定后,2组采用不同的液体管理方案:观察组主动促成适度液体负平衡,前24 h内液体平衡量-500~-300 mL,7 d内液体负平衡总量不超过体质量的5%;对照组则采用出入量平衡或适当正平衡方案进行液体管理,前24 h内液体平衡量-100~100 mL。上述液体平衡方案中,液体平衡量=患者入量(补液量+肠内喂养量)-患者出量(尿量+引流量),如果患者为水样便,则大便量算入出量。在上述治疗方案基础上,患者接受抗感染、控制血糖、营养支持等对症治疗。
1.5.2撤机方案参考 《机械通气临床应用指南(2006)》相关标准[6],确定撤机条件、撤机方案及撤机成功标准。撤机条件:(1)脓毒性休克好转,无新的疾病,吸痰时咳嗽;(2)PaO2/FiO2>200 mmHg,呼气末正压≤5 cmH2O,每分钟通气量<15 L/min,pH值≥7.25;(3)血流动力学稳定,未见明显的低血压,未检出心肌缺血动态变化,不需应用血管活性药物治疗,24 h内未应用镇静剂;(4)自主呼吸能力正常。对符合上述标准者,开展撤机试验,选早晨进行,设定辅助通气模式为同步间歇指令通气+压力支持,患者接受低水平支持的自主呼吸试验,支持压力7cmH2O,FiO2=0.4,时间2 h。当患者撤机试验成功,且在拔管后48 h内不需再次恢复通气支持时,判定为撤机成功。
1.6观察指标 (1)撤机效果及预后相关指标。包括一次撤机成功率、首次撤机当日液体平衡量、机械通气时间、ICU住院时间、多器官功能障碍综合征(multiple organ dysfunction syndrome,MODS) 发生率、28 d病死率。(2)首次撤机期间心肺功能相关指标变化情况。分别于复苏第一阶段开始前(治疗前)、复苏第二阶段结束时(治疗1 d时)、首次撤机试验前、撤机试验后48 h(无论是否撤机成功)检测患者PaO2/FiO2、CVP、MAP、心指数(cardiacindex,CI)、血管外肺水指数(extravascular lung water index,ELWI)、外周血N末端B型利钠肽原(n-terminal pro-b-type natriuretic peptide,NT-pro-BNP)水平。(3)患者入院时、入院6、24、48h时APACHEⅡ评分。
1.7统计学方法采用SPSS19.0处理数据,计量资料按±s表示,2组间同一时点对比,采用独立样本t检验,多组比较采用重复测量的方差分析。计数资料计算构成比,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.12组脱落患者统计观察组中1例在入院27h因心脏骤停死亡,对照组中1例在入院22 h因MODS死亡。上述2例患者脱落,其余58例患者均完成整个研究周期。
2.22组撤机效果及预后对比观察组一次撤机成功率略高于对照组,但组间差异无统计学意义(P>0.05)。观察组首次撤机当日液体平衡量明显低于对照组,机械通气时间、ICU住院时间明显短于对照组,MODS发生率和28 d病死率均明显少于对照组,差异有统计学意义(P<0.05)。见表1。
表1 2组撤机效果及预后相关指标对比(±s)Tab 1 Comparison on the effects of evacuating the respirator and related indexes of prognosis in two groups(±s)
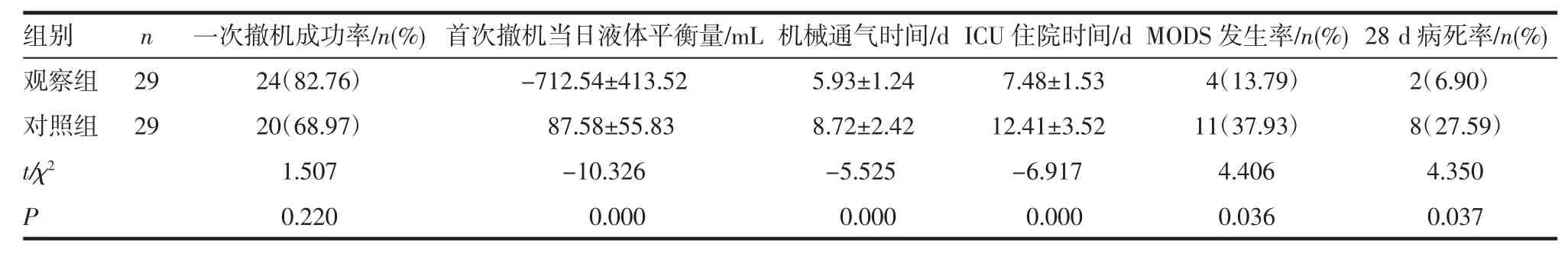
表1 2组撤机效果及预后相关指标对比(±s)Tab 1 Comparison on the effects of evacuating the respirator and related indexes of prognosis in two groups(±s)
组别 n 一次撤机成功率/n(%)首次撤机当日液体平衡量/m L机械通气时间/d I C U住院时间/d M O D S发生率/n(%)2 8 d病死率/n(%)观察组 2 9 2 4(8 2.7 6) -7 1 2.5 4±4 1 3.5 2 5.9 3±1.2 4 7.4 8±1.5 3 4(1 3.7 9) 2(6.9 0)对照组 2 9 2 0(6 8.9 7) 8 7.5 8±5 5.8 3 8.7 2±2.4 2 1 2.4 1±3.5 2 1 1(3 7.9 3) 8(2 7.5 9)t/χ 2 1.5 0 7 -1 0.3 2 6 -5.5 2 5 -6.9 1 7 4.4 0 6 4.3 5 0 P 0.2 2 0 0.0 0 0 0.0 0 0 0.0 0 0 0.0 3 6 0.0 3 7
2.32组心肺功能指标变化情况对比不同治疗时期 两 组 患 者 PaO2/FiO2、CVP、MAP、CI、ELWI 和NT-pro-BNP水平比较,差异均有统计学意义(P<0.05);组间比较显示,撤机试验后48 h,观察组PaO2/FiO2高于对照组;首次撤机试验和撤机试验后48 h,观察组MAP、ELWI和NT-pro-BNP低于对照组,以上差异均有统计学意义(P<0.05)。见表2。
表2 2组心肺功能指标变化情况对比(±s)Tab 2 Comparison of the changes of cardiopulmonary function indexes in two groups(±s)
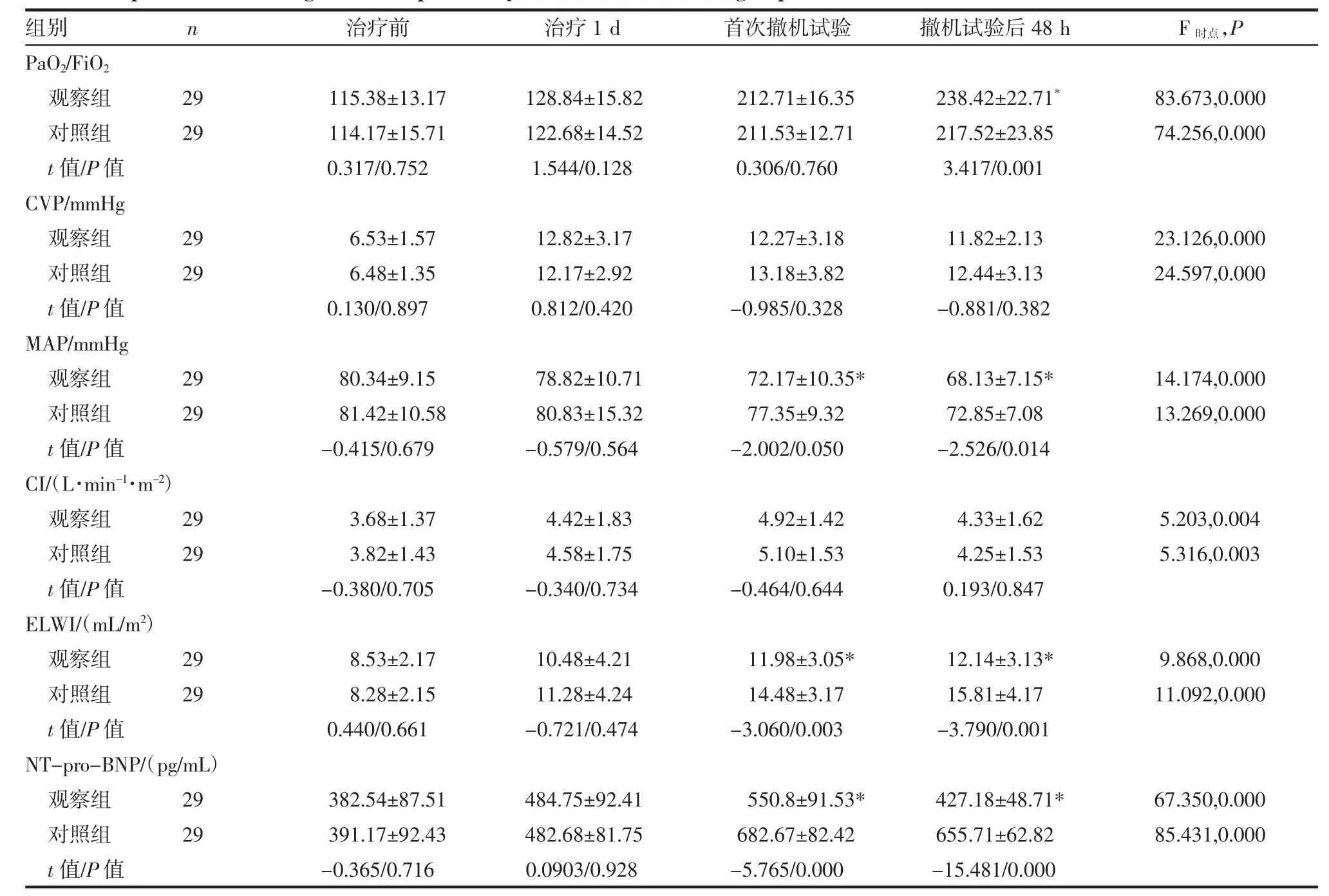
表2 2组心肺功能指标变化情况对比(±s)Tab 2 Comparison of the changes of cardiopulmonary function indexes in two groups(±s)
*与对照组对比,P<0.05
组别 n 治疗前 治疗1 d 首次撤机试验 撤机试验后4 8 h F时点,P P a O 2/F i O 2观察组 2 9 1 1 5.3 8±1 3.1 7 1 2 8.8 4±1 5.8 2 2 1 2.7 1±1 6.3 5 2 3 8.4 2±2 2.7 1* 8 3.6 7 3,0.0 0 0对照组 2 9 1 1 4.1 7±1 5.7 1 1 2 2.6 8±1 4.5 2 2 1 1.5 3±1 2.7 1 2 1 7.5 2±2 3.8 5 7 4.2 5 6,0.0 0 0 t值/P值 0.3 1 7/0.7 5 2 1.5 4 4/0.1 2 8 0.3 0 6/0.7 6 0 3.4 1 7/0.0 0 1 C V P/m m H g观察组 2 9 6.5 3±1.5 7 1 2.8 2±3.1 7 1 2.2 7±3.1 8 1 1.8 2±2.1 3 2 3.1 2 6,0.0 0 0对照组 2 9 6.4 8±1.3 5 1 2.1 7±2.9 2 1 3.1 8±3.8 2 1 2.4 4±3.1 3 2 4.5 9 7,0.0 0 0 t值/P值 0.1 3 0/0.8 9 7 0.8 1 2/0.4 2 0 -0.9 8 5/0.3 2 8 -0.8 8 1/0.3 8 2 M A P/m m H g观察组 2 9 8 0.3 4±9.1 5 7 8.8 2±1 0.7 1 7 2.1 7±1 0.3 5* 6 8.1 3±7.1 5* 1 4.1 7 4,0.0 0 0对照组 2 9 8 1.4 2±1 0.5 8 8 0.8 3±1 5.3 2 7 7.3 5±9.3 2 7 2.8 5±7.0 8 1 3.2 6 9,0.0 0 0 t值/P值 -0.4 1 5/0.6 7 9 -0.5 7 9/0.5 6 4 -2.0 0 2/0.0 5 0 -2.5 2 6/0.0 1 4 C I/(L·m i n-1·m-2)观察组 2 9 3.6 8±1.3 7 4.4 2±1.8 3 4.9 2±1.4 2 4.3 3±1.6 2 5.2 0 3,0.0 0 4对照组 2 9 3.8 2±1.4 3 4.5 8±1.7 5 5.1 0±1.5 3 4.2 5±1.5 3 5.3 1 6,0.0 0 3 t值/P值 -0.3 8 0/0.7 0 5 -0.3 4 0/0.7 3 4 -0.4 6 4/0.6 4 4 0.1 9 3/0.8 4 7 E L W I/(m L/m 2)观察组 2 9 8.5 3±2.1 7 1 0.4 8±4.2 1 1 1.9 8±3.0 5* 1 2.1 4±3.1 3* 9.8 6 8,0.0 0 0对照组 2 9 8.2 8±2.1 5 1 1.2 8±4.2 4 1 4.4 8±3.1 7 1 5.8 1±4.1 7 1 1.0 9 2,0.0 0 0 t值/P值 0.4 4 0/0.6 6 1 -0.7 2 1/0.4 7 4 -3.0 6 0/0.0 0 3 -3.7 9 0/0.0 0 1 N T-p r o-B N P/(p g/m L)观察组 2 9 3 8 2.5 4±8 7.5 1 4 8 4.7 5±9 2.4 1 5 5 0.8±9 1.5 3* 4 2 7.1 8±4 8.7 1* 6 7.3 5 0,0.0 0 0对照组 2 9 3 9 1.1 7±9 2.4 3 4 8 2.6 8±8 1.7 5 6 8 2.6 7±8 2.4 2 6 5 5.7 1±6 2.8 2 8 5.4 3 1,0.0 0 0 t值/P值 -0.3 6 5/0.7 1 6 0.0 9 0 3/0.9 2 8 -5.7 6 5/0.0 0 0 -1 5.4 8 1/0.0 0 0
2.42组患者APACHEⅡ评分变化情况对比入院不同时期两组APACHEⅡ评分比较,差异有统计学意义(P<0.05);两两比较显示,入院48 h,观察组APACHEⅡ评分低于对照组,差异有统计学意义(P<0.05)。见表 3。
表3 2组患者APACHEⅡ评分变化情况对比(±s,分)Tab 3 Comparison of the changes of APACHE II scores in the 2 groups of patients(±s,score)

表3 2组患者APACHEⅡ评分变化情况对比(±s,分)Tab 3 Comparison of the changes of APACHE II scores in the 2 groups of patients(±s,score)
*与观察组对比,P<0.05
组别 n 入院时 入院6 h 入院2 4 h 入院4 8 h F时点,P观察组 2 9 2 4.4 1±4.1 6 2 2.4 8±4.3 1 1 6.8 6±3.1 5 1 3.3 4±3.6 8 3 2.1 5 9,0.0 0 0对照组 2 9 2 4.1 7±4.1 5 2 2.0 3±4.0 8 1 7.0 3±2.8 5 1 6.4 8±2.5 8* 2 7.5 4 2,0.0 0 0 t 0.2 1 9 0.4 0 8 0.2 1 5 3.7 6 2 P 0.8 2 6 0.6 8 5 0.8 3 0 0.0 0 1
3 讨论
脓毒性休克机械通气患者撤机失败会导致机械通气时间延长,可能增加患者不良预后风险[7]。本研究显示,撤机过程中促成适度液体负平衡有助于缩短患者机械通气时间,提示该液体管理方案能够提升撤机效果。观察组一次撤机成功率高于对照组,但差异无统计学意义,可能仅与样本量过少有关。观察组ICU住院时间短于对照组,MODS发生率及28 d病死率低于对照组,提示在保证循环稳定的前提下,缩短机械通气时间能够提升患者预后,这与既往报道[8]结论相同,可能是因为更长的机械通气时间预示患者呼吸功能、心血管功能障碍越严重。
本研究2组患者治疗期间ELWI均上升,说明脓毒性休克可能导致患者出现急性肺损伤,该损伤随时间延续而加剧,可严重影响患者机体氧供给[9],故多数患者需要接受机械通气治疗。在治疗期间,2组PaO2/FiO2均上升,提示机械通气治疗能够使患者器官组织获得充分的氧气,符合机械通气的应用原则[10]。而观察组首次撤机试验期间,ELWI更低,PaO2/FiO2更高,提示其撤机试验期间肺功能更好,这可能是观察组撤机效果更好的机制之一。既往报道[11]已证实持续液体正平衡可能导致肺及组织水肿,加重器官功能障碍;而液体负平衡虽然可能导致在复苏第三阶段患者组织灌流不足,诱导微循环障碍,但徐颖等[12]指出此阶段即便保证组织灌流,对微循环的作用也极其有限。
潜在的心血管功能障碍也可能提升撤机失败风险[13],NT-pro-BNP和脑利钠肽均能够反映心血管功能障碍,且来源相同、等摩尔分泌,程龙等[14]认为血浆BNP对预测撤机失败有一定价值,本研究则应用NT-pro-BNP反映心血管功能障碍及撤机失败风险,2组治疗期间该指标均有一定的上升,提示脓毒性休克可能导致患者出现心血管功能障碍。观察组在首次撤机试验前该指标更低,说明适度液体负平衡能够保护患者心功能。对照组该指标较高的机制在于:患者由辅助通气转为自助通气时,胸内压下降,导致左心室内压与胸内压差值增加,提升左心室后负荷,同时导致右心房压下降,使左心室前负荷增加,进而引发心血管功能障碍[15]。而液体负平衡则能够减少机体的容量负荷,从而降低左心室负荷,减轻上述问题,故观察组更不易出现心血管功能障碍。
本研究发现观察组治疗48 d时APACHEⅡ评分更低,则直接提示患者病情更轻,能够反映适度液体负平衡的应用价值,结论与既往报道[16-17]相符。
总之,在血流动力学稳定后,以适度液体负平衡方案对脓毒性休克患者进行液体管理,有助于提升机械通气撤机效果,这可能与该方案能够减轻患者心肺损伤有关。
参考文献:
[1]vanZanten A R,Brinkman S,Arbous M S,et al.Guideline bundles adherence and mortality in severe sepsis and septic shock[J].Crit Care Med,2014,42(8):1890
[2]Fuller B M,Mohr N M,Dettmer M,et al.Mechanical ventilation and acute lung injury in emergency department patients with severe sepsis and septic shock:an observational study[J].Acad Emerg Med,2013,20(7):659
[3]龙鼎,喻莉,张远超,等.严重感染机械通气患者容量反应性的动态评估[J].中华急诊医学杂志,2013,22(2):194
[4]牛晓蓉,顾勤,刘宁.脓毒性休克液体复苏的治疗进展[J].山东医药,2013,53(38):102
[5]中华医学会重症医学分会.中国严重脓毒症/脓毒性休克治疗指南(2014)[J].中华内科杂志,2015,54(6):401
[6]中华医学会重症医学分会.机械通气临床应用指南(2006)[J].中华危重病急救医学,2007,19(2):65
[7]Santos Lima E J.Respiratory rate as a predictor of weaning failure from mechanical ventilation[J].Braz J Anesthesiol,2013,63(1):1
[8]Jubran A,Grant B J,Duffner L A,et al.Effect of pressure support vs unassisted breathing through a tracheostomy collar on weaning duration in patients requiring prolonged mechanical ventilation:a randomized trial[J].JAMA,2013,309(7):671
[9]Zhou M,Dai J,Du M,et al.Effect of dobutamine on extravascular lung water index,ventilator function,and perfusion parameters in acute respiratory distress syndrome associated with septic shock[J].Artif Cells NanomedBiotechnol,2016,44(5):1326
[10]Wilkman E,Kuitunen A,Pettilä V,et al.Fluid responsiveness predicted by elevation of PEEP in patients with septic shock[J].Acta Anaesthesiol Scand,2014,58(1):27
[11]Sakr Y,RubattoBirri P N,Kotfis K,et al.Higher fluid balance increases the risk of death from sepsis:Results from a large international audit[J].Crit Care Med,2017,45(3):386
[12]徐颖,顾勤.液体管理对感染性休克合并急性肺损伤患者预后的影响[J].医学研究生学报,2012,25(7):738
[13]Teboul J L.Weaning-induced cardiac dysfunction:where are we today[J].Intensive Care Med,2014,40(8):1069
[14]程龙,姜利,王美平,等.自主呼吸试验前后血浆B型利钠肽变化对机械通气患者脱机的预测价值[J].中华内科杂志,2015,54(6):486
[15]李纾,安友仲,任景怡,等.影响腹部外科术后重症患者脱离机械通气的心血管因素及非心血管因素分析[J].北京大学学报(医学版)医学版,2014,46(6):911
[16]熊丽红,孟新科,张宪华,等.液体负平衡在ICU>60岁患者机械通气撤机过程中的应用[J].中国急救医学,2015,35(8):693
[17]胡妙仙,林根友,林相彬,等.感染性休克合并急性肺损伤患者运用液体负平衡对其早期复苏和预后的影响[J].中华医院感染学杂志,2017,27(5):1000
