影响急诊院前、院内心肺复苏效果的因素分析
2018-04-02陈凤罗杰
陈凤 罗杰
心脏骤停是由各类心源性或非心源性因素引发的心脏机械活动突然暂停,并伴有大动脉波动的突然消失[1]。脑部血供中断约10 s即可引发意识丧失,若全身血流供应无法得到及时恢复,患者生命将受到严重威胁[2]。心肺复苏是抢救心脏骤停患者最重要、最紧急的医疗手段,经过近50余年的发展,心肺复苏技术抢救了大量心脏骤停患者生命,但患者总体死亡率仍有待提高[3]。因此,为了解影响急诊院前、院内心肺复苏效果的相关因素,对104例心脏骤停患者进行了前瞻性分析,希望为心肺复苏策略的优化与患者生存质量的改善提供参考。
1 资料与方法
1.1 一般资料
入选标准:于我院接受院内心肺复苏,年龄>18岁,资料完整。2015年1月至2017年1月抢救符合上述条件心脏骤停患者104例。由急诊科具有丰富心肺复苏经验的医师实施心肺复苏治疗,治疗原则严格参照国际心肺复苏指南/共识(2010年版),迅速实施胸外按压、开放气道、辅助呼吸、开放静脉通路等操作,符合除颤指征者给予早期电除颤,必要时给予抗心律失常药物、肾上腺素,待自主循环恢复后实施个体化综合治疗[4]。
采用国际标准心肺复苏Utstein模式注册登记表[5],收集患者资料、心脏骤停资料及心肺复苏资料,其中,患者资料包括年龄、性别、既往病史、转运方式等;心脏骤停资料包括病因、持续时间、持续时间等;心肺复苏资料包括自主循环恢复(ROSC)及存活出院。
1.2 分析方法
ROSC判断标准[6]:经心肺复苏后,心脏自主心率或起搏心率下可维持血压≥60/90 mmHg或平均动脉压≥60 mmHg,维持时间≥24 h且脑功能格拉斯哥-匹兹堡(CPC)分级≤3级(脑功能完好、中度脑功能残障或严重脑功能残障);存活出院标准[7]:符合ROSC标准,出院时维持自主心搏,伴或不伴神经功能损害。以存活出院为心肺复苏成功标准,运用单因素分析,以P<0.05为差异有统计学意义,比较不同基线资料患者心肺复苏成功率,将存在统计学差异的因素纳入Logistic多因素回归分析,总结影响急诊院前、院内心肺复苏效果的相关因素。
2 结果
104例患者中,48例获得ROSC,占46.15%,但仅有19例出院存活,心肺复苏成功率为18.27%。
基线资料比较,不同性别、目击者、心脏骤停地点、转运方式、心脏骤停病因、首次监测心率、心脏复苏持续时间及肾上腺素用量患者,其心肺复苏成功率存在统计学差异(P<0.05),见表1。
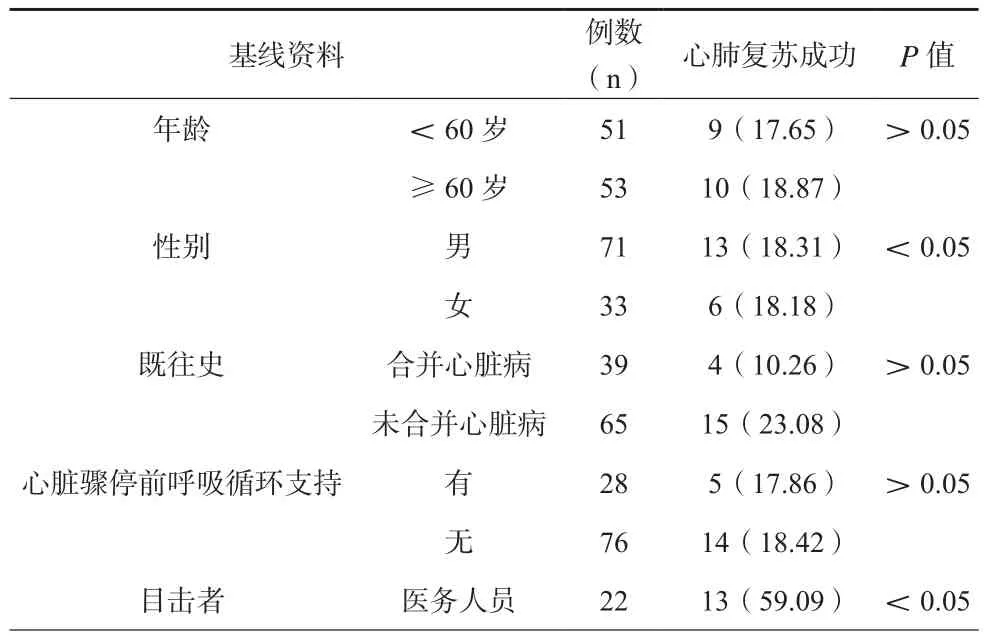
表1 影响急诊院前、院内心肺复苏效果的单因素分析(n/%)
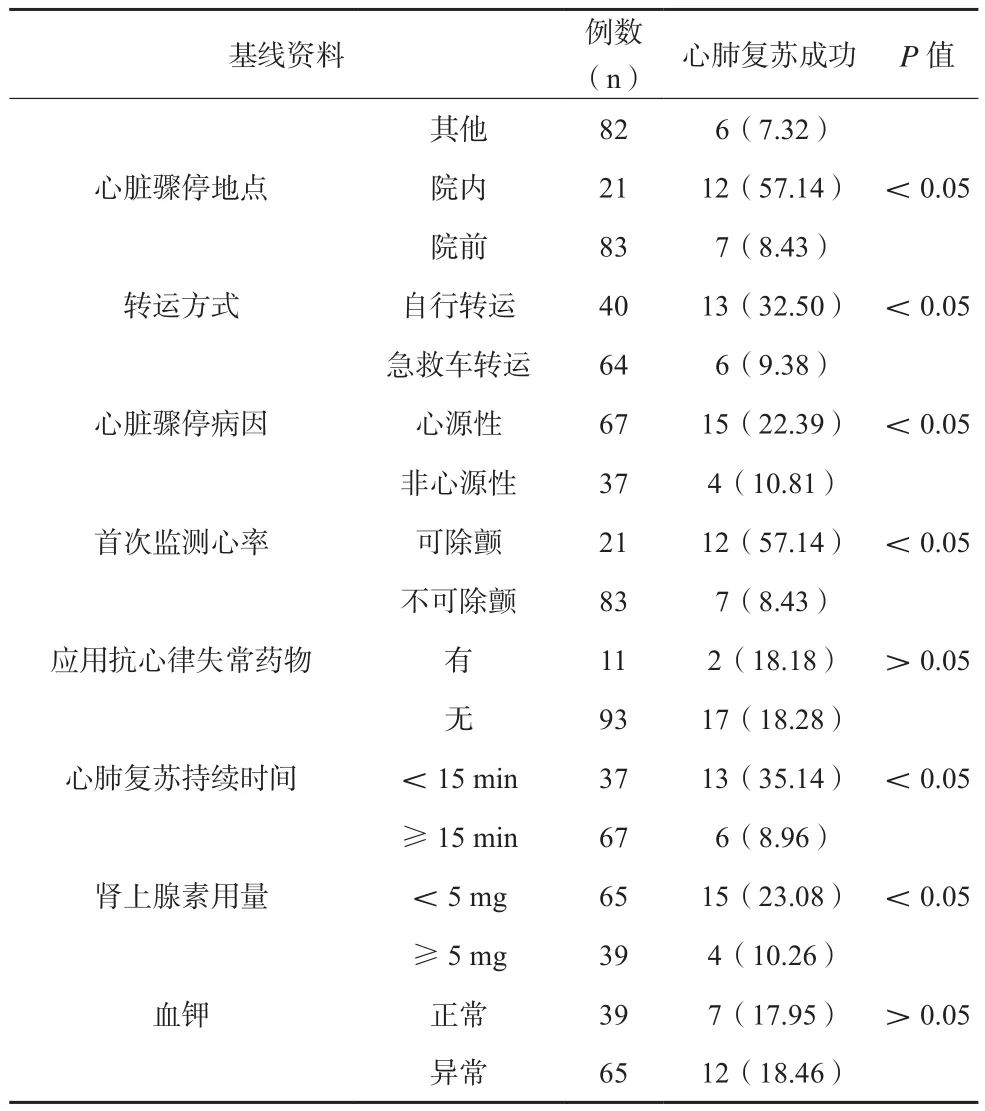
表1 (续)
将存在差异的因素纳入Logistic多因素回归分析,得出院内心脏骤停、心肺复苏持续时间<15 min为院前、院内心肺复苏效果的保护因素(P<0.05)。见表2。
3 讨论
心肺复苏术是横跨多个医学学科的重要技术[8]。一项北美地区多中心研究显示,20520例心搏骤停患者存活出院率仅为4.6%[9];而上海市急救中心2003年发布的数据显示,4166例心搏骤停患者仅有1例存活出院[10]。可以发现,即便进行积极抢救及复苏后各类综合管理,患者预后仍十分不理想,大量的医疗投入并不会换来患者出院结局的改变,因此,心肺复苏策略内,及时采取不复苏或停止复苏也是重要原则之一[11],而了解影响急诊院前、院内心肺复苏效果的影响因素,在指导心肺复苏程序改善的同时,也可为患者预后评估提供指导,避免不必要的医疗资源浪费。
本组有46.15%患者获得ROSC,但仅有19例存活出院,心肺复苏成功率仅为18.27%,这一数据远高于我国平均水平[12-13],可能与多数患者病因以急性心肌梗死为主有关。
通过多因素回归分析,可以发现,院内心脏骤停、心肺复苏持续时间<15 min为院前、院内心肺复苏效果的保护因素,其原因主要为院内发生心脏骤停者可以得到专业医疗人员最为及时的心肺复苏治疗[14],规范、有效的心肺复苏能够迅速纠正机体血流循环停止、全身严重缺血缺氧状态,反之,若心肺复苏开展时间超过心脏骤停后4 min,此时脑细胞已发生不可逆性病理改变,即便初期获得ROSC,预后质量也较差。因此,各指南与共识均指出,心肺复苏应于心脏骤停后4 min内开展,并于约8 min后实施进一步生命支持,以期在确保重要脏器血氧供应的同时,尽可能提高患者抢救成功率[15]。关于心肺复苏持续时间的选择一直是近年来临床热议的重点问题,美国急救医疗服务医师官方协会发布的首个非创伤性心脏骤停终止复苏规则指出,对于无急救人员目击、始终无可除颤心率且始终未获得ROSC的心脏骤停患者,可考虑终止复苏,另一项多中心前瞻性观察研究结果表明,对于符合终止复苏规则的患者,即便接受持续高级复苏与综合支持治疗,最终仍无1例存活[16]。然而,也有学者认为,无论患者是否符合终止复苏规则,给予超过15 min甚至60 min的超长心肺复苏,仍有望提高其出院存活率[17]。关于心肺复苏持续时间的选择,仍有待进一步研究。
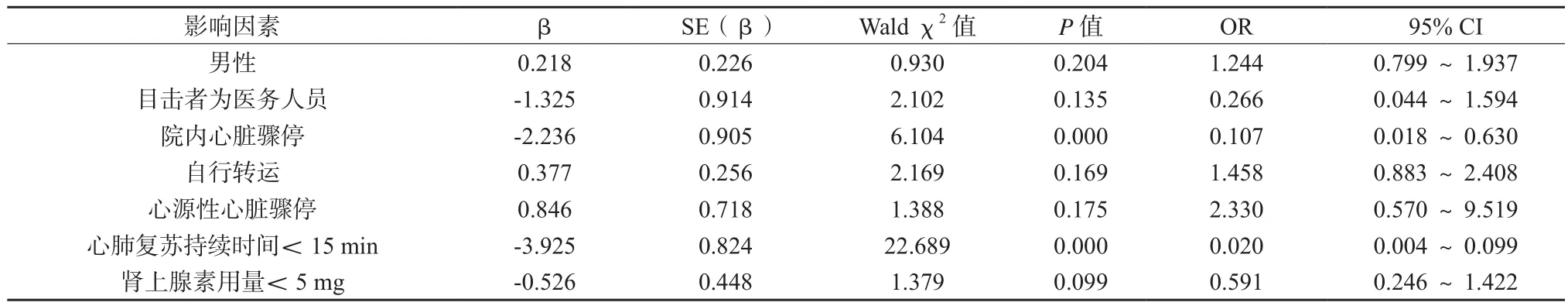
表2 影响急诊院前、院内心肺复苏效果的多因素分析
需要注意的是,有学者认为,心脏骤停目击者也可能对急诊院前、院内心肺复苏效果造成一定影响[18],此次研究单因素分析印证了这一结论,但Logistic回归分析并未发现上述因素对患者预后的影响,考虑与我国公众急救意识及心肺复苏技能掌握不足有关,因此,在今后的临床工作中,应加强心肺复苏技能宣教,让更多的第一目击者参与到院外心肺复苏过程中,为心脏骤停患者的早期救治提供更多的可能性。
综上所述,心脏骤停患者经急诊院前、院内心肺复苏治疗后较易达到ROSC,但患者出院存活率仍处于较低水平,其原因与复苏时机贻误有关,在进一步研究心肺复苏持续时间选择依据的前提下,加强公众心肺复苏技能培训,有望整体改善我国心肺复苏成功率。
[1] BÖTTIGER B W, BERNHARD M, KNAPP J, et al. Influence of EMS-physician presence on survival after out-of-hospital cardiopulmonary resuscitation: systematic review and metaanalysis[J]. Crit Care, 2016, 20(1): 4.
[2] LÓPEZ-HERCE J, DEL CASTILLO J, MATAMOROS M, et al.Post return of spontaneous circulation factors associated with mortality in pediatric in-hospital cardiac arrest: a prospective multicenter multinational observational study[J]. Crit Care,2014, 18(6): 607.
[3] 刚丽, 徐金全, 张新莉, 等. 心肺复苏影响因素的相关研究[J].中国急救复苏与灾害医学杂志, 2015, 10(1): 28-29.
[4] RO Y S, DO SHIN S, LEE Y J, et al. Effect of dispatcherassisted cardiopulmonary resuscitation program and location of out-of-hospital cardiac arrest on survival and neurologic outcome[J]. Ann Emerg Med, 2017, 69(1): 52-61.
[5] REA T, PRINCE D, MORRISON L, et al. Association between survival and early versus later rhythm analysis in out-of-hospital cardiac arrest: do agency-level factors influence outcomes?[J].Ann Emerg Med, 2014, 64(1): 1-8.
[6] YEUNG J, CHILWAN M, FIELD R, et al. The impact of airway management on quality of cardiopulmonary resuscitation:an observational study in patients during cardiac arrest[J].Resuscitation, 2014, 85(7): 898-904.
[7] KIM S J, JUNG J S, PARK J H, et al. An optimal transition time to extracorporeal cardiopulmonary resuscitation for predicting good neurological outcome in patients with out-of-hospital cardiac arrest: a propensity-matched study[J]. Crit Care, 2014,18(5): 535.
[8] HASSELQVIST-AX I, RIVA G, HERLITZ J, et al. Early cardiopulmonary resuscitation in out-of-hospital cardiac arrest[J]. N Engl J Med, 2015, 372(24): 2307-2315.
[9] NA J U, HAN S K, CHOI P C, et al. Effect of metronome rates on the quality of bag-mask ventilation during metronomeguided 30: 2 cardiopulmonary resuscitation: A randomized simulation study[J]. World J Emerg Med, 2017, 8(2): 136.
[10] SØHOLM H, HASSAGER C, LIPPERT F, et al. Factors associated with successful resuscitation after out-ofhospital cardiac arrest and temporal trends in survival and comorbidity[J]. Ann Emerg Med, 2015, 65(5): 523-531.
[11] COUPER K, KIMANI P K, ABELLA B S, et al. The systemwide effect of real-time audiovisual feedback and postevent debriefing for in-hospital cardiac arrest: the cardiopulmonary resuscitation quality improvement initiative[J]. Crit Care Med,2015, 43(11): 2321.
[12] 傅伟强, 陈亚想, 潭志雄, 等. 心肺复苏患者临床特点及复苏成功影响因素回归分析[J]. 中国心血管病研究, 2016, 14(1): 83-85.
[13] 赵剡. 心肺复苏质量影响因素研究进展[J]. 中华急诊医学杂志,2017, 26(1): 11-14.
[14] KARLSSON V, DANKIEWICZ J, NIELSEN N, et al.Association of gender to outcome after out-of-hospital cardiac arrest–a report from the International Cardiac Arrest Registry[J]. Crit Care, 2015, 19(1): 182.
[15] 楼滨城, 朱继红. 2015美国心脏协会心肺复苏与心血管急救更新指南解读之一概述及基础心肺复苏[J]. 临床误诊误治, 2016,29(1):69-74.
[16] SAKAMOTO T, MORIMURA N, NAGAO K, et al.Extracorporeal cardiopulmonary resuscitation versus conventional cardiopulmonary resuscitation in adults with outof-hospital cardiac arrest: a prospective observational study[J].Resuscitation, 2014, 85(6): 762-768.
[17] ROBERTS B W, KILGANNON J H, CHANSKY M E, et al.Association between initial prescribed minute ventilation and post-resuscitation partial pressure of arterial carbon dioxide in patients with post-cardiac arrest syndrome[J]. Ann Intensive Care, 2014, 4(1): 9.
[18] RINGH M, ROSENQVIST M, HOLLENBERG J, et al. Mobilephone dispatch of laypersons for CPR in out-of-hospital cardiac arrest[J]. N Engl J Med, 2015, 372(24): 2316-2325.
