宫腔镜治疗剖宫产瘢痕妊娠的临床分析
2018-03-30谢素娟
谢素娟
(重庆两江新区第一人民医院 重庆 401121)
前言
剖宫产瘢痕妊娠,是一种临床上罕见的异位妊娠,虽然发生率小于千分之一,剖宫产切口瘢痕妊娠主要指受精卵着床于患者前次剖宫产切口瘢痕处的子宫肌层,并被子宫肌纤维和瘢痕妊娠纤维组织包裹[1]。本研究以我院2014年1月—2017年1月收治的子宫切口瘢痕妊娠患者64例作为观察研究对象,现将具体情况报告如下。
1.资料与方法
1.1 一般资料
选择2014年1月—2017年1月本院收治的剖宫产瘢痕妊娠患者64例,分为进行常规清宫术的对照组(n=32),以及进行宫腔镜下清宫的观察组(n=32)。其中对照组患者年龄23~45岁不等,平均(34.8±4.7)岁,平均剖宫产(1.8±0.4)次,病灶平均直径(3.4±0.7)cm;观察组患者年龄24~46岁不等,平均(34.9±4.5)岁,平均剖宫产(1.7±0.5)次,距离前次剖宫产时间为(1.5±0.8)年,病灶平均直径(3.0±0.8)cm;经统计学分析,两组患者在年龄、病灶大小、病程等一般资料上差异不具有统计学意义(P<0.05),具有可比性。
1.2 纳入排除标准
所有患者均为育龄期妇女,排除超过50岁的患者,所有患者均有剖宫产史,具有血β-HCG升高、尿早孕阳性等症状。经子宫B超和或MRI显示,胚胎组织种植于子宫峡部瘢痕处。
1.3 手术方法
所有患者均采用甲氨蝶呤(MTX,国药准字H31020644)治疗,按50mg/m2的剂量肌注予MTX,7天后再次给药,待血液β-hCG降至低于2000U/L后,行清宫术。对照组患者采用常规清宫术。观察组患者行宫腔镜下清宫术,术前两天患者早晚各口服50mg米非司酮软化宫颈,手术当天患者行静脉复合麻醉,在宫腔镜探探至深度8~10cm,扩张宫颈至10号扩棒,然后用90电切环顺刀于腹部超声以及宫腔镜监护下对剖宫产瘢痕妊娠切口进行切除,至超声检查下病灶完全切除,对患者进行电凝止血,清除宫腔积血块。术后,静脉滴注抗生素以防感染,且每天肌内注射10U缩宫素。
1.4 观察指标
患者镇痛指数评分标准采用视觉评分法(VAS)。满分为10分,0分为无痛,10分为剧痛。评价1~3分为镇痛良好,3~5分为基本满意,>6分为镇痛较差。
治疗效果评价指标为若患者手术后血液检查β-HCG浓度回归正常,且B超影像学显示子宫切口没有明显占位则为成功,若患者最终需切除子宫则为失败。
1.5 统计学方法
采用SPSS19.0对患者一般资料进行统计分析,计量资料以平均数+标准差(±s)表示,总有效率用百分数表示。对两组患者各项观察指标进行t检验,P<0.05代表差异具有统计学意义,P>0.05则表示差异不具有统计学意义。
2.结果
2.1 手术情况比较
术后观察组患者手术全部成功,而对照组有5例发生大出血,经抢救输血等均成功,手术过程中,术中出血量(93.6±11.4ml)、疼痛指数(2.7±0.3)以及住院天数(4.6±0.8d)均低于对照组,且差异均有统计学意义(P<0.05);具体情况如表1所示。
表1 两组患者手术情况比较(±s)

表1 两组患者手术情况比较(±s)
比较项目 手术时间(min)术中出血量(ml) VAS 住院天数(d)对照组 118.3±20.6 191.4±31.43 4.3±0.6 9.3±2.4观察组 56.3±7.3 93.6±11.4 2.7±0.3 5.6±0.8 P<0.05 <0.05 <0.05 <0.05
2.2 并发症情况比较
经过治疗后六个月的随访结果,观察组患者的并发症发生率为6.25%低于对照组的18.75%,差异具有统计学意义(P<0.05)。详见表2。
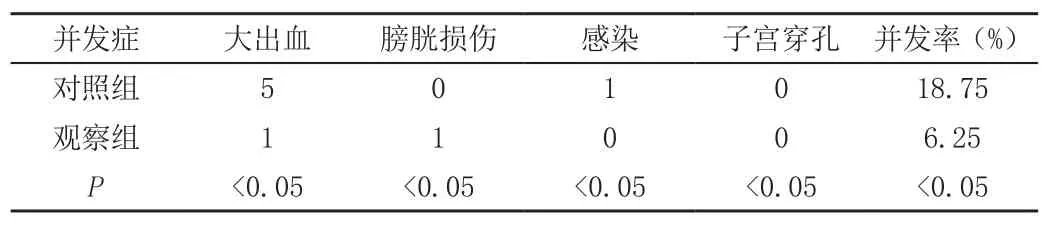
表2 两组患者术后并发症比较
3.总结
剖宫产切口瘢痕妊娠是一种临床上罕见的异位妊娠,该病会导致如子宫破裂、大出血等严重的并发症,严重影响患者生活质量,剖宫产瘢痕妊娠治疗方法很多。本研究显示,宫腔镜治疗剖宫产瘢痕妊娠的临床效果良好,有效缩短手术时间,且加快患者恢复,术后并发症少,这与过内外权威报道相一致。
【参考文献】
[1]孙媛媛,赵冬梅.剖宫产瘢痕妊娠的诊断及治疗[J].中国微创外科杂志,2011,11(8):577-579.
[2]祝贺,赵淑华,陈军,等.宫腔镜治疗剖宫产术后子宫瘢痕妊娠临床分析[J].中国妇幼保健,2010,32(25):4674-4675.
