2 100例脑性瘫痪患者的临床特征及产前危险因素分析
2018-01-15程洪斌王晓东王培申夏义欣安沂华
王 耸 ,程洪斌 ,王晓东 ,伊 龙 ,王培申 ,夏义欣 ,安沂华
脑性瘫痪(以下简称脑瘫)是一组由发育中胎儿或婴幼儿脑部的非进行性损伤而导致的运动和姿势发育持久性障碍综合征。其引起的感觉、知觉、认知、交流及行为障碍,常伴有癫痫及继发性肌肉骨骼问题[1]。随着产科和新生儿科医疗技术水平进步,早产儿及低体重儿的存活率明显提高,新生儿病死率明显降低,但脑瘫的患病率却呈现上升趋势[2]。近年研究显示世界范围内脑瘫患病率为1.8‰~3.8‰[3-5],其中在欧洲为2‰~3‰[4-6];在澳大利亚为2.1‰[7];2006年美国研究显示脑瘫的患病率在2.9‰~3.8‰,平均为3.3‰[8];2001年中国6省区抽样调查显示脑瘫患病率为1.92‰[9]。文献[10,11]证明脑瘫是导致儿童残疾的主要原因之一,已成为重要的临床和社会问题,研究脑瘫的病因及相关高危因素,对降低脑瘫的患病率具有重要意义。
脑瘫是多种因素共同作用的结果,按危险因素出现的时间分为产前、产时和产后因素。研究显示产前因素在脑瘫发病中起着重要作用[12],包括遗传因素、宫内感染、多胎妊娠、早产、高龄产妇、胎盘前置、有害物质接触等[13-17]。本研究分析武警总医院功能神经外科2 100例脑瘫患者临床资料,总结出其临床特征及产前危险因素,为脑瘫的预防、早期诊断及治疗提供科学依据。
1 资料与方法
1.1 资料 回顾性分析2012-10至2016-05我院功能神经外科收治的2 100例脑瘫患者的临床资料为观察组,同时从我院产科病历库中选择等量并且年龄性别相匹配的2100例正常产儿作为对照组。
1.2 脑瘫诊断标准 脑瘫的定义、诊断标准及分型参考文献[1]:(1)引起脑瘫的脑损伤为非进行性;(2)引起运动障碍的损伤部位应在脑部;(3)症状在婴儿期出现;(4)可合并智力障碍、癫痫、交流障碍、感知觉障碍、行为异常及其他异常;(5)必须排除进行性疾病所致的中枢性运动障碍及正常小儿暂时性运动发育迟缓。脑瘫类型分为痉挛型(双、偏、四肢瘫)、不随意运动型(徐动、张力障碍型)、共济失调型及混合型。粗大运动功能分级系统(Gross Motor Function Classification System,GMFCS)分级分为Ⅰ-Ⅴ级。Ⅰ级:患儿可不受限制地行走,但在完成更高级别的运动上受限。Ⅱ级:患儿可不需要使用任何辅助器械于室内行走,但室外行走受限。Ⅲ级:患儿可使用辅助器械于室内行走,但室外行走受限。Ⅳ级:患儿自身移动受限,需被转运或者在室外使用电动器械移动。Ⅴ级:患儿即使在使用辅助器械的情况下,自身移动仍然受到严重限制。
1.3 资料筛选标准 资料纳入标准:(1)符合上述脑瘫的定义、诊断条件。(2)临床资料完整者。排除各种遗传代谢性疾病、进行性神经肌肉疾病及出生1年后各种原因引起的神经系统后遗症。
1.4方法观察组 :查阅相关文献资料,并结合医师(副主任医师以上级别)指导,确定调查内容,包括性别及年龄构成、临床分型等临床特征及可能与脑瘫发生相关的早产、宫内窘迫、多胎妊娠、高龄产妇、孕期感染、孕期高血压疾病(妊高症)及子痫等危险因素。由笔者通过查阅患者的病历记录,完成调查表格输入信息,若病历资料不完整或不准确者,对患者或其监护人现场询问或电话咨询并完善。对照组:由妇产科提供在我院出生的正常同龄儿童的相关病史资料,调查内容与观察组一致。回顾性分析观察组脑瘫患者的临床特征,并比较两组在产前的差异及脑瘫形成的影响因素。
1.5 统计学处理 采用SPSS 21.0软件对数据进行统计分析,非正态分布的计量资料以中位数(四分位数)[M(QL,QU)]表示,组间比较采用Mann-Whitney U 检验;计数资料以频数和百分比表示,组间比较采用Person χ2检验;多因素分析采用Logistic回归分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料 观察组年龄为3个月~26岁,M(QL,QU)=6(3,12)]。其 中 男 1 390例(66.19%),女 710例,占33.81%,男女比为1.96∶1。剖宫产747例,占35.57%;顺产1 353例,占64.43%。对照组年龄3个月~25岁,[M(QL,QU)=6(3,12)],其 中 男 1 395 例(66.43%),女705例(33.57%),男女比为1.98∶1。剖宫产761例,占36.24%;顺产1 339例,占63.76%。两组在年龄、性别、生产方式等方面基本资料比较,差异无统计学意义(P>0.05),具有可比性。
2.2 2100例脑瘫患者的分级及分型 观察组脑瘫患者的类型最常见的为痉挛型脑瘫1 556例,占74.10%;GMFCS分级Ⅱ级最为多见有853例(40.62%,表1)。

表1 2 100例脑瘫患者的分级与分型 (n,%)
2.3 两组产前危险因素比较
2.3.1 两组产前危险因素的单因素比较 对早产、宫内窘迫、多胎妊娠、高龄产妇、孕期感染、妊高症及子痫等产前因素进行单因素对照分析得出:观察组早产、宫内窘迫、多胎妊娠、高龄产妇、孕期感染、妊高症及子痫等因素显著高于对照组,组间差异有统计学意义(P<0.05,表 2)。
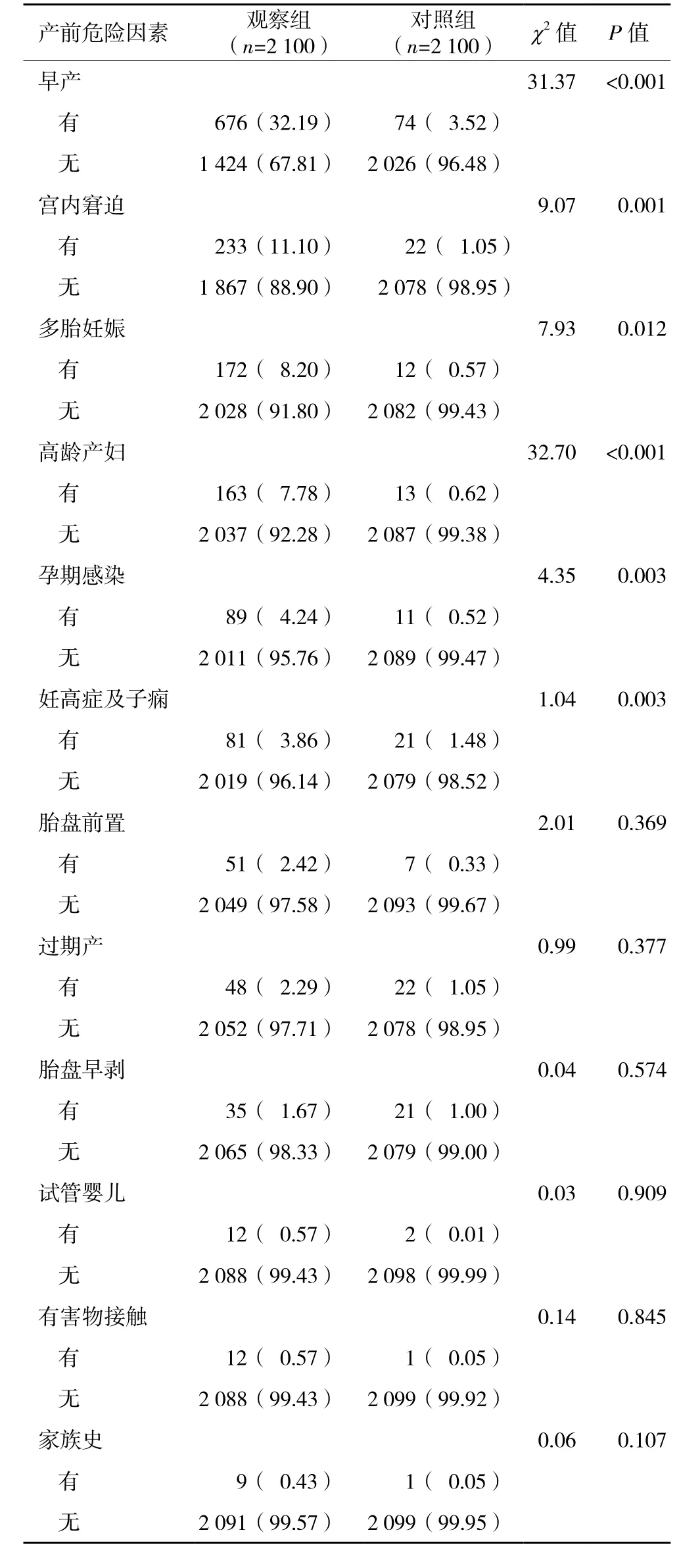
表2 2 100例脑性瘫痪患者产前危险因素的单因素分析[n(%)]
2.3.2 两组产前危险因素多因素比较 排除其他因素影响后,对两组间差异显著的单因素纳入多因素Logistic回归分析,采用最大似然比法,以α=0.05水平为界。结果显示早产、宫内窘迫、多胎妊娠、高龄产妇、妊高症及子痫为影响脑性瘫痪的独立产前危险因素(P<0.05,表 3)。

表3 2 100例脑性瘫痪患者产前危险因素的多因素分析
3 讨 论
脑瘫是导致残疾发生的主要疾病之一,随着现代医学的进步,脑瘫的患病率并未呈现下降的趋势[17]。脑瘫对患者造成运动障碍的同时,常伴有智力低下、癫痫、感知语言障碍及精神行为的异常,给患者家庭和社会造成沉重的经济负担。目前,对于脑瘫尚无特效治疗手段,脑瘫的研究也多集中于早期发现及早期干预治疗。因此研究脑瘫的临床特征和产前危险因素,对减少脑瘫的发生具有重要意义。
观察组2 100例患者资料中,性别比为1.96∶1,与文献[18,19]相关研究结果基本一致。大量研究表明脑瘫的患病率男性明显高于女性,该疾病对于男性有更高的先天性危险基线[20],并且男性神经细胞在发育过程中对于缺氧等不良因素更为敏感[21],动物试验表明雄性动物对脑缺血缺氧的敏感性高于雌性动物,并且雌激素有缓解脑损伤作用[22]。
本研究观察组患者的临床分型中痉挛型脑瘫占首位1 556例(74.10%);不随意运动型218例(10.38%);共济失调型88例(4.19%);混合型238例(11.33%),与文献[2,23,24] 的结果基本一致。对脑瘫患者病情程度评定采用GMFCS分级,其中Ⅰ级282例(13.43%),Ⅱ级853例(40.62%)最为多见,Ⅲ级812例(38.67%),Ⅳ级92例(4.38%),Ⅴ级61例(2.90%)。与文献[25,26]结果也基本相似。其中Ⅰ级患者比例较少,可能与患者病情程度较轻未引起家长足够重视,从而未及时就医有关。关于脑瘫类型与严重程度之间的确切关系目前还无充足的研究证据[27],其具体机制有待研究。
目前脑瘫高危因素分为产前、产时及产后三个方面[17,28],世界各地关于脑瘫定义在细节上不完全一致,关于危险因素的分类也不尽相同。由于脑瘫致病机制具有复杂性,对于脑瘫患者来说,往往同时具有多个危险因素,部分产时和产后因素可能也是产前因素的后果,因此产前因素愈来愈被认为更加重要[28]。
早产曾一度被认为导致脑瘫最主要危险因素[2,29],在本研究中早产也是出现频率最高的危险因素。早产往往伴随着低体重,并且胎龄越小,体重越低,脑瘫的发生率越高[29,30]。笔者认为早产与其他各种产前因素联系紧密,因此将早产归于产前因素,并分析早产导致脑瘫发生的因素可能有:(1)早产儿组织器官尤其是脑组织发育不成熟,敏感性较高,易受各种因素的干扰而造成脑损伤[3];(2)引起患者早产的因素通常也是患儿脑瘫发生的高危因素,如多胎妊娠、宫内感染、遗传因素等[31]。早产的脑瘫患者脑损伤部位主要集中于脑室及室周部位,表现为脑室旁白质软化和脑室内出血。近年来,随着产科和新生儿科技术的发展,早产儿存活的比例越来越高,而脑瘫发生率也有随之增高的趋势[2,31],因此早产与脑瘫的密切性引起越来越多的重视。
多胎妊娠一直以来都是脑瘫的高危因素,在本研究中也是一项重要的产前危险因素。随着近年来辅助生殖技术不断成熟和普及,辅助生殖技术下产妇的多胎尤其是双胎的发生率明显提高[32]。有研究显示,多胎妊娠脑瘫的发生率是单胎妊娠的4~10倍[33]。并且在双胎妊娠中,一胎死亡则另一胎的脑瘫发生率会高达11.83%[34]。笔者分析多胎妊娠导致脑瘫发生的机制为:(1)多胎妊娠造成早产及低出生体重的发生率增高;(2)胎盘功能相对不足;(3)易合并胎膜早破、羊水过多等;(4)遗传因素。
以往高龄产妇作为脑瘫危险因素的研究并不太多,但是在本研究中高龄产妇(>35岁)是产前因素中一项重要危险因素。文献[17]的研究显示高龄产妇产儿中脑瘫发生率较年轻产妇明显增高。随着中国二胎政策的开放,高龄产妇势必会越来越多,因此孕期脑瘫防治知识的教育和普及尤为重要。
流行病学表明,孕期感染是脑瘫的危险因素[2,5,8]。孕期的宫内感染主要包括羊膜腔感染和绒毛膜羊膜炎,尤其是绒毛膜羊膜炎与脑瘫有着明显的相关性[35]。绒毛膜羊膜炎可诱发产妇早产和新生儿败血症[36],同时感染引起炎性反应和细胞因子反应也会导致胎儿中枢神经系统损伤,继而增加脑瘫发生的风险[37]。孕期的病毒感染极易对发育中的脑组织造成损伤,特别是TORCH [T(Toxopasma)是弓形虫,R(Rubella.Virus)是风疹病毒,C(Cytomegalo.Virus)是巨细胞,H(Herpes.Virus)即是单纯疱疹I/II型]、巨细胞病毒、EB病毒(Epstein-Barr virus,EBV)病毒等病毒的感染能引起胎儿神经发育的缺陷[38],并且感染时间越早,胎儿脑畸形越明显[39]。
妊高征及子痫是常见的妊娠期合并症,能使小动脉痉挛,造成心脏、脑等供血不足,导致分娩时窒息缺氧的发生,从而增加了脑瘫的发生危险。文献[17,26]的研究结果显示产妇妊高症使其产儿患病率和病死率较正常产儿均增长5倍,其中以脑损伤的问题更为突出。
宫内窘迫在本研究中为重要的产前因素,由此导致的窒息缺氧也是脑瘫发生的重要危险因素,由于脑组织对缺氧的敏感性极高,短时间的缺氧即可对患儿脑组织造成不可逆的损伤,缺氧细胞过度释放兴奋性氨基酸可能引起永久性脑损伤,并且窒息的时间越长,脑损伤的程度往往越重[9,40]。
本研究统计的其他产前因素还包括过期产、胎盘前置、保胎史、胎盘早剥、试管婴儿、有害物质接触史、遗传因素,都占有一定的比例,但经过统计学分析后表明无统计学意义。其他研究表明其中一些因素也是不可忽视的产前因素,文献[41,42]研究结果显示,孕龄过长的过期产与足月儿脑瘫的发生有一定的相关性。此外,遗传因素与脑瘫的发生密切相关,染色体异常、基因突变、单核苷酸多态性等已被证明与脑瘫的发生有关[43,44],但本研究中具有家族史遗传因素的患者非常少,笔者认为临床上脑瘫患者结婚生育的概率很低。
综上所述,脑瘫是多种危险因素共同作用的结果,产前因素越来越成为主要原因,早产、宫内窘迫、多胎妊娠、高龄产妇、妊高症及子痫是与脑瘫发生相关的独立危险因素[45-47]。临床应加强孕妇产前检查,并加大脑瘫相关的健康教育,做到早发现早干预早治疗,从而降低脑瘫的患病率和提高康复率。
[1]Rosenbaum P, Paneth N, Leviton A, et al. A report: the definition and classification of cerebral palsy April 2006 [J].Dev Med Child Neurol, 2007, 49(Suppl 109): S8- S14.DOI: 10.1111/j.1469-8749.2007.00001.x.
[2]Blair E, Watson L. Epidemiology of cerebral palsy [J].Semin Fetal Neonatal Med, 2006, 11(2): 117-125.
[3]Oskoui M, Coutinho F, Dykeman J, et al. An update on the prevalence of cerebral palsy: a systematic review and metaanalysis [J]. Dev Med Child Neurol , 2013, 55(6): 509-519. DOI: 10.1111/dmcn.12080.
[4]Trønnes H, Wilcox A J, Lie R T, et al. Risk of cerebral palsy in relation to pregnancy disorders and preterm birth:a national cohort study [J]. Dev Med Child Neurol , 2014,56(8): 779-785. DOI: 10.1111/dmcn.12430.
[5]Goldsmith S, McIntyre S, Smithers-Sheedy H, et al.An international survey of cerebral palsy registers and surveillance systems [J]. Dev Med Child Neurol, 2016, 58(Suppl 2): S11-S17. DOI: 10.1111/dmcn.12999.
[6]Himmelmann K, Uvebrant P. The panorama of cerebral palsy in Sweden. XI. Changing patterns in the birth-year period 2003-2006 [J]. Acta Paediatr, 2014, 103(6): 618-624. DOI: 10.1111/apa.12614.
[7]Boyd R N, Jordan R, Pareezer L, et al. Australian Cerebral Palsy Child Study: protocol of a prospective population based study of motor and brain development of preschool aged children with cerebral palsy [J]. BMC Neurol, 2013,13(1): 1-12. DOI: 10.1186/1471-2377-13-57.
[8]Kirby R S, Wingate M S, Van Naarden Braun K, et al.Prevalence and functioning of children with cerebral palsy in four areas of the United States in 2006: a report from the Autism and Developmental Disabilities Monitoring Network [J]. Res Dev Disabil, 2011, 32(2): 462-469.DOI: 10.1016/j.ridd.2010.12.042.
[9]林 庆, 李 松, 刘建蒙, 等 . 我国六省(区)小儿脑性瘫痪患病率及临床类型的调查分析[J]. 中华儿科杂志 , 2001, 39(10): 613-615. DOI: 10.3760/j.issn:0578-1310.2001.10.010.
[10]Novak I, Hines M, Goldsmith S, et al. Clinical prognostic messages from a systematic review on cerebral palsy [J].Pediatrics, 2012, 130(5): e1285-e1312. DOI: 10.1542/peds.2012-0924.
[11]Nelson K B. Can we prevent cerebral palsy [J]. N Engl J Med, 2003, 349(18): 1765-1769. DOI: 10.1056/NEJMsb035364.
[12]Moreno-De-Luca A, Ledbetter D H, Martin C L. Genetic[corrected] insights into the causes and classification of[corrected] cerebral palsies [J]. Lancet, 2012, 11(3):283-292. DOI: 10.1016/S1474-4422(11)70287-3.
[13]Koman L A, Smith B P, Shilt J S. Cerebral palsy [J]. Lancet Neurol, 2004, 363(9421): 1619-1631. DOI: 10.1016/S0140-6736(13)61835-8.
[14]Himmelmann K, Ahlin K, Jacobsson B, et al. Risk factors for cerebral palsy in children born at term [J]. Acta Obstet Gynecol Scand, 2011, 90(10): 1070-1081. DOI:10.1111/j.1600-0412.2011.01217.x.
[15]Ahlin K, Himmelmann K, Nilsson S, et al. Antecedents of cerebral palsy according to severity of motor impairment [J].Acta Obstet Gynecol Scand, 2016, 95(7): 793-802. DOI:10.1111/aogs.12885.
[16]Strömberg B, Dahlquist G, Ericson A, et al. Neurological sequelae in children born after in-vitro fertilisation: a population-based study [J]. Lancet, 2002, 359(9305):461-465. DOI: 10.1016/S0140-6736(02)07674-2.
[17]Nelson K B, Blair E. Prenatal Factors in Cerebral Palsy[J]. N Engl J Med, 2015, 373(23): 2288-2289. DOI:10.1056/NEJMc1512559#SA1.
[18]Chounti A, Hägglund G, Wagner P, et al. Sex differences in cerebral palsy incidence and functional ability: a total population study [J]. Acta Paediatr, 2013, 102(7): 712-717. DOI: 10.1111/apa.12240.
[19]Reid S M, Meehan E, Gibson C S, et al. Biological sex and the risk of cerebral palsy in Victoria, Australia [J]. Dev Med Child Neurol, 2016, 58(Suppl 2): S43-S49. DOI:10.1111/dmcn.13021.
[20]Hintz S R, Kendrick D E, Vohr B R, et al. Gender differences in neurodevelopmental outcomes among extremely preterm, extremely-low-birthweight infants[J]. Acta Paediatr, 2006, 95(10): 1239-1248. DOI:10.1080/08035250600599727.
[21]Johnston M V, Hagberg H. Sex and the pathogenesis of cerebral palsy [J]. Dev Med Child Neurol, 2007, 49(1):74-78. DOI: 10.1111/j.1469-8749.2007.0199a.x.
[22]McIntyre S, Taitz D, Keogh J, et al. A systematic review of risk factors for cerebral palsy in children born at term in developed countries [J]. Dev Med Child Neurol, 2013, 55(6): 499-508. DOI: 10.1111/dmcn.12017.
[23]El-Tallawy H N, Farghaly W M, Shehata G A, et al.Cerebral palsy in Al-Quseir City, Egypt: prevalence,subtypes, and risk factors [J]. Neuropsychiatr Dis Treat,2014, 10: 1267-1272. DOI: 10.2147/NDT.S59599.
[24]Suzuki J, Miyajima T, Fujii T. Epidemiological study of cerebral palsy in Shiga Prefecture, Japan, during 1977-2000. Part 3: clinical features of cerebral palsy at six years of age [J]. No To Hattatsu, 2009, 41(4): 289-293.
[25]Tan S S, van der Slot W M, Ketelaar M, et al. Factors contributing to the longitudinal development of social participation in individuals with cerebral palsy [J]. Res Dev Disabil, 2016(57): 125-135. DOI: 10.1016/j.ridd.2016.03.015.
[26]Westbom L, Hagglund G, Nordmark E. Cerebral palsy in a total population of 4-11 year olds in southern Sweden.Prevalence and distribution according to different CP classification systems [J]. BMC Pediatr, 2007, 5(7): 41.DOI: 10.1186/1471-2431-7-41.
[27]Sellier E, Platt M J, Andersen G L, et al. Decreasing prevalence in cerebral palsy: a multi-site European population-based study, 1980 to 2003 [J]. Dev Med Child Neurol, 2016, 58(1): 85-92. DOI: 10.1111/dmcn.12865.
[28]Nelson K B, Blair E. Prenatal factors in singletons with cerebral palsy born at or near term [J]. N Engl J Med, 2015,373(10): 946-953. DOI: 10.1056/NEJMra1505261.
[29]Sameshima H, Ikenoue T. Developmental effects on neonatal mortality and subsequent cerebral palsy in infants exposed to intrauterine infection [J]. Early Hum Dev, 2007, 83(8): 517-519. DOI: 10.1016/j.earlhumdev.2006.09.040.
[30]Blair L M, Pickler R H, Anderson C. Integrative |review of genetic factors influencing neurodevelopmental outcomes in preterm infants [J]. Biol Res Nurs, 2016, 18(2): 127-137. DOI: 10.1177/1099800415605379.
[31]Blair E, Al A F, Badawi N, Bower C. Is cerebral palsy associated with birth defects other than cerebral defects[J]. Dev Med Child Neurol, 2007, 49(4): 252-258. DOI:10.1111/j.1469-8749.2007.00252.x.
[32]Andersen G L, Romundstad P, De La Cruz J, et al.Cerebral palsy among children born moderately preterm or at moderately low birthweight between 1980 and 1998:a European register-based study [J]. Dev Med Child Neurol, 2011, 53(10): 913-919. DOI: 10.1111/j.1469-8749.2011.04079.x.
[33]Taylor C L, de Groot J, Blair E M, et al. The risk of cerebral palsy in survivors of multiple pregnancies with cofetal loss or death [J]. Am J Obstet Gynecol, 2009, 201(1): 41.DOI: 10.1016/j.ajog.2009.02.003.
[34]Ingram C R W. Does neonatal and infant neurodevelopmental morbidity of multiples and singletons differ [J]. Semin Fetal Neonatal Med, 2010, 15(6): 362-366. DOI: 10.1016/j.siny.2010.06.003.
[35]Emery S P, Bahtiyar M O, Moise K J. The north American fetal therapy Network consensus statement: management of complicated monochorionic gestations [J]. Obstet Gynecol, 2015, 126(3): 575-584. DOI: 10.1097/AOG.0000000000000994.
[36]Bersani I, Thomas W, Speer C P. Chorioamnionitis--the good or the evil for neonatal outcome [J]. J Matern Fetal Neonatal Med, 2012, 25(Suppl 1): S12-S16. DOI:10.3109/14767058.2012.663161.
[37]Leviton A, Allred E N, Kuban K C, et al. Microbiologic and histologic characteristics of the extremely preterm infant's placenta predict white matter damage and later cerebral palsy [J]. the ELGAN study, Pediatr Res, 2010, 67(1):95-101. DOI: 10.1203/ PDR.0b013e3181bf5fab.
[38]McMichael G, MacLennan A, Gibson C, et al.Cytomegalovirus and Epstein-Barr virus may be associated with some cases of cerebral palsy [J]. J Matern Fetal Neonatal Med, 2012, 25(10): 2078-2081. DOI: 10.3109/14767058.2012.666587.
[39]Kishore J, Misra R, Paisal A, et al. Adverse reproductive outcome induced by Parvovirus B19 and TORCH infections in women with high-risk pregnancy [J]. J Infect Dev Ctries,2011, 5(12): 868-873.
[40]Lie K K, Grøholt E K, Eskild A. Association of cerebral palsy with Apgar score in low and normal birthweight infants: population based cohort study [J]. BMJ, 2010, 6(341): c4990. DOI: 10.1136/bmj.c4990.
[41]Forthun I, Wilcox A J, Strandberg-Larsen K, et al.Maternal prepregnancy BMI and risk of cerebral palsy in offspring [J]. Pediatrics, 2016, 138(4): e20160874. DOI:10.1542/peds.2016-0874.
[42]Moster D, Wilcox A J, Vollset S E, et al. Cerebral palsy among term and postterm births [J]. JAMA, 2010, 304(9):976-982. DOI: 10.1001/jama.2010.1271.
[43]Najmabadi H, Hu H, Garshasbi M, et al. Deep sequencing reveals 50 novel genes for recessive cognitive disorders[J]. Nature, 2011, 478(7367): 57-63. DOI: 10.1038/nature10423.
[44]Andersen G L, Irgens L M, Haagaas I, et al. Cerebral palsy in Norway: prevalence, subtypes and severity [J]. Eur J Paediatr Neurol, 2008, 12(1): 4-13. DOI: 10.1016/j.ejpn.2007.05.001.
[45]Ahlin K, Himmelmann K, Hagberg G, et al. Cerebral palsy and perinatal infection in children born at term [J]. Obstet Gynecol, 2013, 122(1): 41-49. DOI: 10.1097/AOG.0b013e318297f37f.
[46]Kułak W, Okurowska-Zawada B, Sienkiewicz D, et al. Risk factors for cerebral palsy in term birth infants [J]. Adv Med Sci,2010, 55(2): 216-221. DOI: 10.2478/ v10039-010-0030-7.
[47]Gilbert W M, Jacoby B N, Xing G, et al. Adverse obstetric events are associated with significant risk of cerebral palsy [J]. Am J Obstet Gynecol, 2010, 203(4): 328. DOI:10.1016/j.ajog.2010.05.013.
