TCD两种参数预估去骨瓣减压术后颅内压的准确度分析
2018-01-08郑龙龙杨彦龙杨阳常涛李玉骞李立宏
郑龙龙 杨彦龙 杨阳 常涛 李玉骞 李立宏
(1第四军医大学唐都医院神经外科,陕西 西安 710038; 2解放军第451医院神经外科,陕西 西安 710054)
TCD两种参数预估去骨瓣减压术后颅内压的准确度分析
郑龙龙1杨彦龙1杨阳2常涛1李玉骞1李立宏1*
(1第四军医大学唐都医院神经外科,陕西 西安 710038;2解放军第451医院神经外科,陕西 西安 710054)
目的对比评价经颅多普勒超声(TCD)中基于搏动指数(PI)评估颅内压(nICP_PI)和基于舒张期脑血流流速(FVd)评估颅内压(nICP_FVd)两种参数的准确度。方法回顾性分析44例行去骨瓣减压术患者的一般临床资料及TCD相关参数(55条记录)。结果把每一条TCD记录作为一个独立事件,nICP_FVd显示了与有创颅内压(ICP)更好的相关性与评估能力:r=0.61,P<0.05;偏倚为-2.20 mmHg,95%预测置信区间(CI)= (-23.1 mmHg, 18.7 mmHg);曲线下面积(AUC)=0.73,P<0.05。而nICP_PI则与有创ICP无明显相关性:r=0.1,P>0.05;偏倚为2.10 mmHg,95% CI= (-16.0 mmHg, 20.1 mmHg);AUC=0.53,P>0.05。结论去骨瓣减压术后基于TCD的参数nICP_FVd与参数nICP_PI相比较,前者能更准确地评估患者颅内压变化,具有更为可靠的参考价值。
颅内压; 经颅多普勒超声; 去骨瓣减压术
有创颅内压(intracranial pressure, ICP)监测对于潜在致死性颅内高压风险的神经危重症,尤其是在去骨瓣减压术(decompressive craniectomy, DC)后的监测和治疗有着至关重要的作用。有创ICP在临床应用上主要包括脑实质型ICP、脑室型ICP和硬膜外ICP三种,均需要将ICP探头放置在颅内相应位置,耗材费用和监测费用较为昂贵。由于其侵袭性和高花费的特性,故在临床应用时常受到一定的限制。近年来,关于无创性颅内压评估(noninvasive ICP, nICP)的研究层出不穷,以经颅多普勒超声检查(transcranial doppler ultrasonography, TCD)为代表,但对于去骨瓣减压术后nICP的相关研究仍然较为缺乏,国内仅何兵孝等[1]较早地开展了相关的初步研究。Danilo Cardim等[2]总结分析了1985年至2015年间37篇相关研究文献,归纳出了基于搏动指数(pulsatility index, PI)、基于无创评估脑灌注压(noninvasive cerebral perfusion pressure, nCPP)和基于舒张期脑血流流速(diastolic flow velocity, FVd)的nICP_FVd方法为代表;基于数学模型三大类TCD相关无创性颅内压评估方法。本研究通过回顾性分析去骨瓣减压术后单侧或双侧TCD相关参数,对比评价nICP_PI和nICP_FVd两种TCD衍生的无创颅内压参数的评估准确度,为TCD在神经危重症领域,尤其是去骨瓣减压术后的应用提供更多的理论依据。
对象与方法
一、病例纳入标准及排除标准
①创伤性颅脑损伤(traumatic brain injury, TBI)患者,病变部位均在幕上;②所有患者入院后行单侧或者双侧血肿或挫伤组织清除加去骨瓣减压术;③无其他重要脏器的合并损伤,无严重心血管疾患;④超声不能穿透颞窗的患者除外。
二、临床资料
本研究收集了2016年1月至2016年12月入住第四军医大学唐都医院神经外科重症监护室符合标准的44例TBI患者的临床资料,其中男34例,女10例,平均年龄(40.5±11.0)岁,年龄最大68岁,最小19岁。硬膜下血肿合并脑挫裂伤29例,脑内血肿合并脑挫裂伤11例,脑内血肿4 例;车祸致伤28例,坠落伤11例,钝器伤5例。GCS评分 3~9分,平均6.7分。所有患者入院后均行头颅CT明确诊断。收集的临床资料包括:平均动脉压(mean arterial pressure, MAP)、ICP、以及TCD相关参数,共计55条记录。
三、研究方法
1.手术方式:所有入选患者入院后均急诊行血肿或挫伤组织清除加去骨瓣减压术,术中于手术部位旁脑实质内放置颅内压监护微型传感器探头。
2.ICP测量:应用美国强生医疗器材有限公司研制的CODMAN颅内压监护仪与其配套的探头。通过探头前面金属钛盒内压力电信号换能器采集到的颅内压力信号,并将压力信号转化为电信号,最终由显示器显示准确数值。
3.TCD检查:应用三星MySono U6型便携式多普勒脑血流诊断仪,探头型号5-1,频率为1.8~2.0 MHz,MCA的探测深度为12~16 cm,选择TCD检查条件。检测单侧或者双侧大脑中动脉(middle cerebral artery, MCA),记录收缩期流度(systolic flow velocity, FVs)、舒张期流度(diastolic flow velocity, FVd)、平均血流速度(mean velocity, FVm)以及搏动指数(pulsatility index, PI),同时记录即时ICP值。
4.nICP_PI:PI描述了由于脑血管阻力变化导致的TCD波形在形态学上的定性和定量变化,它等于FVs与FVd之差除以FVm。基于PI的nICP参数(nICP_PI)主要源自于当ICP增加时,可见PI增加。但PI增加并非只见于ICP增加时,比如,脑灌注压(cerebral perfusion pressure, CPP)降低(可能由于ICP增加或者动脉血压降低所致)、低碳酸血症以及动脉血压波动增加等也均可引起PI增加。nICP_PI的计算公式来源于Budohoski等对292例TBI患者的PI与ICP进行的线性回归分析:nICP= 4.47×PI+12.68 mmHg。
5.nICP_FVd:TCD是监测脑血流的一种非定量方法,脑血流的变化可以通过脑血流流速(FV)无创地、连续地监测。基于这个概念,一些研究已经证明了TCD波形的特殊形态反映了由于CPP降低导致的脑灌注不足[3-4]。在这些研究中,可以观察到FVd降低,而FVs则保持相对不变。这些特征可以被用作评估脑灌注失调或者评估nCPP的变化。基于对MCA的流速波形分析,Czosnyka等[4]提出,FVd可以被用作评估nCPP,而nICP则可通过MAP与nCPP之差算得(nICP=MAP-nCPP)。nCPP的计算公式为:nCPP=MAP×FVd/FVm+14 mmHg。其中14 mmHg为零点补偿系数。
四、统计学处理
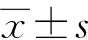
2.一致性评价:应用MedCalc软件,对不同nICP参数与ICP方法进行一致性评价,绘制Bland-Altman图,并计算各自预测值的95%置信区间(CI)与偏倚(bias)。置信区间代表在0.05的显著性水平上,nICP值能预估ICP值的偏倚的范围。
3.预测能力评价:应用SPSS 23.0软件,对于与ICP相关性有统计学差异的nICP评估,绘制受试者工作特征曲线(receiver operating characteristics curve, ROC),通过计算曲线下面积(area under the curve, AUC)来评价nICP评估方法预测ICP增高的能力(≥20 mmHg)。AUC>0.7表示预测能力中等,AUC>0.8表示预测能力较强。
结 果
一、结果概述
将55条TCD记录分别当作独立事件,本研究中不同nICP参数的统计学对比结果见表1。包括了Pearson相关系数,Bland-Altman分析(95%预测置信度和偏倚)以及AUC(以20 mmHg为预测阈值,绘制nICP参数ROC曲线所得曲线下面积)。
二、相关性分析
nICP_PI与ICP无相关性(r=0.1,P>0.05,图1);而nICP_FVd则显示了与ICP中度的但是显著的相关性(r=0.61,P<0.05,图2)。
三、Bland-Altman分析
nICP_PI和nICP_FVd均显示了比较接近0的偏倚,但是两者的95%预测置信区间均较大(图3、4)。
四、ROC曲线
nICP_PI的AUC为0.53 (P>0.05),而nICP_FVd的AUC为0.73 (P<0.05,图5),显示了中等的预测ICP≥20 mmHg能力。

图1 线性回归和Pearson相关系数 (nICP_ PI)
Fig 1 Linear regressions and Pearson's correlation coefficient with P values for nICP_PI
图2 线性回归和Pearson相关系数 (nICP_FVd)
Fig 2 Linear regressions and Pearson's correlation coefficient with nICP_FVd
图3 Bland-Altman图 (nICP_PI)
Fig 3 Bland-Altman plot showing bias and 95% CI for prediction of ICP for nICP_PI
图4 Bland-Altman图
Fig 4 Bland-Altman plot showing bias and 95% CI for prediction of ICP for nICP_FVd

图5 受试者工作特征曲线(nICP_FVd)及其曲线下面积
图5 Receiver operating characteristic curve showing AUC for nICP_FVd
讨 论
在本研究中,nICP_FVd方法显示了与ICP中度的相关性和中等的预测ICP≥20 mmHg能力。而nICP_PI则没有显示出与ICP任何的相关性和预测能力,这与Bellner等[5]之前的研究是相矛盾的,他们的研究显示PI与ICP之间具有很强的相关性。但本研究结果与Figaji等[6]的研究结果是相一致的,他们的研究显示PI不是无创性预测ICP的可靠指标;同时Danilo Cardim等[7]的研究结果也证明了这一点。考虑到输入因素的影响,不同nICP参数之间准确度的差异可以用其理论基础解释。对于nICP_PI,如前文所述,CPP降低(比如ICP增高阶段)会特异地引起舒张期流速降低(收缩期流速保持稳定),这些变化将导致PI的增高,因此有研究指出PI反比于CPP[3,8]。对于nICP_FVd,由于其源于对nCPP的评估,因此主要受nCPP计算公式的影响,当过度通气时,脑血管收缩,FVd/FVm减小,nCPP减小,nICP_FVd增大[4];同时动脉血压的波动也会引起其值的波动。尽管所有的衍生参数都反映了脑血管参数的变化,都引起脑血流流速的变化,每一种衍生参数都受不同因素的调节。
我们分析,由于PI的影响因素太多,如前文所述,PI增加并非只见于ICP增加时,比如,脑灌注压(CPP)降低(可能由于ICP增加或者动脉血压降低所致)、低碳酸血症以及动脉血压波动增加等也均可引起PI增加。因此导致了nICP_PI未显示出与ICP的相关性。但Danilo Cardim等[7]的研究结果又证明了在同一位患者的监测时间窗内,随着ICP的增高(幅度大于7 mmHg),nICP_PI显示了与ICP最好的相关性(r=0.61)。这也证明了TCD在监测脑血流动力学变化上具有独特优势。在某些特定事件中,由于脑充血导致的ICP偶发的增高或者由于颅内高压导致的CPP的降低,都可以被TCD中流速的降低所鉴别。当ICP增高时,CPP相应的降低,TCD显示特征性的高阻流速波形。随着ICP不断增高,将首先导致舒张期脑血流的减少以至消失,再进展至孤立的收缩期流速波形—“钉子波”,最终进展至振荡流速波形,这也就意味着脑血流循环停止的开始[3,9]。因此尽管本研究中的基于TCD的nICP参数没有显示出与ICP很强的相关性,但是TCD可以实时、动态地监测脑血流动力学。在ICP监测不能常规应用,或者ICP监测结果不可靠时,TCD可以作为临床主要的评估方法。
本研究分析了不同nICP参数预测ICP的偏倚及其95%预测置信区间,但是问题在于可供临床实际评估ICP所能容许的偏倚的最大范围是多少?我们在评价nICP参数时,同样应该考虑有创ICP方法相互之间的一致性。在临床实践中,脑室型ICP与脑实质型ICP同为ICP监测的主要方法,同时硬膜外型ICP也经常使用。一项评价脑室型ICP和脑实质型ICP一致性的研究[10]显示偏倚为-1.2 mmHg,95%预测置信区间为(-7.9 mmHg, 5.5 mmHg)(标准差为3.4 mmHg)。而另一项评价硬膜外ICP和脑实质型ICP一致性的研究[11]则显示偏倚为4.3 mmHg,95%预测置信区间为(-12.4 mmHg, 21.0 mmHg)(标准差为8.5 mmHg)。尽管理想状态是nICP与ICP高度一致,但必须强调的是每种nICP参数都受限于特定的干扰,比如信号衰减等,必然会影响其测量准确度。与此同时,考虑到关于有创性ICP方法的研究结果,本研究中应用的nICP方法相比于临床中仍在应用的硬膜外型ICP方法,显示了较好的偏倚(-2.2 mmHg、2.1 mmHg),类似的95%预测置信区间(-23.1 mmHg, 18.7 mmHg)、(-16.0 mmHg, 20.1 mmHg)(表1)。正如前文所述,基于TCD的nICP参数,尽管在预测绝对ICP值时存在本质上的限制,其在脑外伤或者脑出血等行去骨瓣减压术后发生的颅内高压的诊断或者预测上仍然是临床实践中一种潜在的主要评估手段,尤其在颅高压早期,可以检测到由于ICP变化所引起的脑血流动力学紊乱。
表1 nICP与ICP的比较
Tab 1 Comparisons of noninvasive ICP and invasive ICP

ParameternPearson'scorrelation95%CIforprediction(mmHg)Bias(mmHg)AUC nICP_PI550.10(-23.1,18.7)-2.20±10.670.53 nICP_FVd550.61a(-16.0,20.1)2.10±9.220.73b
aP<0.05,vsinvasive ICP;bP<0.05,vsAUC=0.5.
本研究主要的限制因素在于:①由于TCD是短时程的监测方法,因此不能行长时程持续的nICP评估,这与神经重症日常管理(翻身拍背吸痰等)所致的体位变换和因病情需要转运患者行影像学检查所致的监测中止是密不可分的。②由于计算MAP采用的是心脏水平的动脉血压,来代替大脑水平的动脉血压,这必然会影响依赖动脉血压波形分析的nICP参数的准确度,采用心脏水平的动脉血压会导致对CPP的过高评估,同样也会导致对nICP_FVd等参数中nCPP的过高估计。③脑血管阻力的变化(比如PaCO2的变化引起的)也会影响nCPP的评估,就如Czosnyka等[4]所观察到的,尽管PaCO2增加会导致CPP的降低(由于MAP的降低),但计算得到的nPP则显示了轻微的增加(主要由于脑血管扩张导致的FVd/FVm增加),在这种情况下,nICP_FVd方法会低估nICP。④本研究没有将基于数学模型的nICP参数纳入比较,主要是因为仅仅依靠文献中的描述来复制非常复杂的数学算法和模型是不可能的。
因此,在下一步的研究中,我们应该尝试克服这些限制因素,将nICP参数等准确度最大可能提升;同时扩大研究范围,分析研究不同临床条件下nICP参数的监测表现,为去骨瓣减压术后患者的监测和治疗提供更为可靠的依据。
1何兵孝, 曹宝萍, 李侠, 等. 去骨瓣减压术后经颅多普勒参数与颅内压相关性研究 [J]. 中华神经外科疾病研究杂志, 2011, 10(6): 540-542.
2CARDIM D, ROBBA C, BOHDANOWICZ M, et al. Non-invasive monitoring of intracranial pressure using transcranial doppler ultrasonography: is it possible? [J]. Neurocrit Care, 2016, 25(3):473-491.
3CHAN K H, MILLER J D, DEARDEN N M, et al. The effect of changes in cerebral perfusion pressure upon middle cerebral artery blood flow velocity and jugular bulb venous oxygen saturation after severe brain injury [J]. J Neurosurg, 1992, 77(1): 55-61.
4CZOSNYKA M, MATTA B F, SMIELEWSKI P, et al. Cerebral perfusion pressure in head-injured patients: a noninvasive assessment using transcranial Doppler ultrasonography [J]. J Neurosurg, 1998, 88(5): 802-808.
5BELLNER J, ROMNER B, REINSTRUP P, et al. Transcranial Doppler sonography pulsatility index (PI) reflects intracranial pressure (ICP) [J]. Surg Neurol, 2004, 62(1): 45-51.
6FIGAJI A A, ZWANE E, FIEGGEN A G, et al. Transcranial Doppler pulsatility index is not a reliable indicator of intracranial pressure in children with severe traumatic brain injury [J]. Surg Neurol, 2009, 72(4): 389-394.
7CARDIM D, ROBBA C, DONNELLY J, et al. Prospective study on noninvasive assessment of intracranial pressure in traumatic brain-injured patients: comparison of four methods [J]. J Neurotrauma, 2016, 33(8): 792-802.
8CZOSNYKA M, RICHARDS H K, WHITEHOUSE H E, et al. Relationship between transcranial Doppler-determined pulsatility index and cerebrovascular resistance: an experimental study [J]. J Neurosurg, 1996, 84(1): 79-84.
9CZOSNYKA M, BRADY K, REINHARD M, et al. Monitoring of cerebrovascular autoregulation: facts, myths, and missing links [J]. Neurocrit Care, 2009, 10(3): 373-386.
10KOSKINEN L O, OLIVECRONA M. Clinical experience with the intraparenchymal intracranial pressure monitoring Codman MicroSensor system [J]. Neurosurgery, 2005, 56(4): 693-698.
11EIDE P K, SORTEBERG W. Simultaneous measurements of intracranial pressure parameters in the epidural space and in brain parenchyma in patients with hydrocephalus [J]. J Neurosurg, 2010, 113(6): 1317-1325.
Twoparametersderivedfromtranscranialdopplerultrasonographyfornon-invasiveassessmentofintracranialpressureinpatientspostdecompressivecraniectomy:aretrospectivestudy
ZHENGLonglong1,YANGYanlong1,YANGYang2,CHANGTao1,LIYuqian1,LILihong1
1DepartmentofNeurosurgery,TangduHospital,FourthMilitaryMedicalUniversity,Xi'an710038;2DepartmentofNeurosurgery, 451stHospitalofChinesePeople'sLiberationArmy,Xi'an710054, China
ObjectiveThe relative accuracy of two assessment parameters for intracranial pressure by transcranial doppler ultrasonography (TCD) based on pulsatility index (nICP_PI) and diastolic flow velocity (nICP_FVd) were compared and analyzed.MethodsA total of 55 records of TCD and other clinical data from 44 patients post decompressive craniectomy were collected and analyzed by retrospectively analysis.ResultsConsidering every TCD recording as an independent event, nICP_FVd was generally showed to be the best estimator of measured intracranial pressure (ICP):r=0.61,P<0.05; Bias=-2.2 mmHg, 95% confidence interval (CI) = (-23.1 mmHg, 18.7 mmHg); area under the curve (AUC)=0.73,P<0.05, whereas nICP_PI did not show any relationship with measured ICP using any of the above statistical indicators:r=0.1,P>0.05; Bias=2.1 mmHg, 95% CI= (-16.0 mmHg, 20.1 mmHg); AUC=0.53,P>0.05.ConclusionThe parameter based on diastolic flow velocity (nICP_FVd) has been demonstrated to be the better estimator for measured ICP in patients post decompressive craniectomy in comparison to the parameter based on pulsatility index (nICP_PI), having more reliable reference value in clinical practices.
Intracranial pressure; Transcranial doppler ultrasonography; Decompressive craniectomy
1671-2897(2017)16-249-05
郑龙龙,住院医师,硕士研究生,E-mail: zhenglong--88@163.com
*通讯作者: 李立宏,副主任医师,硕士生导师,E-mail: lihongli777@163.com
R 651
A
2017-02-29;
2017-03-29)
