行为异常型额颞叶痴呆早期临床特点分析
2017-12-26李冠军徐俊梅刚岳玲王静华李华芳
李冠军 徐俊 梅刚 岳玲 王静华 李华芳
·临床研究·
行为异常型额颞叶痴呆早期临床特点分析
李冠军 徐俊 梅刚 岳玲 王静华 李华芳
研究背景行为异常型额颞叶痴呆(bvFTD)患者早期异常行为症状突出,但是由于易与其他精神病混淆、诊断标准敏感性和特异性较低,临床早期诊断困难。本文总结行为异常型额颞叶痴呆患者早期临床特点并结合近年文献进行比较,以期提高早期诊断与鉴别诊断水平。方法共23例经行为异常型额颞叶痴呆国际标准联盟诊断标准诊断的很可能的和可能的行为异常型额颞叶痴呆患者(bvFTD组),采用上海市精神卫生中心自行编制的调查表收集社会人口学资料和临床资料,总结临床特点(包括异常行为、认知功能障碍、精神病性症状、其他症状),采用简易智能状态检查量表、日常生活活动能力量表和临床痴呆评价量表进行神经心理学测验,并与国外相似研究(对照组,66例)进行比较。结果bvFTD组患者发病年龄[(50.83±11.55)岁对(57.00±10.00)岁;t=3.863,P=0.000]和明确诊断年龄[(53.22±11.55)岁对(61.00±9.00)岁;t=13.423,P=0.000]更小。异常行为方面,bvFTD组患者更多表现为淡漠或懒惰[95.65%(22/23)对65.15%(43/66);χ2=8.057,P=0.005],同情和(或)同理心缺失[95.65%(22/23)对33.33%(22/66);χ2=26.499,P=0.000];对照组患者更多表现为脱抑制行为[98.48%(65/66)对52.17%(12/23);χ2=27.514,P=0.000],持续、刻板、强迫性和(或)仪式化行为[95.45%(63/66)对30.43%(7/23);校正χ2=39.159,P=0.000];认知功能障碍方面,bvFTD组患者更多表现为失用[69.56%(16/23)对22.73%(15/66);χ2=16.484,P=0.000]和执行功能障碍[82.61%(19/23)对59.09%(39/66);χ2=4.156,P=0.041];精神病性症状方面,对照组患者更多表现为幻觉妄想[33.33%(22/66)对4.35%(1/23);χ2=7.477,P=0.006]。结论行为异常型额颞叶痴呆患者临床症状多样,记忆障碍可能是突出症状之一。与国外相似研究相比,临床症状的构成比不同可能是由于评价者对部分症状的理解存在文化差异。
痴呆; 额叶; 颞叶; 神经心理学测验
行为异常型额颞叶痴呆(bvFTD)是额颞叶变性(FTLD)较为常见的临床行为异常型。额颞叶变性在45~64 岁人群中患病率为15~22/10万[1-2],约为此年龄段阿尔茨海默病(AD)患病率的1/2,占老年前期(<65岁)痴呆的12%~22%[1]。行为异常型额颞叶痴呆临床主要表现为自知力缺失、情感迟钝、人际交往障碍、社会交往障碍和隐匿起病共5组核心症状[3]。此类患者多首次就诊于精神科,早期识别和明确诊断较为困难,淡漠症状易误诊为精神分裂症[4],刻板行为、重复言语易误诊为强迫症[5]。早期诊断标准与病理学符合率较低,敏感性和特异性亦较低,一直反复修订,如Brun诊断标准[6]、Neary诊断标准[7]、Mckhann诊断标准[8]、Rascovsky等[9-10]于2007年提出的行为异常型额颞叶痴呆诊断标准和2011年提出的行为异常型额颞叶痴呆国际标准联盟(FTDC)诊断标准。研究显示,FTDC诊断标准的敏感性较Neary诊断标准明显提高,176例经病理学证实的行为异常型额颞叶痴呆患者中149例符合FTDC诊断标准中可能的(possible)行为异常型额颞叶痴呆,灵敏度为84.66%;而Neary诊断标准的灵敏度仅为51.97%(79/152)[10]。将FTDC诊断标准与我国专家共识、多模态影像学和生物学标志物研究相结合有望提高行为异常型额颞叶痴呆的诊断与治疗水平[11]。行为异常型额颞叶痴呆的早期症状无特异性,似精神病[12]或表现为帕金森综合征[13],临床诊断不能完全依靠影像学、基因检测。本研究总结23例行为异常型额颞叶痴呆患者的临床特点并结合近年文献进行比较,以期有助于临床早期诊断与鉴别诊断。
资料与方法
一、临床资料
1.纳入标准 (1)行为异常型额颞叶痴呆的诊断符合FTDC诊断标准中很可能的(probable)或可能的行为异常型额颞叶痴呆。(2)能够配合神经心理学测验。(3)本研究经上海市精神卫生中心伦理委员会审核批准,所有患者或其家属均知情同意并签署知情同意书。
2.排除标准 (1)合并严重躯体疾病。(2)伴脑血管病、帕金森病等可能影响研究结果的中枢神经系统疾病。(3)不能配合神经心理学测验。
3.一般资料 (1)行为异常型额颞叶痴呆组(bvFTD组):选择2012年7月-2014年1月在上海市精神卫生中心和南京医科大学附属脑科医院门诊或住院治疗的很可能的或可能的行为异常型额颞叶痴呆患者23例,男性11例,女性12例;年龄29~75岁,平均(54.83±12.10)岁;发病年龄27~73岁,平均(50.83±11.54)岁;明确诊断年龄29~75岁,平均(53.22±11.55)岁;受教育程度6~15年,平均(10.74±3.05)年。(2)对照组:以2014年国外文献[14]报道的很可能的或可能的行为异常型额颞叶痴呆患者作为对照组,共66例,男性43例,女性23例;平均发病年龄(57±10)岁;平均明确诊断年龄(61±9)岁。两组患者一般资料比较,性别差异无统计学意义(P=0.133);而发病年龄和明确诊断年龄,bvFTD组低于对照组且差异有统计学意义(均P=0.000,表1)。
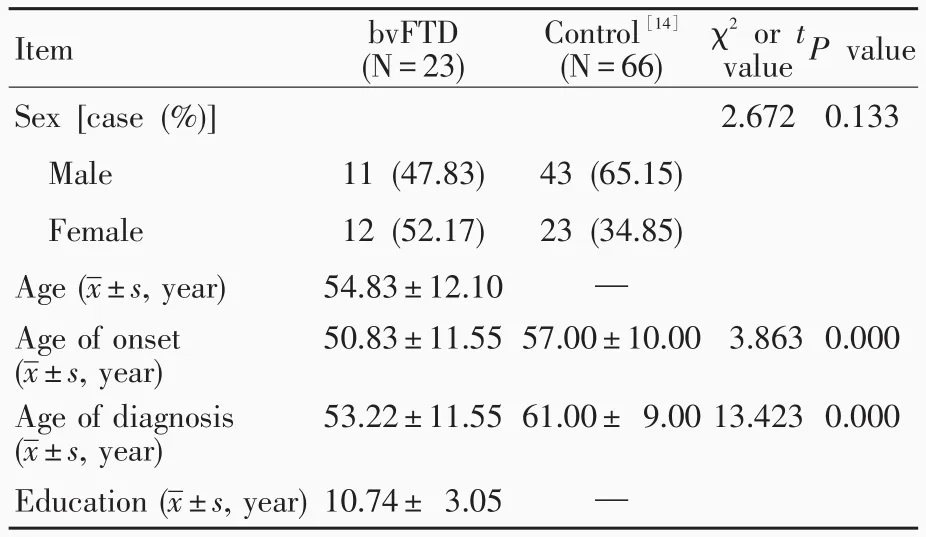
表1 两组患者一般资料的比较Table 1.Comparison of general data between 2 groups
二、研究方法
1.临床资料采集 采用上海市精神卫生中心自行编制的调查表记录患者社会人口学资料和临床资料,包括研究编号、姓名、联系方式、性别、年龄、受教育程度、职业、婚姻、既往史、个人史、家族史,以及发病年龄、明确诊断年龄、诱因、诊断、治疗方案等。
2.临床评价 由具有丰富临床经验的高年资医师进行临床评价:(1)异常行为,包括脱抑制行为,淡漠或懒惰,同情和(或)同理心缺失,持续、刻板、强迫性和(或)仪式化行为,饮食行为改变(包括饮食习惯改变、贪食、异食等)。(2)认知功能障碍,包括记忆障碍、失语、失用、执行功能障碍。(3)精神病性症状,如幻觉妄想。(4)其他症状,包括激越攻击、易激惹。
3.神经心理学测验 由经过专业训练的神经心理学医师采用简易智能状态检查量表(MMSE)和日常生活活动能力量表(ADL),由富有临床经验的高年资医师采用临床痴呆评价量表(CDR)对患者进行神经心理学测验。(1)MMSE量表:用于评价认知功能,包括时间和地点定向力(10分)、词汇学习记忆能力(6分)、注意力和计算力(5分)、物体命名能力(2分)、言语表达和理解力(6分)、图形描画(1分)等项内容,总评分为30分,评分<24分为认知功能障碍。(2)ADL量表:该量表由躯体生活自理量表(PSMS)和工具性日常生活活动能力量表(IADL)组成,共包括14项内容,每项评分1~4分,1分,完全可以自理;2分,可以自理,但有些困难;3分,需他人帮助;4分,完全不能自理,≥2项能力缺失或总评分>22分为痴呆。(3)CDR量表:用于评价认知功能,包括记忆力、定向力、判断和解决问题能力、工作和社会交往能力、家庭生活和个人业余爱好、独立生活能力共6项内容,每项分为0~3分共计5级,0分,正常;0.50分,可疑异常;1分,轻度异常;2分,中度异常;3分,重度异常,各项评分相加以获得总评分。
4.统计分析方法 采用SPSS 11.5统计软件进行数据处理与分析。计数资料以相对数构成比(%)或率(%)表示,采用χ2检验或校正χ2检验;呈正态分布的计量资料以均数±标准差(x±s)表示,采用两独立样本的t检验。以P≤0.05为差异具有统计学意义。
结 果
两组患者临床特点比较,异常行为方面bvFTD组患者更多表现为淡漠或懒惰(P=0.005),同情和(或)同理心缺失(P=0.000);对照组患者更多表现为脱抑制行为(P=0.000),持续、刻板、强迫性和(或)仪式化行为(P=0.000);而饮食行为改变组间差异无统计学意义(P=0.930,表2)。认知功能障碍方面bvFTD组患者更多表现为失用(P=0.000)和执行功能障碍(P=0.041),而失语组间差异无统计学意义(P=0.708,表2)。精神病性症状方面对照组患者更多表现为幻觉妄想(P=0.006,表2)。其他症状方面[激越攻击(P=0.702)和易激惹(P=0.523)]bvFTD组与对照组差异无统计学意义(表2)。由于对照组未进行神经心理学测验,故无法比较两组患者的神经心理学测验结果。

表2 两组患者临床特点的比较Table 2. Comparison of clinical characteristics between 2 groups
讨 论
本研究曾尝试根据临床症状从不典型精神分裂症、难治性抑郁症中鉴别诊断出可能的行为异常型额颞叶痴呆,其中1例27岁发病男性患者,病程缓慢,表现为生活疏懒、常独坐发呆、淡漠、答非所问、言语简单和易跌倒等症状,曾诊断为潜隐型精神分裂症、亚木僵,抗精神病药疗效欠佳,临床医师注意到进展性病程、认知功能障碍特点,结合影像学检查方诊断为很可能的行为异常型额颞叶痴呆,最终经基因检测证实;1例50岁女性患者每日去超市购买同一种水果,表现为明显刻板行为,难以用其他精神障碍解释,MRI显示额叶、前颞叶明显萎缩,提示行为异常型额颞叶痴呆的诊断。除此2例外,并未在精神科初筛中筛选出更多的行为异常型额颞叶痴呆患者。
本研究行为异常型额颞叶痴呆患者发病年龄为(50.83±11.55)岁、明确诊断年龄为(53.22±11.55)岁,存在诊断延迟,由于患者隐匿起病,症状未受重视,早期诊断困难,异常行为仍是诊断行为异常型额颞叶痴呆的最主要临床依据。如果注意到行为异常型额颞叶痴呆多于老年前期发病,存在异常行为、认知功能障碍和影像学异常等,结合敏感性较高的诊断标准可以减少漏诊,仅有异常行为而缺乏明显认知功能障碍和影像学异常时则诊断困难。
本研究选择2014年Chare等[14]报告的66例行为异常型额颞叶痴呆患者作为对照,以额叶特征性表现如脱抑制行为,淡漠或懒惰,同情和(或)同理心缺失,持续、刻板、强迫性和(或)仪式化行为,饮食行为改变(包括饮食习惯改变、贪食、异食等)和执行功能障碍等总结行为异常型额颞叶痴呆的临床特点,结果显示,本研究纳入患者与国外文献报道有较大差异,对照组出现脱抑制行为及持续、刻板、强迫性和(或)仪式化行为的比例超过90%,高于本研究纳入患者,而淡漠或懒惰及同情和(或)同理心缺失比例低于本研究纳入患者,而两项研究饮食行为改变和激越攻击、易激惹发生率相近,究其原因可能包括以下几方面:(1)某些临床评价的准确性有所欠缺。临床医师的关注点和症状挖掘深度可能影响临床症状的评价,对于病程较长的患者可能仅关注主要症状。一般而言,异常行为易引起临床医师的重视,而淡漠或懒惰、同情和(或)同理心缺失等易忽视,本研究纳入患者淡漠或懒惰、同情和(或)同理心缺失比例较高,表明临床医师较为重视行为异常型额颞叶痴呆核心症状的询问,失用、执行功能障碍比例亦较高,提示本研究纳入患者总体痴呆程度较重,MMSE评分和CDR评分也有所体现。(2)评价者对临床症状的理解存在文化差异。对于激越攻击、易激惹等较客观、易识别的行为,评价者易达成一致,而对于社会行为不当、无礼貌、行为举止不得体和冲动、鲁莽等脱抑制行为的判断有所不同。(3)不同病理亚型患者的临床表现有所不同,如C9ORF72基因突变患者存在更明显的持续、刻板、强迫性和(或)仪式化行为[15-17]。两组患者均未进行亚型分类,这可能也是临床症状构成比不一致的原因。
行为异常型额颞叶痴呆患者的记忆障碍是一个有趣的话题。即使包含部分早发型患者,本研究纳入患者中以记忆障碍首发的比例达91.30%(21/23),如此高的发生率,是否提示混入阿尔茨海默病患者,还是行为异常型额颞叶痴呆患者也可以出现明显的记忆障碍,业已证实早期情景记忆损害是诊断阿尔茨海默病的主要临床依据[18]。可能正是受到这种传统观点的影响,结合Neary诊断标准[17]将严重的记忆障碍作为排除依据、FTDC诊断标准[10]将早期情景记忆相对保留作为诊断的支持依据,对行为异常型额颞叶痴呆情景记忆损害的研究较少。2010年,Hornberger等[17]的研究显示,进展性行为异常型额颞叶痴呆患者的情景记忆损害与阿尔茨海默病患者相似,故仅依据记忆障碍评价并不能有效鉴别诊断。Pennington等[19]的研究具有一定代表性,纳入14例行为异常型额颞叶痴呆患者和6例行为异常型额颞叶痴呆拟表型,以14例阿尔茨海默病患者和15例正常者作为对照,通过记忆功能评价和影像学检查发现,行为异常型额颞叶痴呆患者记忆功能评分与阿尔茨海默病患者无明显差异,但二者脑萎缩部位有所不同,前者表现为前额叶萎缩、后者为中颞叶萎缩。因此认为,行为异常型额颞叶痴呆患者记忆障碍程度与阿尔茨海默病相似,但神经网络损害部位不同。Hornberger和 Piguet[20]对额颞叶痴呆的情景记忆损害提出几个重要观点:第一,尽管主要表现为记忆障碍的痴呆更可能是阿尔茨海默病,但特异性较低,并不能排除行为异常型额颞叶痴呆;第二,行为异常型额颞叶痴呆患者记忆障碍特点提示其脑部病理改变部位与阿尔茨海默病不同,尽管目前对早期行为异常型额颞叶痴呆是否累及中颞叶仍有争议,但其早期累及前额叶眶额部和内侧面却已达成共识,而额叶眶额部对记忆的形成和提取有重要作用[21-22];第三,既往关于行为异常型额颞叶痴呆记忆障碍的研究结论矛盾,其主要原因是采用的记忆功能评价工具对记忆的重现和再认过程关注度不够,不能有效区别额叶与颞叶损伤类型。因此,记忆障碍并不能作为有效鉴别行为异常型额颞叶痴呆与阿尔茨海默病等其他痴呆的依据[20,23-24],经病理学证实的行为异常型额颞叶痴呆患者也可能存在情景记忆损害。
本研究的不足之处在于:病例数较少,缺乏病理学证据,尽管预计从精神分裂症、难治性抑郁症中筛查出行为异常型额颞叶痴呆,但实际很难做到。国外关于行为异常型额颞叶痴呆的高质量研究多有病理学证据的支持,并于生前进行系统临床资料收集和随访。本研究在缺乏病理学证据的前提下,保证入组相对较早期患者的同时,保证诊断的可靠性存在较大难度,对临床症状存疑、缺乏强有力影像学证据的患者尽可能不纳入本研究,也是导致病例数较少的原因之一。
[1]Knopman DS,Roberts RO.Estimating the number of persons with frontotemporal lobar degeneration in the US population.J Mol Neurosci,2011,45:330-335.
[2]Borroni B,Alberici A,Grassi M,Turla M,Zanetti O,Bianchetti A, Volta GD,Rozzini R,Gilberti N, Bellelli G. Is frontotemporal lobar degeneration a rare disorder:evidence from a preliminary study in Brescia county,Italy.J Alzheimers Dis,2010,19:111-116.
[3]Piguet O,Hornberger M,Mioshi E,Hodges JR.Behaviouralvariant frontotemporal dementia:diagnosis,clinical staging,and
[4]management.Lancet Neurol,2011,10:162-172.Wang BL,Wang HL,Cui RX,Xie HG,Yu X.One case report of frontotemporal dementia misdiagnosed as schizophrenia.Lin Chuang Jing Shen Yi Xue Za Zhi,2013,23:276[.王百灵,王华丽,崔瑞雪,解恒革,于欣.额颞叶痴呆误诊为精神分裂症1
[5]例.临床精神医学杂志,2013,23:276.]Ghio L,Cervetti A,Pannocchia F,Natta W.The diagnostic challenge of frontotemporal dementia in psychiatric patients:a
[6]case report.Gen Hosp Psychiatry,2012,34:320.Brun A,Englund B,Gustafson L,Passant U,Mann DM,Neary D,Snowden JS.Clinical and neuropathological criteria for frontotemporal dementia:the Lund and Manchester Groups.J
[7]Neurol Neurosurg Psychiatry,1994,57:416-418.Neary D,Snowden JS,Gustafson L,Passant U,Stuss D,Black S,Freedman M,Kertesz A,Robert PH,Albert M,Boone K,Miller BL,Cummings J,Benson DF.Frontotemporal lobar degeneration:a consensus on clinical diagnostic criteria.
[8]Neurology,1998,51:1546-1554.Mckhann GM,Albert MS,Grossman M,Miller B,Dickson D,Trojanowski JQ. Clinical and pathological diagnosis of frontotemporal dementia:report of the Work Group on Frontotemporal Dementia and Pick's Disease.Arch Neurol,
[9]2001,58:1803-1809.Rascovsky K,Hodges JR,Kipps CM,Johnson JK,Seeley WW,Mendez MF,Knopman D,Kertesz A,Mesulam M,Salmon DP,Galasko D,Chow TW,Decarli C,Hillis A,Josephs K,Kramer JH,Weintraub S,Grossman M,Gorno-Tempini ML,Miller BM.Diagnostic criteria for the behavioral variant of frontotemporal dementia(bvFTD):current limitations and future directions.
[10]Alzheimer Dis Assoc Disord,2007,21:14-18.Rascovsky K,Hodges JR,Knopman D,Mendez MF,Kramer JH,Neuhaus J,van Swieten JC,Seelaar H,Dopper EG,Onyike CU,Hillis AE,Josephs KA,Boeve BF,Kertesz A,Seeley WW,Rankin KP,Johnson JK,Gorno-Tempini ML,Rosen H,Prioleau-Latham CE,Lee A,Kipps CM,Lillo P,Piguet O,Rohrer JD,Rossor MN,Warren JD,Fox NC,Galasko D,Salmon DP,Black SE,Mesulam M,Weintraub S,Dickerson BC,Diehl-Schmid J,Pasquier F,Deramecourt V,Lebert F,Pijnenburg Y,Chow TW,Manes F,Grafman J,Cappa SF,Freedman M,Grossman M,Miller BL.Sensitivity of revised diagnostic criteria for the behavioural variant of frontotemporal dementia.Brain,2011,
[11]134:2456-2477.Gu XH,Xu J.Research progress of behavioral variant frontotemporal dementia.Zhongguo Xian Dai Shen Jing Ji Bing Za Zhi,2015,15:531-538.[顾小花,徐俊.行为异常型额颞叶痴呆研究进展.中国现代神经疾病杂志,2015,15:531-538.]
[12]Mendez M,Carr A,Paholpak P.Psychotic-like speech in frontotemporal dementia.J Neuropsychiatry Clin Neurosci,2017,29:183-185.
[13]Park HK,Park KH,Yoon B,Lee JH,Choi SH,Joung JH,Yoon SJ,Kim BC,Kim SH,Kim EJ,Na DL,Park KW.Clinical characteristics of parkinsonism in frontotemporal dementia according to subtypes.J Neurol Sci,2017,372:51-56.
[14]Chare L,Hodges JR,Leyton CE,Mcginley C,Tan RH,Kril JJ,Halliday GM.New criteria for frontotemporal dementia syndromes:clinical and pathological diagnostic implications.J
[15]Neurol Neurosurg Psychiatry,2014,85:865-870.Snowden JS,Rollinson S,Thompson JC,Harris JM,Stopford CL,Richardson AM,Jones M,Gerhard A,Davidson YS,Robinson A,Gibbons L,Hu Q,DuPlessis D,Neary D,Mann DM,Pickering-Brown SM.Distinct clinical and pathological characteristics of frontotemporal dementia associated with
[16]C9ORF72 mutations.Brain,2012,135:693-708.Snowden JS,Hu Q,Rollinson S,Halliwell N,Robinson A,Davidson YS,Momeni P,Baborie A,Griffiths TD,Jaros E,Perry RH,Richardson A,Pickering-Brown SM,Neary D,Mann DM.The most common type of FTLD-FUS(aFTLD-U)is associated with a distinct clinical form of frontotemporal dementia but is not related to mutations in the FUS gene.Acta Neuropathol,2011,122:99-110.
[17]Hornberger M,Piguet O,Graham A,Nestor P,Hodges J.How preserved is episodic memory in behavioral variant frontotemporal dementia?Neurology,2010,74:472-479.
[18]Dubois B,Feldman HH,Jacova C,Dekosky ST,Barberger-Gateau P,Cummings J,Delacourte A,Galasko D,Gauthier S,Jicha G,Meguro K,O'brien J,Pasquier F,Robert P,Rossor M,Salloway S,Stern Y,Visser PJ,Scheltens P.Research criteria for the diagnosis of Alzheimer's disease:revising the NINCDSADRDA criteria.Lancet Neurol,2007,6:734-746.
[19]Pennington C,Hodges JR,Hornberger M.Neural correlates of episodic memory in behavioral variant frontotemporal dementia.J Alzheimers Dis,2011,24:261-268.
[20]Hornberger M,Piguet O.Episodic memory in frontotemporal
[21]dementia:a critical review.Brain,2012,135:678-692.Duarte A,Henson RN,Knight RT,Emery T,Graham KS.Orbito-frontal cortex is necessary for temporal context memory.J Cogn
[22]Neurosci,2010,22:1819-1831.Kamminga J,O'callaghan C,Hodges JR,Irish M.Differential prospective memory profiles in frontotemporal dementia
[23]syndromes.J Alzheimers Dis,2014,38:669-679.Bertoux M,de Souza L,Corlier F,Lamari F,Bottlaender M,Dubois B,Sarazin M,Elsevier S.Two distinct amnesic profiles in behavioral variant frontotemporal dementia.Biol Psychiatry,
[24]2014,75:582-588.Wong S,Bertoux M,Savage G,Hodges J,Piguet O,Hornberger M.Comparison of prefrontal atrophy and episodic memory performance in dysexecutive Alzheimer's disease and behavioralvariant frontotemporal dementia.J Alzheimers Dis,2016,51:889-903.
Analysis on early clinical features of behavioral variant frontotemporal dementia
LI Guan-jun1,XU Jun2,MEI Gang3,YUE Ling1,WANG Jing-hua1,LI Hua-fang1
1Shanghai Mental Health Center,Shanghai 200030,China
2Department of Neurology,Beijng Tiantan Hospital,Capital Medical University,Beijing 100050,China
3Department of Geriatric Psychiatry,Brain Hospital Affiliated to Nanjing Medical University,Nanjing 210029,Jiangsu,China
LI Guan-jun and XU Jun contributed equally to this study
Corresponding author:LI Hua-fang(Email:lhlh_5@163.com)
BackgroundAlthough the early behavioral symptoms of behavioral variant frontotemporal dementia(bvFTD)are prominent,early diagnosis for bvFTD is difficult due to confusion with other mental disorders,and lack of sensitivity and specificity of diagnostic criteria,etc.In this paper,we summarized the important reviews in recent years and analyzed the clinical characteristics of bvFTD patients to improve the detection of early symptoms in bvFTD.MethodsTwenty-three possible or probable bvFTD patients were diagnosed according to International Behavioral Variant Frontotemporal Dementia Criteria Consortium(FTDC).Self-designed questionnaires designed by Shanghai Mental Health Center were used to collect sociodemographic data and general information of patients.Their clinical characteristics were summarized,including abnormal behaviors,cognitive impairment,psychotic symptoms and other symptoms.Mini-Mental State Examination(MMSE),Activities of Daily Living(ADL)and Clinical Dementia Rating Scale(CDR)were used to make neuropsychological tests and compare with similar overseas studies(control group,N=66).ResultsEleven male patients and 12 female patients were included in our study.Compared with control group,the average age of onset[(50.83±11.55)years vs.(57.00±10.00)years;t=3.863,P=0.000]and average age of diagnosis[(53.22±11.55)years vs.(61.00±9.00)years;t=13.423,P=0.000]of bvFTD patients were smaller.The study showed that bvFTD patients had more apathy or indolence[95.65%(22/23)vs.65.15%(43/66);χ2=8.057,P=0.005],loss of sympathy or empathy[95.65%(22/23)vs.33.33%(22/66);χ2=26.499,P=0.000],while patients in control group showed more derepression behavior[98.48%(65/66)vs.52.17%(12/23);χ2=27.514,P=0.000]and continuous,stiff,obsessive and/or ritualized behavior[95.45%(63/66)vs.30.43%(7/23);adjusted χ2=39.159,P=0.000].For cognitive impairment,bvFTD patients presented apraxia[69.56%(16/23)vs.22.73%(15/66);χ2=16.484,P=0.000]and executive dysfunction[82.61%(19/23)vs.59.09%(39/66);χ2=4.156,P=0.041].In psychotic symptoms,patients in control group showed hallucination and delusion[33.33%(22/66)vs.4.35%(1/23);χ2=7.477,P=0.006].ConclusionsWhile the behavioral symptoms of bvFTD patients are varied,memory disorder can be one of the primal symptoms.Compared with similar foreign studies,the different composition of behavior symptoms of our bvFTD patients may be caused by cultural differences among evaluators in the understanding of some clinical symptoms in patients.
Dementia; Frontal lobe; Temporal lobe; Neuropsychological tests
This study was supported by Shanghai Municipal Commission of Health and Family Planning Scientific Research Plan Project(No.2012-4123)and Shanghai Mental Health Center Scientific Research Plan Project(No.2012-YJ-03).
10.3969/j.issn.1672-6731.2017.11.010
李冠军,徐俊并列为本文第一作者
上海市卫生和计划生育委员会科研课题计划项目(项目编号:2012-4123);上海市精神卫生中心科研课题计划项目(项目编号:2012-YJ-03)
200030上海市精神卫生中心(李冠军,岳玲,王静华,李华芳);100050首都医科大学附属北京天坛医院神经内科(徐俊);210029南京医科大学附属脑科医院老年精神科(梅刚)
李华芳(Email:lhlh_5@163.com)
2017-10-27)
2018第十八次中国脑血管病大会征文通知
由中华医学会、中华医学会神经病学分会主办,中华医学会神经病学分会脑血管病学组、山东省医学会、山东省医学会神经病学委员会共同承办的2018第十八次中国脑血管病大会拟定于2018年4月19-21日在山东省青岛市召开。届时将邀请国内外著名神经病学和脑血管病专家进行大会报告。会议将密切结合指南与实践、基础与临床,倡导跟着指南行动,兼顾普及与提高,围绕脑血管病领域最新热点和迫切需要解决的问题,以专题讲座、论文发言、讨论与争鸣、视频演示、专家面对面等多种形式进行交流。会议内容包括脑血管病基础研究,脑血管病病因、危险因素和病理生理学机制研究,脑血管病一二级预防,脑血管病影像学诊断与评价,缺血性脑血管病急性期诊断与治疗,出血性脑血管病诊断与治疗,血管内介入诊断与治疗新进展,脑静脉系统疾病诊断与治疗,少见脑血管病诊断与治疗,脑血管病康复实践与研究,重症脑血管病,脑血管病护理学,复杂疑难脑血管病病例讨论,最新指南解读,转化医学、循证医学和精准医学等在脑血管病领域的应用等。欢迎全国同道积极参加,踊跃投稿。与会者将授予国家级继续医学教育Ⅰ类学分。
1.征文内容 脑血管病流行病学调查,脑血管病危险因素筛查,脑血管病遗传学研究,脑血管病一二级预防,脑血管病病因、发病机制和病理生理学研究,脑血管病评价与诊断,神经血管影像学,脑血管病急救和组织管理体系,短暂性脑缺血发作、脑梗死、脑栓塞、脑出血、蛛网膜下隙出血、脑静脉系统血栓形成、少罕见脑血管病、血管性认知损害和痴呆、脑卒中后抑郁等,脑血管介入治疗,脑血管病外科治疗,危重症脑血管病与神经重症监护,脑血管病并发症,脑血管病护理学,脑血管病康复治疗与研究,脑血管病与转化医学,脑血管病与精准医学,脑血管病规范化诊断与治疗(循征医学、分类、指南、共识、规范、工具等)。
2.征文要求 尚未在国内外公开发表的论文摘要1份,要求内容科学性强、重点突出、统计数据准确可靠、结论恰当、文字通顺精炼,字数800~1000字,请按照目的、方法、结果和结论四部分格式书写,并于文题下注明作者姓名(第一作者和通讯作者)、工作单位(精确到科室)、邮政编码、联系方式和Email地址。为确保投稿后的通讯效率,请第一作者或通讯作者直接投稿,不要请他人代投,尽量避免同一科研单位或科室的稿件通过一个用户名投稿。
3.投稿方式 会议仅接受网络投稿,请登录会议网站cmaccvd2018.medmeeting.org,在线注册并投稿。
4.截稿日期 2018年4月5日。
5.联系方式 北京市东城区东四西大街42号中华医学会学术会务部。邮政编码:100710。联系人:张悦。联系电话:(010)85158559。传真:(010)65123754。Email:zhangyue@cma.org.cn。详情 请登录会议 官方网址 http://cmaccvd2018.medmeeting.org。
