糖尿病胰岛素强化治疗病人的低血糖发生原因及护理
2017-12-05金春苗温苏景
金春苗 温苏景
[摘要] 目的 分析胰岛素强化治疗糖尿病患者引起的低血糖发生原因及护理方法。 方法 抽取该院2014年1月—2017年3月收治的130例初次使用胰岛素强化治疗的糖尿病患者作为实验对象,按年龄、并发症数量分为不同组别A和B组,采取实时动态监测患者血糖水平,研究分析胰岛素强化治疗引起的低血糖相关性,总结护理干预效果。结果 糖尿病并发症患者的低血糖明显高于无并发症患者(P<0.05),年龄方面,40~55岁患者并发症和低血糖明显低于55~70岁患者(P<0.05)。结论 糖尿病胰岛素强化治疗引起患者低血糖与患者年龄、并发症发生有密切关联,两者有正相关系,实行有效的健康指导护理和实时监测血糖水平能预防低血糖的发生。
[关键词] 糖尿病胰岛素强化治疗;低血糖发生;原因;护理
[中图分类号] R59 [文献标识码] A [文章编号] 1672-4062(2017)07(b)-0141-02
随着人们生活、工作节奏的加快,生活规律被打乱,无节制、无规律、缺少运动的生活习惯导致血糖、血压负荷,易引发高血压、糖尿病。世界卫生组织2015年公布我国糖尿病患者逞大幅度上升趋势,随着我国老龄化人口加重,糖尿病这一疾病也不断增加[1]。目前临床治疗仍以胰岛素强化治疗为主,但有不少患者强化治疗后出现低血糖反应,该院于2014年1月—2017年3月通过对130例患者实时监测血糖水平并记录,研究过程中发现,胰岛素强化治疗所引起的低血糖患者与并发症数量、年龄有相关性,通过对患者采取有效的护理干预,取得了较好的效果,现报道如下。
1 资料与方法
1.1 一般资料
抽取该院收治的130例初次使用胰岛素强化治疗的糖尿病患者作为实验对象,临床普遍表现为有明显饥饿感、心慌乏力、出汗、交感神经兴奋等症状,所有患者均符合《中华医学会糖尿病诊断标准》,按并发症数量、年龄段分为A组和B组,A组男患42例,女患23例,年龄41~73岁,平均年龄(53.4±4.6)岁,病程6~12年,平均病程(8.2±3.3)年。B组男患39例,女患26例,年龄38~74岁,平均年龄(52.8±4.8)岁,病程5.6~11年,平均病程(7.8±3.5)年。两组患者一般资料差异无统计学意义(P>0.05)
1.2 低血糖诊断标准
以7 d为观察期,用血糖检测仪对患者进行三餐前、睡前、凌晨1:00、凌晨5:00以及运动过后监测手指血糖,如出现低血糖反应,如饥饿、出汗、乏力、交感神经兴奋时,立即监测血糖水平,空腹血糖值低于4.4 mmol/L,即为低血糖反应,分析原因并采取护理措施。
1.3 胰岛素强化治疗方法
130例糖尿病患者均给予注射胰岛素强化治疗,在用餐前均皮下注射诺和灵A,睡觉之前再注射诺和灵B,早餐前皮下注射诺和灵30 R,根据患者不同症状,选择不同剂量,一般胰岛素注射剂量控制在30~60 U/d。
1.4 低血糖原因分析
实验患者年龄偏老龄化,以55~65岁患者居多,具有病程长特点,病程6~12年,平均病程(78.2±3.3)年,病程长影响胰岛素降解的速度,年龄大导致肝肾解毒功能衰弱,新陈代谢和胰升糖素不能引起血糖较好的反应,胰岛素不能发挥清除功能,药物半衰期长。患者没有正确持续的服药,疾病认知观念不足。
1.5 护理措施
①健康指导:向患者耐心讲解糖尿病发病原因,用药指导及预防知识,必要时可制作健康小手册发给患者,加强患者对疾病的掌握度,指导患者观察疾病中的不适感,如胰岛素强化治疗中也会出现低血糖症状,告诉患者出现低血糖时的症状和处理方法。使患者意识到低血糖的发生并自救。②生活护理:护理人员根据患者情况制定科学、合理的饮食方案,使饮食和药物达到平衡,叮嘱患者应按饮食方案进食,注意饮食规律。指导患者进行适当的运动,增强身体免疫功能,以餐后1~2 h运动为宜,胰岛素注射短时间内不宜适动。③用药护理:护理人员按医嘱为患者分配胰岛素剂量,并根据患者身体情况及运动、饮食等进行调整,一般情况下指导患者在进餐前注射胰岛素,可选择不同部位注射,注意避免刺伤血管,在患者胰岛素强化治疗中应密切观察患者状况,以防低血糖及并发症的产生,对于年龄较大患者,尤其加強看护。
1.6 观察指标
观察患者三餐前、睡前、凌晨3:00及运动后血糖值越接近正常值,低血糖越少,说明患者血糖水平已得到控制,护理效果明显。
1.7 统计方法
采用SPSS 14.0统计学软件处理,(x±s)表示计量资料,经t检验;%表示计数资料,经χ2检验;P<0.05为差异有统计学意义。
2 结果
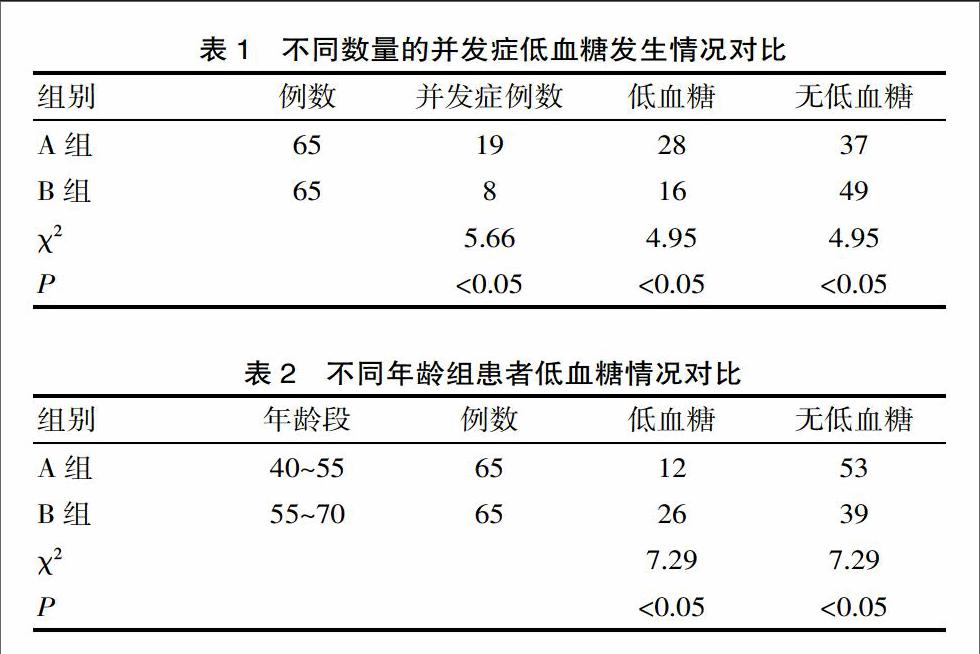
2.1 不同数量的并发症低血糖患病情况对比
A组并发症患者19 例,低血糖为28例,无低血糖37例,B组并发症患者8例,低血糖为16例,无低血糖49例,并发症数量多会导致低血糖的增加,差异有统计学意义(P<0.05),详见表1。
2.2 不同年龄组患者低血糖情况对比
A组患者年龄段40~55岁,低血糖12例,无低血糖53例,B组患者年龄段55~70岁,低血糖26例,无低血糖39例,年龄老化会导致低血糖的增加,差异有统计学意义(P<0.05),详见表2。
3 结论
糖尿病患者在胰岛素注射治疗过程中出现低血糖症状,医护人员应高度重视,因为出现低血糖会导致糖尿病、病情迅速扩展,若不及时治疗会对大脑血管产生损伤,诱发心脑血管疾病,严重威协患者生命质量,在胰岛素使用过程中,应密切观察患者情况,给予科学、合理的用药指导,根据患者自身情况调整剂量[2]。保证有效的控制血糖水平。如在治疗中出现低血糖患者,病情加重,意识模糊及昏迷患者,应及时掌握患者病程及用药史,根据患者患病史、年龄、并发症、用药情况采取对应的治疗措施。护理过程中除了将患者血糖控制在正常范围,还应注意血糖忽高忽低的大幅波动,防止并发症的发生。有异常情况立即报告主治医生,对患者加强治疗期间的预防指导,叮嘱患者家属合理安排饮食,干预患者不良生活习惯,如抽烟、喝酒,帮助患者建立规律的作息时间和适当的运动指导,定期监测血糖水平并记录。endprint
糖尿病胰岛素强化治疗中出现的低血糖主要以心慌、乏力、出汗、饥饿为主要表现,严重者还会出现意识障碍,这与患病病程较长有很大关系,糖尿病属于终身性疾病,长期的用药导致药物半衰期长,患者肾功能减退,肝脏糖量的储存减少,胰升糖素和生长激素对低血糖反应较弱,所以糖异生功能下降也带动胰岛素消除能力下降。患者对低血糖重视度不够,不能敏感的察觉低血糖症状,未认识到低血糖诱发的危害性。如果患者能快速感知低血糖变化,实时监测血糖水平,能降低低血糖的发生率。
糖尿病患者胰岛素强化治疗期间发生低血糖的护理。该院通过对130例糖尿病胰岛素强化治疗患者进行研究发现,胰岛素强化治疗期间引起的低血糖与患者年龄及并发症有密切的关系,因此,在胰岛素强化治疗期间的低血糖患者应采取针对性、个性化的护理措施,针对不同情况的糖尿病患者,根据症状、血糖水平、病程年限,选择合适的胰岛素种类和注射方法,严格分配注射剂量。患者在运动及饮食上发生变动时,注射剂量也应随之改变,剂量随患者运动量的增加而减少,运动量减少而增加,护理人员应规范科学掌握注射剂量。规定患者在用餐前注射胰岛素,可选择不同部位注射,尽量不要在同一部位反复注射[3]。对低血糖及老年患者,并发症患者,均加强血糖监测,实时血糖监测有助于发现不良症状,及时预防。对患者加强健康教育:定期向患者讲解糖尿病知识或制作宣传手册发放患者手中,充分让患者了解糖尿病发病原因,治疗方法、预防知识,告知患者在胰岛素强化治疗期间中发生的不良症状,让患者做好预防准备。指导教会患者用血糖监护仪测量血糖,测量频率,用药剂量及注意事项,全面提高患者对糖尿病知识及治疗过程中不良反应的救治措施。飲食和运动指导,根据不同患者的病情,采取个性化的饮食和运动指导方案,尽量以饮食与药量平衡为标准,根据患者口味,状况制定饮食方案。建议患者参加适当的运动,如餐后1~2 h可慢走30 min,增加活动量,做到增强抵抗力,预防并发症的发生。告知患者在胰岛素治疗期间,禁食烟、酒,以清淡,高蛋白质为主,合理的膳食是维持正常血糖的重要途径。
综上所述,糖尿病胰岛素强化治疗出现的低血糖反应,该院经过研究发现,低血糖与患者并发症、年龄在密切关系,并发症越多,低血糖发生率越多,年龄越大,发生低血糖的机会也就越大,该院通过对患者实行全面综合的护理干预,从药物指导、实时血糖监测、健康指导、制定饮食和运动方案等4个方面进行护理干预,做到实时监测血糖,以预防为主,减少低血糖的发生,控制并发症的产生,提高患者生活质量,因此,针对糖尿病胰岛素强化治疗中出现的低血糖,采用有效的护理干预,值得临床广泛引用。
[参考文献]
[1] 李艳.糖尿病胰岛素强化治疗所致低血糖反应的发生原因和护理干预措施[J].糖尿病新世界,2015(11):205-206.
[2] 方霞.2型糖尿病胰岛素强化治疗患者的低血糖原因分析及护理[J].大家健康,2016(2上旬版):189.
[3] 梁吒吒.标准化护理干预在糖尿病胰岛素泵强化治疗中的应用[J].护理实践与研究,2016,13(6):1-3.
(收稿日期:2017-04-22)endprint
