外周血Th22在脓毒症患者中的水平变化及临床意义
2017-12-05刘爽,陈娟,金兰,朱薇,周诣
刘 爽,陈 娟,金 兰,朱 薇,周 诣
(重庆市中医院体检中心 400421)
论著·临床研究
外周血Th22在脓毒症患者中的水平变化及临床意义
刘 爽,陈 娟,金 兰,朱 薇,周 诣△
(重庆市中医院体检中心 400421)
目的探讨外周血Th22在脓毒症患者中的水平变化及其临床意义。方法选取2014年4月至2017年4月在该院就诊的脓毒症患者180例为研究对象,根据病情严重程度将其分为普通脓毒症组81例、严重脓毒症组68例和脓毒症休克组31例,另选取60例健康体检者为对照。检测各组外周血Th22、白细胞介素(IL)-22、IL-6及降钙素原(PCT)水平,记录急性生理与慢性健康状况(APACHE Ⅱ)评分情况,采用受试者工作特征(ROC)曲线评估外周血Th22对脓毒症早期诊断的价值。结果脓毒症患者外周血Th22和IL-22水平明显高于对照组(Plt;0.05)。普通脓毒症组、严重脓毒症组及脓毒症休克组患者外周血Th22、IL-22、APACHE Ⅱ评分及PCT水平比较,差异有统计学意义(Plt;0.05)。相关性分析显示,外周血Th22与PCT、APACHE Ⅱ评分呈正相关(r=0.80、0.66,Plt;0.01)。外周血Th22=1.9%时,其敏感性和特异性分别为83.1%和85.2%,明显优于PCT。结论外周血Th22及其相关细胞因子对脓毒症患者早期诊断及病情严重程度的评估具有重要的临床价值。
脓毒症;诊断;白细胞介素-22;Th22细胞
脓毒症是严重感染、创伤、烧伤等引发的全身炎症反应,患者表现为不同程度的微循环障碍,其可导致器官组织灌注不足,严重者可引起感染性休克和多器官功能衰竭,甚至危及生命[1]。近年来,有相关研究报道脓毒症患者的发病率和病死率呈现逐年升高趋势,其普遍病死率高达15%~30%,尤其是同时合并器官损伤的患者,其病死率可进一步升高[2]。因此,针对脓毒症及其病情危重程度的早期诊断与治疗,对于提高患者临床治疗效果及预后至关重要。目前,临床缺乏有效的早期诊断及评估病情变化的检测指标,而临床病原学检查耗时长,常需3~5 d,易延误病情。相关研究证实,脓毒症的发病过程可能与自身免疫功能的紊乱密切相关,不同的CD4+T淋巴细胞参与了脓毒症的发病过程[3]。Th22是近年来新发现的辅助型T淋巴细胞亚群,其特征性分泌白细胞介素(IL)-22,在多种炎症性疾病、自身免疫性疾病、恶性肿瘤的发病中扮演着重要的角色[4]。IL-22通过与其受体特异性结合,激活下游通路如JAK-STAT信号通路,发挥促炎作用[5]。然而,有关脓毒症患者体内Th22及IL-22的变化情况,目前尚无相关文献报道。本研究通过检测脓毒症患者外周血Th22及相关细胞因子的变化,评估其在脓毒症早期诊断及病情变化中的临床意义。
1 资料与方法
1.1一般资料 选取2014年4至2017年4月本院收治的脓毒症患者180例作为研究对象,其中男108例,女72例,年龄24~76岁,中位年龄51.4岁,所有患者均符合脓毒症与感染性休克国际共识指南[6]。排除标准:合并自身免疫系统疾病;存在严重慢性疾病;近期(3个月内)使用免疫抑制剂。根据入选患者病情严重程度分为普通脓毒症组(81例)、严重脓毒症组(68例)和脓毒症休克组(31例)。脓毒症引起多个(2个以上)器官功能障碍,组织灌注不足,纳入严重脓毒症组;脓毒症引起组织低灌注,出现休克,给予足量液体复苏仍无法纠正出现的休克表现,纳入脓毒症休克组;其余为普通脓毒症组。另选取门诊60例健康体检者作为对照。脓毒症组和对照组一般资料比较差异无统计学意义(Pgt;0.05)。本研究经医院伦理委员会批准,患者及家属知情同意。
1.2主要仪器与试剂 RPMI 1640细胞培养液、佛波酯、淋巴细胞分离液、离子霉素、莫能菌素、细胞固定液及细胞破膜剂均购自美国Sigma公司;鼠抗人CD4单抗及鼠抗人IL-22单抗购自美国eBioscience公司;IL-22、降钙素原(PCT)及IL-6 ELISA试剂盒购自武汉博士德生物技术公司;流式细胞分析仪购自美国BD公司。
1.3方法
1.3.1收集患者一般临床资料,对常规及原发病针对性治疗,病情严重的患者在常规治疗的基础上给予连续性血液净化治疗。入院24 h内对所有脓毒症患者进行急性生理与慢性健康状况(APACHE Ⅱ)评分,评估病情危重程度。
1.3.2流式细胞术检测外周血Th22水平 分别抽取对照组、脓毒症组患者清晨空腹静脉血4 mL,经肝素抗凝后加入淋巴细胞分离液,提取外周单核细胞,接种于含等体积RPMI 1640培养基的培养板,加入50 μL佛波酯(1 μg/mL)、16 μL离子霉素(50 μg/mL)及16 μL莫能菌素(0.1 mg/mL),吹打混匀,常温孵育4~6 h。离心收集细胞,加入抗人CD4单抗5 μL,室温避光孵育30 min,加入100 μL细胞固定液,离心,弃上清,加入破膜液和5 μL IL-22单抗,最后加入染色固定液300 μL,处理完毕后于流式细胞仪进行检测。
1.3.3外周血IL-22、IL-6、PCT及CRP水平 取健康体检者清晨空腹静脉血2 mL及脓毒症患者清晨空腹静脉血8 mL,肝素抗凝,全血离心后收集血清,采用ELISA检测两组外周血IL-22水平。脓毒症患者血清用于检测IL-6、PCT及CRP水平,其中CRP水平采用快速免疫比浊法进行检测。
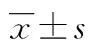
2 结 果
2.1两组外周血Th22及IL-22水平比较 与对照组相比,脓毒症组患者外周血Th22及IL-22水平明显升高(Plt;0.05)。见表1、图1。
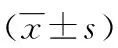
表1 两组外周血Th22及IL-22水平比较
a:Plt;0.05,与对照组比较
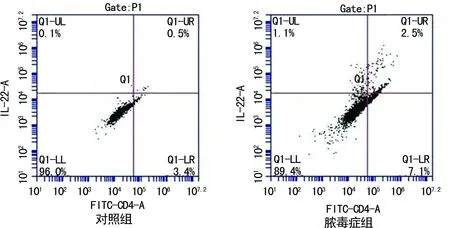
图1 两组外周血Th22比较
2.2不同病情严重程度患者外周血Th22及相关临床指标的比较 普通脓毒症组、严重脓毒症组及脓毒症休克组患者外周血Th22、IL-22、APACHE Ⅱ评分及PCT水平比较,差异有统计学意义(Plt;0.05)。与普通脓毒症组比较,严重脓毒症组和脓毒症休克组患者外周血IL-6和CRP明显升高(Plt;0.05),但在严重脓毒症组和脓毒症休克组间差异无统计学意义(Pgt;0.05)。见表2。
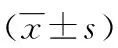
表2 不同病情严重程度患者外周血Th22及相关临床指标比较
a:Plt;0.05,与普通脓毒症组比较;b:Plt;0.05,与严重脓毒症组比较
2.3相关性分析 脓毒症患者外周血Th22分别与PCT、APACHE Ⅱ评分呈正相关性(r=0.80、0.66,Plt;0.01)。见图2。

图2 脓毒症患者外周血Th22与PCT、APACHE Ⅱ 评分的相关性分析
2.4外周血Th22对脓毒症的早期诊断价值 通过以外周血Th22来评估脓毒症早期诊断价值,绘制ROC曲线,AUC为0.846(95%CI:0.753~0.901),最佳工作点(OOP)为1.9%,外周血Th22=1.9%,此时早期诊断脓毒症的精确率较高(敏感性83.1%、特异性85.2%)。外周血PCT水平对早期诊断脓毒症的AUC为0.801(95%CI:0.712~0.859),明显低于外周血Th22对脓毒症早期诊断的准确性。见图3。
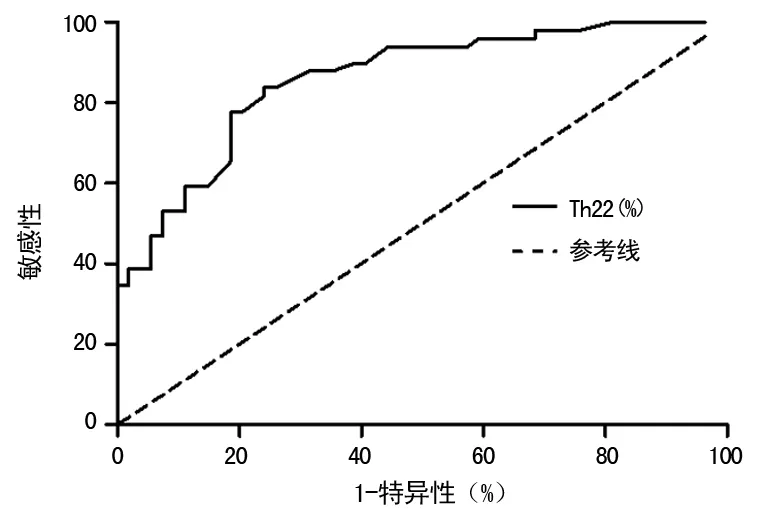
图3 外周血Th22对脓毒症早期诊断的ROC曲线
3 讨 论
近年来,脓毒症的发病率正呈现逐年升高趋势,虽然相关研究已对脓毒症的发病机制及相关治疗取得了一定进展,但其病死率仍居高不下,特别是对合并多器官功能障碍或休克的患者,其病死率可进一步升高。如何有效的早期诊断及评估脓毒症病情变化,对于个体化干预和降低其病死率具有重要的意义。相关研究显示,患者机体免疫功能紊乱是脓毒症发生、发展的重要环节。Th22细胞是近年来新发现的一类辅助型T细胞亚群,该细胞参与了多种自身免疫性疾病、炎症性疾病及恶性肿瘤的发生、发展过程[7],其可能也在脓毒症早期诊断及病情变化的评估过程中具有重要的临床价值。
Th22在促炎因子如IL-6、TNF-α的刺激作用下,可由CD4+T淋巴细胞转化而来,可以特异性的分泌IL-22,促进炎性细胞如中性粒细胞、单核细胞向感染部位募集[8]。IL-22作为Th22分泌的促炎细胞因子,可进一步诱导大量促炎细胞因子和趋化因子的表达,从而起到协同作用,放大机体炎症反应[9]。相关研究显示,Th22参与介导了自身免疫性疾病、恶性肿瘤的发生、发展过程[10]。Th22是否参与了脓毒症的发生、发展过程,其体内Th22及IL-22表达水平如何,目前尚无资料证实。本研究结果发现,脓毒症患者外周血Th22、IL-22水平较对照组明显升高,表明脓毒症患者存在较强的免疫反应,其可能参与并促进了脓毒症的发生过程。进一步研究结果显示,随着患者病情严重程度的增加,其外周血Th22、IL-22、PCT水平及APACHE Ⅱ评分明显升高。通过相关性分析,结果显示脓毒症患者外周血Th22与PCT水平、APACHE Ⅱ评分呈正相关。ROC曲线显示,以外周血Th22诊断截点为1.9%时,其早期诊断脓毒症的敏感性为83.1%,特异性为85.2%,明显高于PCT。有研究显示,PCT对于脓毒症早期诊断及病情严重程度的评估敏感性和特异性均明显高于CRP、IL-6等[11],在脓毒症患者外周血中,PCT水平与患者病情严重程度相关,但严重脓毒症与脓毒症休克患者间,CRP和IL-6水平无明显差异。提示外周血PCT水平对于脓毒症严重程度的评估有效性优于CRP和IL-6。由此间接说明外周血Th22对早期诊断及严重程度评估的有效性优于PCT、CRP及IL-6。已有研究表明,通过有效地抑制肿瘤患者体内Th22的激活,可以明显抑制中性粒细胞、单核细胞的活化和聚集,从而降低肿瘤细胞的增殖、分化[12]。因此检测外周血Th22具有重要的临床价值,其不仅可作为评估脓毒症患者早期诊断和病情严重程度的可靠指标,还可能成为其治疗的有效靶标。
综上所述,外周血Th22与脓毒症的发生、发展密切相关,但有关Th22在脓毒症中的免疫调节机制还有待于进一步研究。本研究存在一定的局限性,样本量偏少,未对外周血Th22在脓毒症患者预后中的评估作进一步的研究。
[1]Norman BC,Cooke CR,Ely EW,et al.Sepsis-Associated 30-Day Risk-Standardized readmissions:analysis of a nationwide medicare sample[J].Crit Care Med,2017,45(7):1130-1137.
[2]Chen X,Zhu W,Tan J,et al.Early outcome of early-goal directed therapy for patients with sepsis or septic shock:a systematic review and meta-analysis of randomized controlled trials[J].Oncotarget,2017,8(16):27510-27519.
[3]栾樱译,秦庆华,吕奔,等.调节性T细胞对脓毒症中T淋巴细胞凋亡的影响[J].临床急诊杂志,2016(8):585-589.
[4]Fard NA,Azizi G,Mirshafiey A.The potential role of T helper cell 22 and IL-22 in immunopathogenesis of multiple sclerosis[J].Innov Clin Neurosci,2016,13(7/8):30-36.
[5]Liu X,Yang J,Deng W.The inflammatory cytokine IL-22 promotes murine gliomas via proliferation[J].Exp Ther Med,2017,13(3):1087-1092.
[6]黄伟.第三版《脓毒症与感染性休克定义国际共识》解读[J].中国实用内科杂志,2016,36(11):959-962.
[7]满琦,张安,张源,等.脑胶质瘤患者外周血中Th17,Th22细胞的表达及意义[J].山东大学学报(医学版),2016,54(10):55-59.
[8]Yoon J,Leyva-Castillo JM,Wang G,et al.IL-23 induced in keratinocytes by endogenous TLR4 ligands polarizes dendritic cells to drive IL-22 responses to skin immunization[J].J Exp Med,2016,213(10):2147-2166.
[9]Shen E,Wang M,Xie H,et al.Existence of Th22 in children and evaluation of IL-22+CD4+T,Th17,and other T cell effector subsets from healthy children compared to adults[J].BMC Immunol,2016,17(1):20.
[10]Di Lullo G,Marcatti M,Protti MP.Non-redundant roles for Th17 and Th22 cells in multiple myeloma clinical correlates[J].Oncoimmunology,2016,5(4):e1093278.
[11]Ríos-Toro JJ,Márquez-Coello M,García-lvarez JM,et al.Soluble membrane receptors,interleukin 6,procalcitonin and C reactive protein as prognostic markers in patients with severe sepsis and septic shock[J].PLoS One,2017,12(4):e0175254.
[12]Sun D,Lin Y,Hong J,et al.Th22 cells control colon tumorigenesis through STAT3 and Polycomb Repression complex 2 signaling[J].Oncoimmunology,2016,5(8):e1082704.
ChangesandsignificanceofperipheralbloodTh22levelinpatientswithsepsis
LiuShuang,ChenJuan,JinLan,ZhuWei,ZhouYi△
(PhysicalExaminationCenter,ChongqingMunicipalHospitalofTraditionalChineseMedicine,Chonqging400021,China)
ObjectiveTo investigate the change of peripheral blood Th22 cells level in the patients with sepsis and its clinical significance.MethodsA total of 180 patients with sepsis in this hospital from April 2014 to April 2017 were selected as the research subjects and divided into the common sepsis group (81 cases),severe sepsis group (68 cases) and septic shock group (31 cases) according to the sepsis severity.The levels of IL-22,IL-6 and PCT in peripheral blood Th22 cells were measured in each group.The Acute Physiology and Chronic Health Evaluation Ⅱ (APACHE Ⅱ) scores were recorded.The efficiency of peripheral blood Th22 cells in the early diagnosis of sepsis was evaluated by adopting the receiver operating characteristic(ROC) curve.ResultsThe levels of peripheral blood Th22 cells and IL-22 in the patients with sepsis were significantly than those in the control group (Plt;0.05).The levels of Th22 cells,IL-22 and PCT and APACHE Ⅱ scores had statistical differences among the common sepsis group,severe sepsis group and septic shock group (Plt;0.05).The correlation analysis showed that peripheral blood Th22 cells level was positively correlated with PCT level and APACHE Ⅱ scores respectively (r=0.80,0.66,Plt;0.01).With peripheral blood Th22 cells level=1.9% as the boundary for early diagnosis of sepsis,its sensitivity and specificity were 83.1% and 85.2% respectively,which was significantly better than the PCT index.ConclusionPeripheral blood Th22 cells and related cytokines have the important clinical application value for the early diagnosis of sepsis and assessment of disease severity.
sepsis;diagnosis;interleukin-22;Th22 cells
刘爽(1984-),医师,本科,主要从事重症医学研究。△
,E-mail:xyzy03@163.com。
10.3969/j.issn.1671-8348.2017.33.017
R446
A
1671-8348(2017)33-4656-03
2017-05-14
2017-07-18)
