新生儿化脓性脑膜炎脑脊液特点及颅脑MRI异常表现分析
2017-12-02郭宝琴
刘 蓉 高 敏 郭宝琴
新生儿化脓性脑膜炎脑脊液特点及颅脑MRI异常表现分析
刘 蓉①高 敏②郭宝琴①
目的:分析新生儿化脓性脑膜炎临床表现、脑脊液特点及颅脑MRI异常表现。方法:随机选取医院收治的87例新生儿化脓性脑膜炎患儿临床资料进行回顾性研究,根据患儿治疗的难易程度将其分为难治组(47例)和普通组(40例)。对新生儿化脓性脑膜炎的临床表现和头颅MRI影像学特点进行分析。结果:在87例患儿中血培养或脑脊液培养阳性38例(占43.68%)。难治组惊厥出现率高,两组比较差异均有统计学意义(x2=-5.187;P<0.05);难治组脑脊液糖含量降低较明显、蛋白含量增高、白细胞计数明显增多,两组比较差异均有统计学意义(x2=-4.471,x2=-4.433,x2=-5.739;P<0.05);难治组颅脑MRI异常率明显升高,两组比较差异有统计学意义(x2=3.227,P<0.05);难治组住院时间明显延长,两组比较差异有统计学意义(t=4.815,P<0.05)。结论:在化脓性脑膜炎患儿中若出现脑脊液或血病原菌培养阳性、脑脊液糖含量降低以及发生惊厥的情况,则较容易发展为难治性化脓性脑膜炎。新生儿难治性化脓性脑膜炎颅脑MRI常出现脑室周围白质减少、脑室扩大或脑外间隙等异常表现。
细菌性;磁共振成像;脑膜炎;新生儿
新生儿由于血脑屏障功能较成年人差,其免疫功能未发育成熟,较易发生化脓性脑膜炎等感染性疾病[1-3]。随着医疗技术的不断发展与革新,我国新生儿化脓性脑膜炎急性期的病死率下降较为明显,但总体预后仍然较差,仍有较多患儿可出现运动或智力障碍、脑积水、癫痫、失明及失听等不良后遗症。而其中,新生儿难治性化脓性脑膜炎出现不良后遗症的发生率显著升高,给临床治疗以及患儿家庭带来了极大的经济负担和精神压力[4-5]。为了对疾病做出早期的识别和干预,从而达到改善患儿预后的目的,充分了解新生儿难治性化脓性脑膜炎的临床特点是非常重要的[6-7]。目前,我国对于新生儿难治性化脓性脑膜炎的临床特点研究还相对较少[8]。为此,本研究分析探讨新生儿难治性化脓性脑膜炎临床表现、脑脊液特点及头颅MRI异常表现,旨在为临床上新生儿难治性化脓性脑膜炎的诊治方案选择以及预后的判断提供一定的科学依据。
1 资料与方法
1.1 一般资料
采用数表法随机选取2012年1月至2016年12月榆林市第二医院收治的87例新生儿化脓性脑膜炎患儿临床资料进行回顾性研究,其中男性43例,女性44例;出生胎龄<37周17例,>37周70例。根据治疗的难易程度将其分为难治组(47例)和普通组(40例)。收集患儿住院时间、起病日龄、胎龄、出生体重、性别等临床资料,并对患儿起病首次微生物培养、生化指标、脑脊液常规以及血常规指标进行收集。本研究经医院伦理委员会批准,患者家属均签署知情同意书。
1.2 纳入与排除标准
(1)纳入标准:①所有患儿均经检查确诊为新生儿化脓性脑膜炎;②有化脓性脑膜炎及新生儿感染相关临床表现;③生化检查、脑脊液检查符合化脓性脑膜炎脑脊液改变。
(2)排除标准:①住院期间未行头颅MRI检查者;②先天性免疫缺陷者;③合并真菌感染、梅毒或巨细胞病毒感染者;④合并先天畸形者;⑤临床资料记录不完整者。
1.3 仪器与材料
飞利浦-Achieva_1.5T核磁共振仪(荷兰A-series),8通道相控阵表面线圈。
1.4 治疗方法
(1)治疗。临床上根据既往经验使用敏感抗生素进行抗感染治疗总疗程达14~21 d。对患儿诊疗经过、脑电图检查结果、视觉诱发电位、脑干诱发电位进行记录,并对入选患儿颅脑MRI影像学特点进行回顾性分析。
(2)MRI图像分析。所有入选患儿的颅脑MRI图像选用基于大脑损伤MRI形态学表现的半定量评分系统进行分析,其中患儿脑外间隙异常包括硬膜外、硬膜下和蛛网膜下腔的任何形态或信号异常,以脑室旁白质容积有无丢失判断脑室旁白质是否减少,轻度为局灶性,中、重度为广泛性或≥2处。为了保证分析结果的可靠性,所有MRI图像分析均由同一名影像专业医师进行,该医师并不了解患儿具体的临床病史情况。
1.5 观察与评价指标
(1)近期预后结局评估指标。①患儿视觉损害发生情况;②患儿听力损害发生情况;③患儿是否需神经外科干预;④患儿脑电图异常发生情况;⑤患儿治疗期间是否因感染死亡。
(2)近期不良预后。包括发生脑电图异常、视觉损害、听力损害、感染相关死亡或需神经外科干预。
(3)新生儿难治性化脓性脑膜炎诊断标准。临床上根据既往经验使用敏感抗生素进行抗感染治疗总疗程达14~21 d,而患儿症状体征无好转或脑脊液指标仍未恢复至正常者,即可诊断为难治性化脓性脑膜炎。
(4)血性脑脊液细胞学检查结果校正标准为公式1:
血性脑脊液实际白细胞计数=血性脑脊液白细胞计数-外周血白细胞计数÷外周血红细胞计数×血性脑脊液红细胞计数 (1)
(5)听力损害。脑干诱发电位异常标准:①I~V波各波形缺失或分化不清为重度异常;②仅I、V波存在,同侧V波与I波波幅比<0.5,波形不整,并显示全部间期延长,为中度异常;③I~V波存在,部分峰间期和波潜伏期延长均≥±3 s为轻度异常。
(6)视觉损害。视觉诱发电位结果提示患儿双眼潜伏期差>15 ms;潜伏期延长、主波波幅低;双眼或单眼主波波形缺失。
1.6 统计学方法
采用SPSS22.0统计学软件进行数据分析,计量资料的表示采用均数±标准差(±s)表示,两组间计量资料的数据比较采用t检验;计数资料用率表示,并采用卡方检验对两组间计数资料的数据进行比较。采用Logistic回归分析对单因素分析中有统计学意义的变量进行筛选。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较
两组患儿在胎龄、性别及出生体重等一般资料比较,其差异均无统计学意义(x2=2.581,x2=0.143,x2=0.949;P>0.05),见表1。
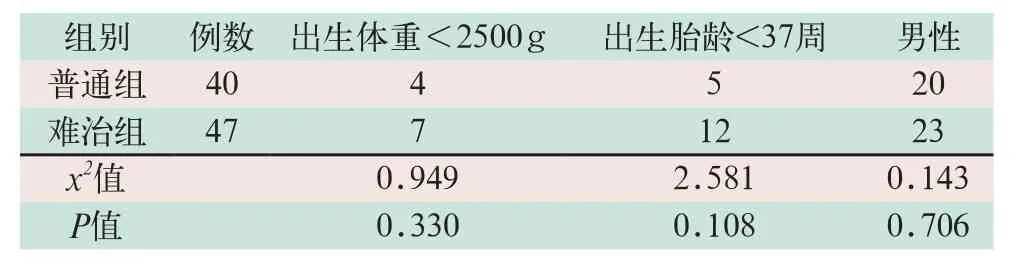
表1 两组一般资料比较(例)
2.2 两组病原菌分布情况
在87例患儿中,血培养或脑脊液培养阳性38例(占43.68%)。难治组与普通组相比,其血培养阳性率明显升高,两组比较差异具有统计学意义(Z=17.841,P<0.05)。在血培养结果阳性的患儿中,两组检出革兰阴性菌者的比例无明显差异。其中普通组病原菌多为屎肠球菌,难治组病原菌多为大肠埃希菌,其次为B族链球菌。
2.3 两组临床特点分析
难治组与普通组比较,其惊厥出现率高(占48%),两组比较差异均有统计学意义(x2=-5.187;P<0.05);难治组脑脊液糖含量降低较明显、蛋白含量增高、白细胞计数明显增多,两组比较差异均有统计学意义(x2=-4.471,x2=-4.433,x2=-5.739;P<0.05),见表2。
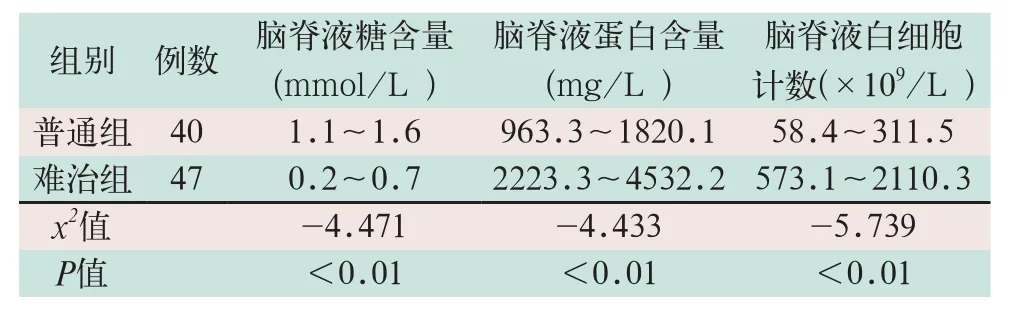
表2 两组临床特点分析
采用Logistic回归分析对单因素分析中有统计学意义的5个变量经行筛选,结果表明,在化脓性脑膜炎患儿中若出现脑脊液或血病原菌培养阳性、脑脊液糖含量降低以及发生惊厥的情况,则较容易发展为难治性化脓性脑膜炎,见表3。
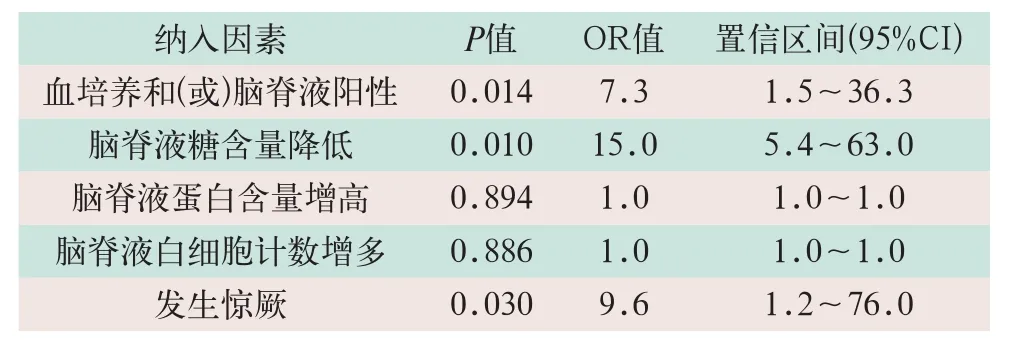
表3 难治性化脓性脑膜炎多因素Logistic回归分析
2.4 颅脑MRI结果比较
难治组颅脑MRI较易出现脑室周围白质减少、脑室扩大或脑外间隙等异常表现,其颅脑MRI异常率明显升高,两组比较差异有统计学意义(x2=3.227,P<0.05)。
2.5 两组治疗转归比较
难治组与普通组相比,其近期不良预后发生率升高,尤其是需要神经外科干预以及听力损害的比例升高显著,住院时间比普通组延长14.8 d,两组比较差异有统计学意义(t=4.815,P<0.05)。两组脑电图异常及视觉损害的发生率比较,其差异无统计学意义(x2=3.772,P>0.05)。两组患儿在治疗期间均未出现因感染死亡。
3 讨论
随着医学技术的不断发展与进步,我国新生儿化脓性脑膜炎急性期的病死率下降较为明显,但仍有部分新生儿化脓性脑膜炎病例的临床治疗较为困难[9-10]。其中,新生儿难治性化脓性脑膜炎出现不良后遗症的发生率显著升高,这给临床上医务人员的治疗带来了较大的压力。为了对疾病做出早期的识别和干预,从而达到改善患儿预后的目的,因此充分了解新生儿难治性化脓性脑膜炎的临床特点是非常重要的[11-12]。
本研究分析新生儿难治性化脓性脑膜炎临床表现、脑脊液特点及头颅MRI异常表现,旨在为临床上新生儿难治性化脓性脑膜炎的诊治方案选择以及预后的判断提供一定的科学依据。研究结果显示,在87例患儿中血培养或脑脊液培养阳性为38例(占43.68%)。其中,普通组病原菌多为屎肠球菌,难治组病原菌多为大肠埃希菌,其次为B族链球菌。这与类似研究结果相一致,有研究证实K1荚膜抗原阳性株是引起新生儿化脓性脑膜炎的大肠埃希菌中最为常见的[13-14]。K1荚膜抗原阳性菌株可产生包括细胞毒素坏死因子、I型纤毛、外膜蛋白A以及K1荚膜等众多毒力因子,在众多毒力因子的作用下病情将会进一步加重。难治组与普通组比较,其脑脊液糖含量降低较明显、蛋白含量增高、白细胞计数明显增多,惊厥出现率高。提示惊厥的出现、糖含量降低、蛋白含量增高以及白细胞计数增多均与普通化脓性脑膜炎发展为难治性化脓性脑膜炎相关,既往的研究也表明,惊厥的出现以及脑脊液糖含量的降低,常常提示患儿预后不佳[15]。Logistic回归分析结果表明,若出现脑脊液或血病原菌培养阳性、脑脊液糖含量降低以及发生惊厥的情况,普通化脓性脑膜炎则较容易发展为难治性化脓性脑膜炎。与普通组相比,难治组近期不良预后发生率升高,尤其是需要神经外科干预以及听力损害的比例升高显著,另外住院时间也明显延长。两组在脑电图异常发生率以及视觉损害发生率上均无统计学意义。两组患儿在治疗期间均未出现因感染死亡。难治组颅脑MRI异常率明显升高,颅脑MRI异常表现实质上是疾病本身病理改变严重程度的反映,故MRI在对化脓性脑膜炎预后的判断以及病情严重程度的评价上提供了一定的客观依据。本研究中,与普通组相比,难治组颅脑MRI较易出现脑室周围白质减少、脑室扩大或脑外间隙等异常表现,提示化脓性脑膜炎患儿同时出现脑室扩张,可能是预后差的原因之一。
在化脓性脑膜炎患儿中若出现脑脊液或血病原菌培养阳性、脑脊液糖含量降低以及发生惊厥的情况,则较容易发展为难治性化脓性脑膜炎。新生儿难治性化脓性脑膜炎颅脑MRI常出现脑室周围白质减少、脑室扩大或脑外间隙等异常表现。
[1]查萍,王琍琍,刘光辉,等.新生儿化脓性脑膜炎不良预后危险因素的探讨[J].安徽医科大学学报,2015,50(7):1036-1038,1039.
[2]朱敏丽,胡钱红,麦菁芸,等.新生儿化脓性脑膜炎病原菌分布特点及耐药性分析[J].中华儿科杂志,2015,53(1):51-56.
[3]Lynnerup AS,Gaini S. Herpesudbrud associeret til purulent meningitis [J].Ugeskr Laeger,2016,178(9):V67052.
[4]Bolen RD,Palavecino E,Gomadam A.et al.Sphingomonas paucimobilis meningitis and ventriculitis in an immunocompromised host[J].J Neurol Sci,2015,359(1-2):18-20.
[5]陈洁,李芹.无乳链球菌感染致新生儿化脓性脑膜炎并硬膜下积液1例报告[J].临床儿科杂志,2014,32(7):658-659.
[6]Camara-Lemarroy CR,Flores-Cantu H,Calderon-Hernandez HJ.et al.Drug-induced haemolysis,renal failure,thrombocytopenia and lactic acidosis in patients with HIV and cryptococcal meningitis:a diagnostic challenge[J].Int J STD AIDS,2015,26(14):1052-1054.
[7]Chacha F,Mshana SE,Mirambo MM,et al.Salmonella Typhi meningitis in a 9-year old boy with urinary schistosomiasis:a case report[J].BMC Res Notes,2015,8(1):64.
[8]胡月圆,高喜容,占彩霞,等.新生儿不同病原菌化脓性脑膜炎临床分析[J].临床儿科杂志,2015,33(1):13-16.
[9]Kato Y,Hayashi T,Uchino A.et al.Parainfectious encephalomyeloradiculitis associated with bacterial meningitis:a case report[J].J Med Case Rep,2015,9(1):35.
[10]Bicanic T,Bottomley C,Loyse A.et al.Toxicity of Amphotericin B Deoxycholate-Based Induction Therapy in Patients with HIV-Associated Cryptococcal Meningitis[J].Antimicrob Agents Chemother,2015,59(12):7224-7231.
[11]侯海静.无乳链球菌感染致新生儿化脓性脑膜炎、败血症1例[J].温州医科大学学报,2016,46(11):856-857.
[12]赵玉娟,马海欣,李思袖,等.MRI在新生儿化脓性脑膜炎中的应用[J].中国妇幼健康研究,2014,18(2):347-349.
[13]Misra UK,Kalita J,Betai S,et al.Outcome of tuberculous meningitis patients requiring mechanical ventilation[J].J Crit Care,2015,30(6):1365-1369.
[14]Badali H,Alian S,Fakhim H,et al.Cryptococcal meningitis due to Cryptococcus neoformans genotype AFLP1/VNI in Iran:a review of the literature[J].Mycoses,2015,58(12):689-693.
[15]刘蓓蓓,叶飘,蒲杰,等.新生儿早发型GBS败血症1例并文献复习[J].中国妇幼健康研究,2013,24(6):947-949.
A analysis for cerebrospinal fluid characteristics of suppurative meningitis of newborn and abnormalities manifestation of brain MRI
LIU Rong, GAO Min, GUO Bao-qin
Objective:To analyze the clinical manifestation of suppurative meningitis of newborn, characteristics of cerebrospinal fluid (CSF) and the abnormal manifestation of brain MRI.Methods:The clinical documents of 87 newborn with suppurative meningitis were implemented by using retrospective research, and these patients were divided into refractory group (47 cases) and common group(40 cases) according to the ease or difficulty level. And the clinical appearance and radiography characteristics of brain MRI about suppurative meningitis for newborn were analyzed.Results:In the 87 cases, 38 cases (43.68%)were positive in the culture of blood or cerebrospinal fluid (CSF). The occurrence rate of convulsions of refractory group was significantly higher than that of common group (x2=-5.187, P<0.05). The differences of glucose concentration, protein concentration and white cell count between the two groups, respectively, were significant(x2=-4.471, x2=-4.433, x2=-5.739, P<0.05). The abnormal rate of brain MRI of refractory group was significantly higher than that of common group (x2=3.227, P<0.05). The hospital stay time of refractory group was significantly longer than that of common group (t=4.815, P<0.05).Conclusion:The newborn with suppurative meningitis more likely becomes refractory suppurative meningitis when the pathogenic bacteria culture of CSF or blood is positive, and the glucose concentration in CSF is reducing and newborn occurs convulsions. The brain MRI of refractory suppurative meningitis often occurs series of abnormal manifestation including of the white matter reducing in the periphery of ventricle, ventricle expansion or cerebral external gap and so on.
Bacteria; Magnetic resonance image; Meningitis; Newborn
Department of Nuclear Magnetic Resonance, Yulin No.2 Hospital, Yulin 719000, China.
1672-8270(2017)11-0051-04
R445.2
A
10.3969/J.ISSN.1672-8270.2017.11.015

刘蓉,女,(1976- ),本科学历,副主任医师。榆林市第二医院核磁共振室,研究方向:脑损伤,脑外科核磁共振。
①榆林市第二医院核磁共振室 陕西 榆林 719000
②榆林市神木县医院感染科 陕西 榆林 719300
China Medical Equipment,2017,14(11):51-54.
2017-04-17
