以发热为首要表现的华氏巨球蛋白血症1例并文献复习
2017-09-15柳涛红冯漪婷青玉凤张全波
柳涛红,冯漪婷,王 涛,青玉凤,张全波△
1.川北医学院附属医院 老年科(南充 637000);2.川北医学院附属医院 病理科(南充 637000);3.川北医学院附属医院 风湿血液科(南充 637000)
·短篇报道·
以发热为首要表现的华氏巨球蛋白血症1例并文献复习
柳涛红1,冯漪婷1,王 涛2,青玉凤3,张全波1△
1.川北医学院附属医院 老年科(南充 637000);2.川北医学院附属医院 病理科(南充 637000);3.川北医学院附属医院 风湿血液科(南充 637000)
目的提高对不典型临床表现的华氏巨球蛋白血症(Waldenström's macroglobulinemia,WM)的认识及诊治水平。方法对1例以发热为首要表现的WM患者的临床资料进行回顾性分析。结果诊断本病需结合骨髓检查、免疫电泳、流式细胞学、病理学检查,治疗推荐以利妥昔单抗、硼替佐米为基础的化疗。结论WM起病隐匿,病程长,发病率低,临床表现无特异性,对于长期发热经抗感染治疗后无明显好转的患者,需考虑是否存在WM的可能。
老年人;发热;华氏巨球蛋白血症;化疗
华氏巨球蛋白血症(Waldenström's macroglobulinemia,WM)是一种少见的血液系统肿瘤,主要表现为骨髓中浆细胞样淋巴细胞浸润及血清中异常单克隆IgM。美国最早流行病学调查表明,WM发病率为0.3/10万,约占所有血液系统肿瘤的1%~2%,其中高加索人发病率较高,非洲后裔发病率低[1],2014年日本第一次报道亚洲人口中日本和台湾的发病率分别为0.043/10万、0.031/10万[2]。WM起病隐匿,缺乏典型临床表现,早期容易误诊及漏诊,现分析1例以反复发热为首要表现的长期漏诊病例。
1 病例资料
患者男,64岁,主要因“反复发热1+年,再发伴气促半月”入院,1+年前患者无明显诱因出现发热,最高体温39.8 ℃,无明显畏寒寒战、咳嗽咳痰,伴头昏、头晕、全身乏力、肌肉酸痛、双下肢水肿,至当地诊所就诊,给予口服退烧药、抗生素(具体不详)后体温下降,但1+年来反复出现发热,体温在37.5~39.5 ℃波动,热型无明显特征,无午后潮热、盗汗、食欲不振,院外多次给予抗感染治疗后体温下降不明显,其间反复间断发热。半月前患者再次出现发热,最高体温39.9 ℃,伴气促、胸闷、头晕,活动后明显,行走数十米即感呼吸困难,至当地医院给予对症(具体不详)治疗后效果不佳,遂至川北医学院附属医院进一步诊治。既往史:5年前因“化脓性阑尾炎”行“阑尾切除术”,余无特殊。入院查体:体温:38.6 ℃,脉搏110次/分,呼吸23次,血压90/54 mmHg,神志清楚,营养良好,贫血貌,全身皮肤黏膜未见黄染,全身浅表淋巴结未触及,胸廓正常,双侧呼吸动度对称,语颤无增强,双肺叩诊清音,双肺呼吸音清晰,未闻及干湿罗音。心脏查体(-)。腹部平软,全腹无压痛、反跳痛、肌紧张,脾脏、肝脏肋缘下未触及,双下肢轻度水肿,余查体(-)。实验室检查:血常规:血红蛋白54 g/L;肝功:白蛋白 23.8 g/L;体液免疫:免疫球蛋白IgM 9 710 mg/L,κ轻链12.900 g/L,λ轻链1.200 g/L,κ/λ 10.750;贫血原因:铁蛋白>2 000.00 ng/mL,促红细胞生成素237.10 mIU/mL;CRP 92.30 mg/L、降钙素原0.511 ng/mL。红细胞沉降率、大便常规、尿常规、肾功、电解质、术前输血免疫、超敏心肌肌钙蛋白-I、BNP、血培养、肿瘤标志物、G-试验、结核抗体、ANCA、抗核抗体谱、RF、抗CCP抗体未见明显异常,Coobms′试验阴性;胸部CT示双肺肺气肿,左侧胸膜局限性增厚。心脏彩超示左室舒张功能降低,全腹B超示肝脏小囊肿,上消化道钡餐未见确切病变,心电图正常。
入院辅助检查提示重度贫血、低蛋白血症、免疫球蛋白 IgM 明显增高,给予降温、补液、输注红细胞、白蛋白等对症治疗,考虑血液系统疾病引起发热的可能性大,完善骨髓涂片提示粒系增生活跃,占41.5%,可见部分晚幼粒以下阶段细胞轻度巨幼样变;淋巴细胞占34.5%,成熟淋巴细胞34.0%,全片尾部和边缘可见组织细胞,分类占3%,其形态特点为:细胞胞体大,胞体不规则,可见数目不等的紫红色颗粒,染色质细致呈网状,核仁隐显不一,可见部分组织细胞有吞噬血细胞现象,部分细胞胞浆有空泡(图1);24 h尿本周蛋白:免疫球蛋白Κ轻链0.349 g/L,Κ/λ 6.980;骨髓活检:骨髓增生活跃伴淋巴浆细胞稍增多,免疫组化:CD34小血管(+)、CD20散(+)、CD38(+)、CD138(+)、Kappa(+)、Lambda(+)、MPO(+)、CD117(+)(图2)。血清免疫固定电泳:IgM、Κ泳道发现异常单克隆条带,单克隆免疫球蛋白类型IgM-Κ型(图3);血清蛋白电泳发现M蛋白条带,M:8.76%(图4)。骨髓流式:以CD45/SSC设门骨髓有核细胞中:P5内门细胞约12.1%,主要表达CD19、CD20、CD22、HLA-DR、cKappa,不表达cLambda、CD5、CD10、CD34、TdT、CD23、CD11c,为异常单克隆B淋巴细胞,P4门内细胞约6.7%,FSC较大,主要表达CD3、CD4、CD8、CD2、CD5、CD7、HLA-DR,部分表达CD57、CD11c。诊断为WM,住院期间仍反复发热,最高体温波动在38.9~39.4 ℃,复查细菌感染指标:CPR 98.60 mg/L、PCT 0.400 ng/mL,考虑合并感染可能,使用哌拉西林舒巴坦抗感染,再次抽血培养,使用激素后体温可恢复正常,输注去白细胞红悬液3 U后复查血常规:血红蛋白44 g/L,考虑肿瘤进展,继续联系红细胞输注,拟行氟达拉滨+利妥昔单抗方案化疗,但患者及家属商量后拒绝化疗,要求对症纠正贫血、降温后出院,电话随访患者出院1周后死亡。
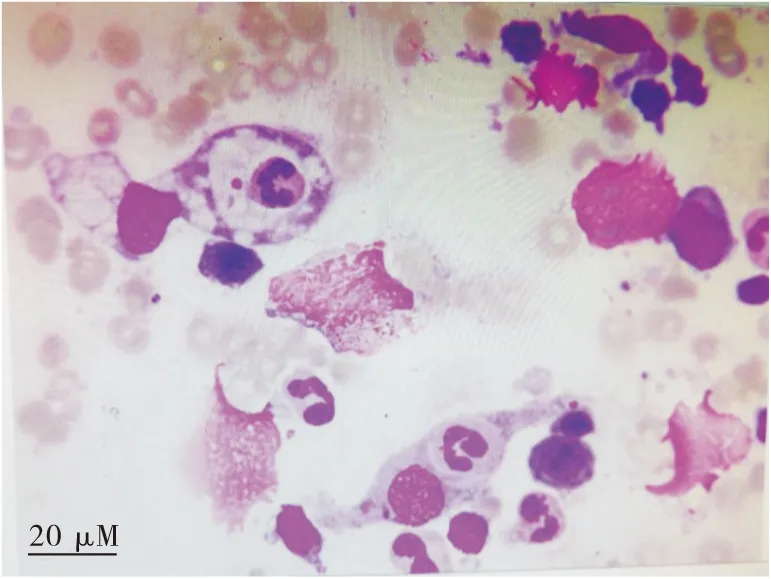
图1 骨髓涂片
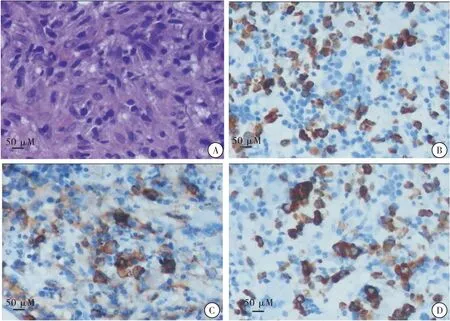
图2 骨髓活检及免疫组化
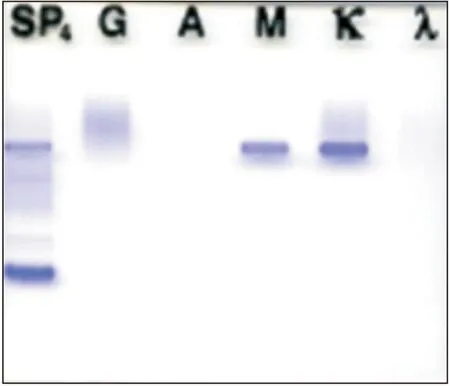
图3 血清免疫固定电泳 IgM、Κ 泳道异常单克隆条带
2 讨论
WM过去因其血清单克隆IgM增高的特点被归于浆细胞病,目前,欧美淋巴瘤修订方案(REAL)和WHO分类标准[3]将淋巴浆细胞性淋巴瘤(LPL)和WM归为一类疾病,即LPL/WM。
自1962年Massari 等[4]在Nature上第一次报道WM以来,至今其发病机制尚不清楚,目前认为是遗传与环境因素相互作用的结果。LPL/WM一般呈散在发病,但很多学者认为其有一定的家族聚集模式,2008年瑞典的一项以人群为基础的病例对照和队列研究调查了1950年中期以来的2 144例LPL/WM患者、8 279名对照组、6 177名患者一级亲属和24 609名对照组一级亲属的疾病谱,研究[5]发现,LPL/WM患者一级亲属较普通对照者一级亲属患有LPL/WM、非霍奇金淋巴瘤(NHL)、慢性淋巴细胞白血病(CLL)、意义未明的单克隆免疫球蛋白血症(MGUS)的风险分别增加了20、3.0、3.4、5.0倍,提示遗传因素有可能在LPL/WM中发挥了一定作用。现有研究[5-7]表明,感染(HCV感染、立克次体肺炎、带状疱疹等)和自身免疫性疾病(干燥综合征、自身免疫性溶血、系统性硬化病、巨细胞性动脉炎等)都有可能增加患病风险。WM患者中MYD88 L265P位点突变,抑制MYD88信号,较少IκBα p65磷酸化,导致NF-κB信号通路异常,有可能对其发生有一定的影响[8]。Poulain等[9]证实趋化因子受体CXCR4基因突变,有可能参与WM的发生。
LPL/WM好发于60岁以上的老年男性,病程缓慢,临床表现差异大,早期可出现乏力、厌食、体质量下降等非特异性的全身表现,随着疾病进展出现血清单克隆的IgM增高及肿瘤细胞浸润症状,如高粘滞综合征、I型冷球蛋白血症、凝血因子功能障碍、周围神经病变、自身免疫性溶血性贫血、肾脏损害、轻链淀粉样变、肝脾肿大等。
在国际工作会议中,有学者[3]认为LPL/WM属于一种淋巴瘤,诊断应满足两个条件:1)骨髓中出现小淋巴细胞,表现浆细胞和(或)浆细胞的分化特征;2)外周血中的IgM增高。2016年举行的LPL/WM诊断与治疗中国专家共识[10]认为:1)血清中检测到单克隆性的IgM(不论数量)。2)骨髓中浆细胞样或浆-细胞分化的小淋巴细胞呈小梁间浸润(不论数量)。3)免疫表型:CD19(+),CD20(+),sIgM(+),CD22(+),CD25(+),CD27(+),FMC7(+),CD5(+/-),CD10(-),CD23(-),CD103(-)。10%~20%的患者可部分表达CD5、CD10或CD23,不能仅凭免疫表型排除LPL/WM。4)除外其他已知类型的淋巴瘤。
LPL/WM发展缓慢,预后差异性大,不是所有LPL/WM均需治疗,但需定期随访。2016年第八届国际WM研讨会指南[11]推荐使用一线方案:利妥昔单抗+环磷酰胺+地塞米松(RCD)、苯达莫司汀+地塞米松(RD)、硼替佐米+地塞米松(BD)。回顾性研究[12]发现,对于难治和复发的患者,化疗后行ASCT的策略是可行的,且能提高患者总存活率。Btk抑制剂被批准使用于初发或复发的患者,第二代不可逆蛋白酶体抑制剂(卡非佐米)和mTOR抑制剂依维莫司(Everolimus)的靶标治疗前景可能给患者带来新的希望[13]。
回顾本例患者诊治经过:起病缓,病程长,发热症状无明显特异性,且早期间断发热,尚可耐受,是漏诊的原因之一,但患者多次就诊于多家医院,反复给予抗感染治疗效果均较差,患者发病起始是否有抗感染指针无从考究。但对于普通抗感染治疗效果欠佳患者,除仅考虑抗菌药未覆盖抗菌谱,还应思考疾病诊断漏误的可能。发热作为临床最常见的症状之一,每个医生均会遇到,且LPL/WM临床少见,非专科医生诊断有难度,但实行分级诊疗制度后,识别疾病和及时转诊将是医生面临的巨大挑战。
总之,LPL/WM是惰性、进展较慢的B细胞性淋巴瘤,预后差别较大,其起病隐匿,临床医生应提高对该疾病的认识和诊治。老年长期发热患者除考虑感染、实体肿瘤、结缔组织疾病外,应考虑患WM的可能,减少漏诊及误诊。
[1]Groves F D, Travis L B, Devesa S S,etal. Waldenström's macroglobulinemia: incidence patterns in the United States, 1988-1994[J]. Cancer, 1998, 82(6): 1078-1081.
[2]Iwanaga M, Chiang C J, Soda M,etal. Incidence of lymphoplasmacytic lymphoma/Waldenströ m's macroglobulinaemia in Japan and Taiwan population-based cancer registries, 1996-2003[J]. Int J Cancer, 2014, 134(1): 174-180.
[3]Owen R G, Treon S P, Al-Katib A,etal. Clinicopathological definition of Waldenstrom's macroglobulinemia: consensus panel recommendations from the Second International Workshop on Waldenstrom's Macroglobulinemia[J]. Semin Oncol, 2003, 30(2): 110-115.
[4]Massari R, Fine J M, Metais R. Waldenstrom's macroglobulinaemia observed in two brothers[J]. Nature, 1962, 196: 176-178.
[5]Koshiol J, Gridley G, Engels E A,etal. Chronic immune stimulation and subsequent Waldenström macroglobulinemia[J]. Arch Intern Med, 2008, 168(17): 1903-1909.
[6]Kristinsson S Y, Koshiol J, Björkholm M,etal. Immune-related and inflammatory conditions and risk of lymphoplasmacytic lymphoma or Waldenstrom macroglobulinemia[J]. J Natl Cancer Inst, 2010, 102(8): 557-567.
[7]Giordano T P, Henderson L, Landgren O,etal. Risk of non-Hodgkin lymphoma and lymphoproliferative precursor diseases in US veterans with hepatitis C virus[J]. JAMA, 2007, 297(18): 2010-2017.
[8]Landgren O, Tageja N. MYD88 and beyond: novel opportunities for diagnosis, prognosis and treatment in Waldenström's Macroglobulinemia[J]. Leukemia, 2014, 28(9): 1799-1803.
[9]Poulain S, Roumier C, Venet-Caillault A,etal. Genomic Landscape of CXCR4 Mutations in Waldenstr m Macroglobulinemia[J]. Clin Cancer Res, 2016, 22(6): 1480-1488.
[10] 中国抗癌协会血液肿瘤专业委员会, 中华医学会血液学分会白血病淋巴瘤学组, 中国抗淋巴瘤联盟. 淋巴浆细胞淋巴瘤/华氏巨球蛋白血症诊断与治疗中国专家共识(2016年版)[J]. 中华血液学杂志, 2016, 37(9): 729-734.
[11] Castillo J J, Garcia-Sanz R, Hatjiharissi E,etal. Recommendations for the diagnosis and initial evaluation of patients with Waldenström Macroglobulinaemia: A Task Force from the 8th International Workshop on Waldenström Macroglobulinaemia[J]. Br J Haematol, 2016, 175(1): 77-86.
[12] Usmani S, Sexton R, Crowley J,etal. Autologous stem cell transplantation as acare option in Waldenström's macroglobulinemia[J]. Clin Lymphoma Myeloma Leuk, 2011, 11(1): 139-142.
[13] Leblond V, Kastritis E, Advani R,etal. Treatment recommendations from the Eighth International Workshop on Waldenström's Macroglobulinemia[J]. Blood, 2016, 128(10): 1321-1328.
http://kns.cnki.net/kcms/detail/51.1705.R.20170901.1102.016.html
10.3969/j.issn.1674-2257.2017.04.038
:张全波,E-mail: quanbozhang@126.com
R55
A
△