直肠癌腹腔镜根治术与传统根治术的对比研究
2017-09-15邵宇舒武英黎蒙谭云波
邵宇,舒武英,黎蒙,谭云波
(大理大学第一附属医院,云南大理671000)
直肠癌腹腔镜根治术与传统根治术的对比研究
邵宇,舒武英,黎蒙,谭云波*
(大理大学第一附属医院,云南大理671000)
目的:探讨腹腔镜直肠癌根治术的临床效果。方法:采集2010年10月至2013年10月腹腔镜下直肠癌根治术45例与开腹直肠癌根治术53例患者的临床资料并对比分析。结果:98例手术全部顺利完成,腹腔镜组术中出血量、肠功能恢复时间、术后切口感染率均少于开腹组(P<0.05),腹腔镜组手术时间长于开腹组(P<0.05)。腹腔镜组吻合口瘘率、吻合口出血率、术后腹腔出血率与开腹组对比差异无统计学意义(P>0.05)。腹腔镜组术后2、3年复发率与开腹组对比差异无统计学意义(P>0.05)。结论:腹腔镜结直肠癌根治术可以达到与传统结直肠癌根治术同样的根治效果,且创伤小,恢复快,是一项安全、可行的技术。
直肠癌;腹腔镜;手术
直肠癌是世界上常见的恶性肿瘤之一,目前直肠癌在世界上发病率及病死率已跃居第三,亦是我国最常见的恶性肿瘤之一。目前治疗方案以手术治疗为主,放化疗为辅。手术方案有腹腔镜手术治疗及开腹手术治疗。本文采集2010年10月至2013年10月在大理大学第一附属医院行腹腔镜直肠癌根治术的患者45例与同期行传统直肠癌根治术的患者53例,进行回顾性分析,进一步探讨腹腔镜直肠癌根治术的短期效果。
1 资料与方法
1.1 一般资料2010年10月至2013年10月我院直肠癌患者98例,年龄均在40~75岁之间,男性患者55例,女性患者43例。腹腔镜直肠癌根治术45例,其中腹会阴联合直肠癌根治术(Miles手术)8例、经腹直肠癌切除术(Dixon手术)37例;开腹直肠癌根治术53例,其中Miles手术12例、Dixon手术41例。术前均经肠镜及病理检查确诊为直肠癌,均经CT检查明确无明显远处转移,术前均未行放疗及化疗,术后均予以FOLFOX6方案常规化疗,术后病检TNM分期为II期47例(腹腔镜组22例、开腹组25例),III期51例(腹腔镜组23例、开腹组28例)。两组病例在年龄、性别、肿瘤分期等方面差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1手术方法腹腔镜组及开腹手术组术者均由手术经验丰富、技术熟练的医生担任。手术遵循全系膜切除及周围淋巴结清扫原则,坚持无瘤操作原则,并保留盆腔自主神经,注意保护切口。肿瘤距肛缘小于5 cm者均行Miles手术,肿瘤距肛缘大于5 cm者均行Dixon手术。
1.2.2腹腔镜组患者均采取气管插管全身麻醉,于脐上作一长约1 cm弧形切口,置入10 mmTrocal,建立CO2气腹,维持气腹压力为14 mmHg(1 mmHg= 0.133 3 kPa)。取右锁骨中线平脐、右侧麦氏点分别作5 mm穿刺孔和10 mm穿刺孔,左锁骨中线平脐、左侧麦氏点分别作5 mm穿刺孔。由腹主动脉前将后腹膜打开,解剖肠系膜下血管,避免损伤上腹下神经丛〔1〕,分离出预切除肠管的系膜血管,于其根部闭合离断,清扫肠系膜下血管周围脂肪和淋巴结。进入Toldt's间隙,找到左侧输尿管,并保护,清除间隙内脂肪组织。提起乙状结肠和直肠,沿盆筋膜脏、壁层之间分离,沿直肠深筋膜和骶前筋膜分离,避免损伤盆筋膜壁层,同时遵循全直肠系膜切除术(total mesorectal excision,TME)原则。直肠前方则在腹膜返折上切开盆腔腹膜,沿Denonvil⁃liers筋膜前作分离,男性注意保护精囊及前列腺,女性注意保护阴道后壁。Dixon手术:在肿瘤下方至少2 cm处用腹腔镜切割缝合器切断直肠。将左下腹穿刺孔延长至5 cm,并用塑料薄膜保护切口,将离断的直肠肠管及系膜提出腹腔,直视下在肿瘤上缘10 cm处切断乙状结肠,从而切除直肠肿瘤及与其相连的部分乙状结肠、系膜淋巴结组织。并在乙状结肠残端置入适当吻合器帽,后将残余乙状结肠重新放回腹腔,缝合手术切口,重新建立气腹,由肛门置入相应吻合器与腹腔乙状结肠残端吻合器帽相结合后激发吻合。Miles手术:于距肿瘤上缘10 cm处直线切割闭合器切断乙状结肠,在左下腹腹壁作造瘘口。将肛门处做荷包缝合,环绕肛门做皮肤梭形切口,切除周围皮肤及脂肪组织,将肿瘤组织由肛门脱出。
1.2.3开腹手术组选择传统直肠癌根治术。
1.3 观察指标手术时间、术中出血量、术后通气时间、术后进流食时间、术后下床活动时间、住院天数、术后拔出尿管时间、术后切口感染率、吻合口瘘率、吻合口出血率、术后腹腔出血率、术后2年复发率。
1.4 统计学处理将实验所得数据录入Excel并利用SPSS 17.0软件进行分析和处理,所有数据均以均数±标准差表示。记录结果采用卡方检验和组间t检验,取检验水准为α=0.05,以P<0.05表示差异有统计学意义。
2 结果
2.1 手术时间及术中出血量结果开腹组平均手术时间少于腹腔镜组,差异有统计学意义(P<0.05);术中出血量腹腔镜组明显少于开腹组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术时间及术中出血量结果
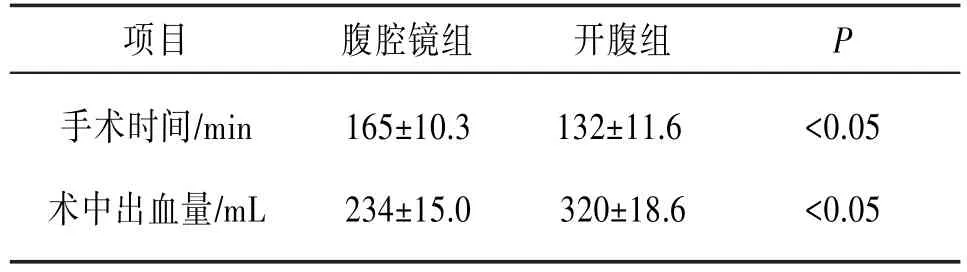
表1 两组手术时间及术中出血量结果
2.2 术后恢复指标及术后并发症
2.2.1术后恢复指标腹腔镜手术组患者术后通气时间、术后进流食时间、术后下床活动时间、平均住院天数均少于开腹组,差异有统计学意义(P<0.05);腹腔镜手术组患者术后留置尿管时间与开腹手术组差异无统计学意义(P>0.05)。见表2。
表2 两组术后恢复指标结果
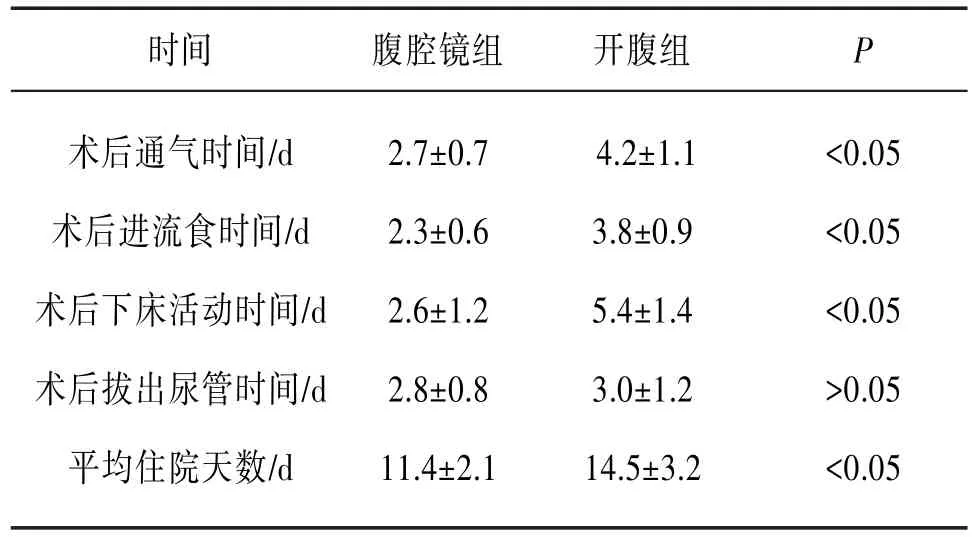
表2 两组术后恢复指标结果
2.2.2术后并发症术后切口感染率开腹组明显高于腹腔镜组,差异有统计学意义(P<0.05);吻合口瘘率、吻合口出血率、术后腹腔镜出血率腹腔镜组对比开腹组,差异无明显统计学意义(P>0.05)。见表3。
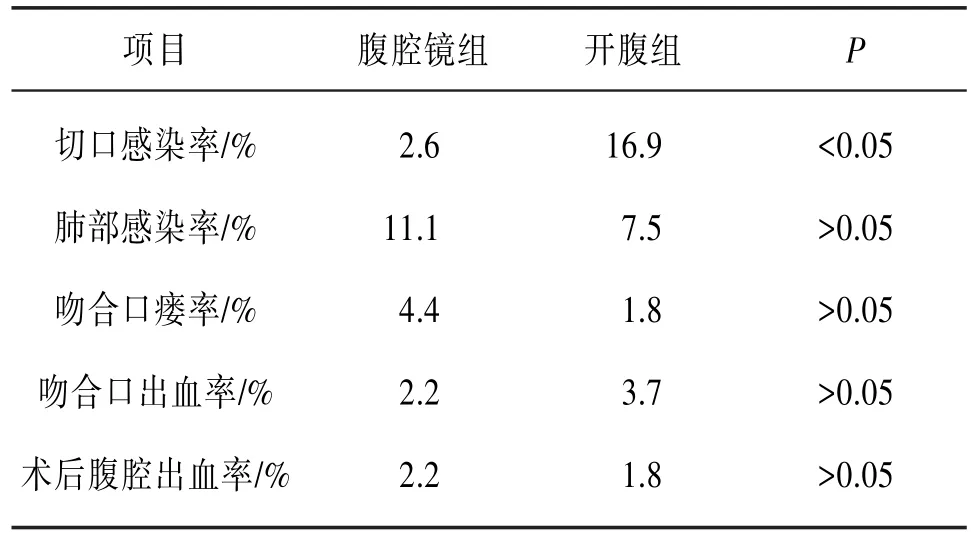
表3 两组术后并发症结果
2.2.3术后生存率术后2年患者生存率腹腔镜组为93.3%,开腹组为94.3%;术后3年生存率腹腔镜组为86.6%,开腹组为86.7%。两组2年、3年生存率比较,差异无统计学意义(P>0.05)。
3 讨论
直肠癌是常见的恶性肿瘤之一,治疗手段主要为外科手术治疗并辅助放化疗。自20世纪90年代美国的JACOBS等〔2〕,实施了首例腹腔镜结肠癌切除术以来,其手术安全性、可行性及近、远期疗效已得到循证研究的证实,但在对肿瘤根治性、复发率及患者生存率等方面,仍存在争议〔3〕。
与传统的开腹手术相比,腹腔镜手术有以下优势:①视野更清楚。腹腔镜的视觉放大作用,使手术的视野更加清晰。30°镜的应用可多角度观察毗邻组织,对盆筋膜脏壁层之间疏松结缔组织间隙的判断和入路视野更清楚,操作更方便。腹腔镜对骶前间隙等的解剖结构的显露,可明显降低骶前静脉丛的损伤概率,有利于TME原则的实施。②术中出血减少。由于超声刀、结扎速切割闭合系统(Ligsure)的应用,使术中创面止血更彻底〔4〕,便于暴露和分离组织,减少了手术时间。③术中对组织的牵拉、挤压减少。由于术中操作精准,手术当中对于组织的牵拉、对于肿瘤的挤压减少,使患者术后胃肠道、膀胱功能恢复加快,也一定程度减少了肿瘤转移的可能性。④切口小。腹腔镜切口较传统手术小、美观,术后疼痛减轻,使患者能早期恢复进食及活动,缩短住院时间,更快地恢复正常工作和生活。
有学者研究发现,腹腔镜手术组术中及术后并发症与开腹手术组的发生率并无明显差别〔5〕。也有学者发现腹腔镜手术中有更多的近期和远期切口并发症〔6〕。本文研究结果腹腔镜组术后切口感染率小于开腹组。避免切口感染的措施包括规范腹腔镜操作;皮下组织碘附冲洗;辅助切口在取出标本时用标本袋保护至肠管闭合;闭合伤口时要更换手套和器械;会阴部切口部分缝合并置皮下引流等〔7〕。余腹腔镜组吻合口瘘率、吻合口出血率、术后腹腔出血率与开腹组相比无明显差异。
对于腹腔内和腹壁切口种植转移,开腹手术的无瘤原则在腹腔镜手术中同样需要遵守〔8-9〕,如术中避免触摸、挤压肿瘤,瘤体血运阻断、肠道阻断和冲洗及肿瘤侵及浆膜时的保护。特别是要防止“烟囱效应”,即Trocar脱落造成的气腹逐渐消失而导致腹腔内脱落的肿瘤细胞污染创口。本组病例未发现腹腔内和腹壁切口种植转移。
本次研究腹腔镜组及开腹手术组术者均由手术经验丰富、手术技术熟练的医生操作,手术助手均由工作3~5年以上的临床医师操作,手术方法相同,均遵循TME及周围淋巴结清扫原则,并保留盆腔自主神经,术后病检回示肿瘤切缘均为阴性。术后2年生存率腹腔镜组及开腹组术后2年生存率(腹腔镜组为93.3%,开腹组为94.3%;),无明显差异。最近一项大样本的随机研究显示腹腔镜手术组的3年生存率与开腹手术组相近〔10〕。以上研究说明腹腔镜直肠癌根治术能达到与开腹手术同样的效果。本文研究同样证实腹腔镜直肠癌根治术与开腹手术有同样的效果。
大量研究资料已经证实了腹腔镜直肠癌的疗效与安全性,但关于腹腔镜直肠癌手术的多中心随机对照研究有限,虽然CLASICC实验公布了其5年生存率随访结果,显示腹腔镜直肠癌手术与开腹手术相比在肿瘤学根治和长期疗效方面有相同的结果〔11〕,但由于直肠的复杂解剖关系及腹腔镜直肠癌手术的要求严格性,腹腔镜直肠癌学习曲线相对较长,但随着腹腔镜技术的不断成熟,手术经验的不断积累,新技术的不断应用,腹腔镜直肠癌必将成为直肠癌治疗的一个重要手段。
〔1〕乔唐,王道荣,徐永建.腹腔镜直肠癌根治术保留盆腔植物神经效果分析〔J〕.中国现代普通外科进展,2012,15(8):613-616.
〔2〕JACOBS M,VERDEJA J C,GOLDSTEIN H S.Minimally invasive colon resection(laparoscopic colectomy)〔J〕.Sur⁃gical Laparoscopy Endoscopy&Percutaneous Techniques,1991,1(3):144-150.
〔3〕温学文,张彤,罗劲根.腹腔镜下直肠癌根治术与开腹手术的疗效比较〔J〕.广东医学,2011,32(10):1304-1306.
〔4〕彭健,李珍发,丁诚.超声刀在腹腔镜结直肠癌根治术中的应用价值〔J〕.中国现代医学杂志,2006,16(23):3639-3641.
〔5〕GUILLOU P J,QUIRKE P,THORPE H,et al.Short-term endpoints of conventional versus laparoscopic-assisted surgery in patients with colorectal cancer(MRC CLASICC trial):multicentre,randomised controlled trial〔J〕.The Lan⁃cet,2005,365(9472):1718-1726.
〔6〕WINSLOW E,FLESHMEN J,BIR NBAUM E,et al.Wound complications of lapa roscopic vs open colectomy〔J〕.Surg Endosc,2002,16(10):1420-1425.
〔7〕狄茂军,杜娴,杨娥,等.腹腔镜与开腹手术行结直肠癌根治术对比研究〔J〕.郧阳医学院学报,2007,26(6):353-355.
〔8〕STEINERT R,LIPPERT H,REYMOND M A.Tumor cell dissemination during paroscopy:prevention and therapeu tic opportunities〔J〕.Dig Surg,2002,19(6):464-472.
〔9〕JING LI C,RONG C,RUBAI X.Inf luence of colorectal laparoscopic surgery on dissemination and seeding of tumor cells〔J〕.Surgical Endoscopy,2006,20(11):1759-1761.
〔10〕BUUNEN M,VELDKAMP R,HOP W C,et al.Survival af⁃ter laparoscopic surgery versus open surgery for colon can⁃cer:long-term outcome of a randomised clinical trial〔J〕.Lancet Oncol,2009,10(1):44-52.
〔11〕JAYNE D G,THORPE H C,COPELAND J,et al.Fiveyear follow-up of the Medical Research Council CLAS⁃ICC trial of laparoscopically assisted versus open surgery for colorectal cancer〔J〕.British Journal of Surgery,2010,97(11):1638-1645.
A Comparative Study between Laparoscopic Radical Resection and Conventional Open Surgery for Rectal Cancer
Shao Yu,Shu Wuying,Li Meng,Tan Yunbo*
(The First Affiliated Hospital of Dali University,Dali,Yunnan 671000,China)
Objective:To evaluate the advantages and disadvantages of laparoscopic surgery for colorectal cancer.Methods:Clinical records of 45 patients of laparoscopic colorectal surgery from October 2010 to October 2013 were reviewed and compared with those of 53 comparable patients on whom conventional open surgery was performed during the same period.Results:Intraoperative blood loss,the time of recovery of bowel function and infection rate in laparoscopic group were significantly lower than those of the control group with traditional open surgery(P<0.05).No significant differences were detected between two groups in the rate of anastomotic leak,anastomotic bleeding and postoperative bleeding(P>0.05).There were no significant differences between two groups in recurrence rate within 2 or 3 years after surgery(P>0.05).Conclusion:Laparoscopic surgery has the same effects as traditional radical operation for colorectal cancer,and it is a safe and feasible technique with less surgical trauma and quicker recovery.
Colorectal cancer;laparoscopy;operation
R735.3+7
B
2096-2266(2017)08-0031-04
10.3969∕j.issn.2096-2266.2017.08.008
(责任编辑 董杰)
2015-12-23
邵宇,硕士研究生,主要从事普外科研究.
*通信作者:谭云波,教授.
