经皮骶骨成形术治疗骶骨转移瘤患者的临床疗效
2017-09-03冯飞陈浩贾璞包利许峰唐海
冯飞,陈浩,贾璞,包利,许峰,唐海
(首都医科大学附属北京友谊医院骨科,北京 100050)
经皮骶骨成形术治疗骶骨转移瘤患者的临床疗效
冯飞,陈浩,贾璞,包利,许峰,唐海
(首都医科大学附属北京友谊医院骨科,北京 100050)
目的 探讨经皮骶骨成形术治疗肿瘤晚期骶骨转移瘤患者的止痛效果及安全性。方法 2009年2月至2015年6月期间,我科使用C型臂X线机引导下对38例肿瘤晚期患者49处骶骨转移灶行经皮骶骨成形术,通过分析术前术后视觉模拟评分(visual analogue scale,VAS)、止痛药物服用情况、术后疼痛缓解程度以及并发症评价临床效果。结果 49处骶骨转移灶手术穿刺全部成功,无穿刺部位血肿、神经损伤、肺栓塞等并发症,患者当天即可下地活动,术后1周左右出院。单处病灶手术中位时间29 min(25~35 min),平均骨水泥的注射量为(3.05±0.67)mL,7处病灶发生骨水泥渗漏,渗漏率为14.3%,但均未引起临床症状。所有患者随访3个月以上,术后24 h VAS评分由术前(7.61±0.97)分降至(1.74±1.99)分,术后1个月降至(1.61±1.82)分,术后3个月降至(1.50±1.78)分。术后不同时间点VAS评分与术前比较,差异均有统计学意义(P<0.05);术后24 h与术后1个月、术后3个月比较,差异具有统计学意义(P<0.05)。术后1周时治疗有效率为92.1%,24例完全不需止痛药(63.2%),9例止痛药级别降低(23.7%),3例止痛药服用剂量减少(7.9%),2例(5.3%)维持原级别及剂量。3个月内死亡4例。结论 采用经皮骶骨成形术治疗肿瘤晚期骶骨转移瘤患者创伤小、安全性高,可快速缓解疼痛,提高患者生存质量。
经皮骶骨成形术;骶骨;肿瘤;转移
随着恶性肿瘤患者总体生存期的延长,骨转移瘤的发病率越来越高,脊柱是最常见的骨转移部位,而骶骨作为脊柱的一部分,也常被累及,骶骨转移瘤可引起骶尾部剧烈疼痛,甚至不能平卧,严重影响患者肿瘤治疗及生活质量。
发生骶骨转移的患者已为肿瘤晚期,无根治性手术可能,且多数不能耐受开放性手术,止痛和限制局部肿瘤进展成为该类患者的治疗目的[1]。经皮骶骨成形术(percutaneous sacroplasty,PSP)是经皮将骨水泥注入病灶部位,创伤小,可稳定局部骨质、快速缓解疼痛、限制局部肿瘤进展,能够满足骶骨转移瘤患者的治疗需求[2-3]。
目前国内开展此技术的学者不多,相关文献报道较少。近年来,我院在C型臂X线机引导下,采用PSP治疗骶骨转移瘤数十例,取得了不错的临床效果,现总结报告如下。
1 资料与方法
1.1 患者资料 总结2009年2月至2015年6月期间,在我科完成PSP治疗并获得至少3个月完整随访资料的38例(49处病灶)骶骨转移瘤患者,其中男性19例,女性19例;年龄32~87岁,平均年龄为(62.2±12.9)岁。
本组病例中原发肿瘤包括:乳腺癌8例,肺癌7例,肝癌5例,前列腺癌3例,直肠癌2例,膀胱癌2例,卵巢癌2例,结肠癌3例,输尿管癌1例,胃癌2例,胰腺癌1例,食管癌2例。
5例为单纯骶骨转移,33例同时合并其他部位骨转移。11例除骨转移外合并其他脏器转移。19例患者单纯S1受累,17例患者S1、S2、S3受累,2例S3以下受累。38例患者均无神经损伤症状,双下肢肌力、会阴区感觉正常,大小便功能正常。
术前根据视觉模拟评分法(visual analogue scale,VAS)进行临床疼痛程度分级[4],0级(0分,无痛);1级(3分以下,轻度疼痛):虽有痛感但可忍受,能正常生活,睡眠不受干扰;2级(4~6分,中度疼痛):疼痛明显,不能忍受,要求服用镇痛剂,睡眠受干扰;3级(7~10分,重度疼痛):疼痛剧烈,可伴有植物神经功能紊乱表现或被动体位,睡眠严重受干扰,需用镇痛剂治疗。本组中34例患者为重度疼痛,4例患者为中度疼痛。患者经放化疗或药物等保守治疗止痛效果欠佳,35例需使用毒麻类镇痛药物。
1.2 方法
1.2.1 术前准备 患者术前均常规检查血、尿、便常规、生化、血气、凝血功能、心电图、胸片,行骶椎X线片、电子计算机断层扫描(computed tomography,CT)、核磁共振成像(magnetic resonance imaging,MRI)及骨扫描(emissioncomputedtomography,ECT)检查,明确全身情况及骶骨受破坏程度。
患者术前独立完成Tokuhashi修正评分[5]和Tomita[6]评分。38例患者Tokuhashi修正评分为(6.73±2.09)分,Tomita外科评分为(7.61±1.05)分,已处于肿瘤晚期。
排除凝血机制障碍、全身感染、急性心梗、脑梗等手术禁忌,告知患者或家属手术步骤和风险,取得患者或家属同意及配合,签署手术知情同意书。
1.2.2 手术方法 采用进口器械[国食药监械(进)字2006第2661920号(更)]与进口骨水泥[国食药监械(进)字2008第3463043号]聚甲基丙烯酸甲酯(polymethyl methacrylate,PMMA),手术采用局部麻醉,但需麻醉师全程进行心率、血压、脉氧及呼吸监测,必要时给予静脉镇静、镇痛药物。具体手术操作步骤如下:在C型臂X线机透视下定位病灶位置,并做体表标记,根据术前影像学资料确定穿刺角度,常规消毒铺单,用2%利多卡因和1%罗哌卡因1︰1混合后逐层麻醉穿刺通道,直至骨膜,麻醉满意后,使用尖锥套管穿刺至骶椎皮质骨,避开骶神经,轻锤尖锥穿过皮质骨,此操作之前应给患者提示,以取得配合,防止突然敲击时患者因疼痛或恐惧至体位变动,影响手术,透视见尖锥位置满意后,直接穿刺至病灶边缘,置入工作套管,调制骨水泥,在骨水泥注射前,嘱麻醉师予地塞米松10 mg静脉推注,可减少骨水泥毒副作用及不良反应,于拉丝后期(即拉丝期向牙膏期的过渡期)在透视下向骶骨内注射骨水泥,若观察到骨水泥外渗,应立即停止注射,骨水泥注射过程中关注患者生命体征、双下肢感觉、运动有无异常,警惕骨水泥过敏现象,骨水泥注射完毕后将精细钻插入套管,静置2 min,再旋转拔针,可避免骨水泥漏入针道,缝合切口,手术完毕。
1.2.3 术后处理 患者手术后即刻返回病房,为压迫止血,平卧2 h,2 h后即可下地活动。术后密切观察患者生命体征、四肢活动及感觉、会阴区感觉及大小便情况,术后第2日行骶骨X线及CT检查,观察骨水泥分布情况,术后1周左右出院。
1.2.4 疗效评价 记录患者术前、术后24 h、术后1个月、术后3个月时VAS评分。为减少药物依赖性、患者心理及手术切口对疼痛影响,在术后1周时,再次记录患者止疼药物服用情况。采用世界卫生组织(world henlth organization,WHO)标准评估术后1周时疼痛缓解程度,a)完全缓解:治疗后完全无痛;b)部分缓解:疼痛较治疗前明显减轻,睡眠基本不受影响,能正常生活;c)轻度缓解:疼痛较前减轻,但仍明显,睡眠受干扰;d)无效:与治疗前比较无减轻[7]。完全缓解和部分缓解为治疗有效。
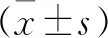
2 结 果
2.1 手术情况 本组38例49处病灶全部穿刺成功,成功率100%。49处病灶均为溶骨性破坏,术中常规取病灶内组织送病理,其中34例患者术前已明确原发肿瘤病灶,术后病理结果与原发肿瘤一致,4例患者以疼痛为首发症状,首诊科室为骨科,影像学检查提示为骶骨转移性肿瘤,术后病理均证实为骶骨转移瘤,并明确原发肿瘤性质。
手术过程中所有患者生命体征平稳,未发生穿刺部位血肿、神经血管损伤、肺栓塞等并发症,单处病灶手术中位时间29 min(25~35 min),平均骨水泥的注射量为(3.05±0.67)mL,
2.2 并发症 7处病灶发生骨水泥渗漏至周围软组织,渗漏率为14.3%,均未产生临床症状,伤口均为Ⅰ类/甲级愈合。3个月内死亡4例,3例因原发肿瘤进一步发展、全身情况恶化所致,1例因肺部感染、弥散性血管内凝血(disseminated intravascular coagulation,DIC)所致。
2.3 疗效评价 患者术前与术后VAS评分比较:术前VAS评分(7.61±0.97)分,术后24 h(1.74±1.99)分,术后1个月(1.61±1.82)分,术后3个月(1.50±1.78)分。患者术后24 h、术后1个月、术后3个月时的VAS评分与术前比较均显著性降低(P<0.05);术后24 h与术后1个月、术后3个月比较差异具有统计学意义(P<0.05),术后3个月与术后1个月比较差异无统计学意义(P>0.05)。
术后1周时24例患者(63.2%)疼痛完全缓解,11例(28.9%)疼痛部分缓解,治疗有效率为92.1%。
术后1周时24例患者(63.2%)完全不需要止痛药,9例(23.7%)止痛药级别降低,3例(7.9%)止痛药服用剂量减少,2例(5.2%)维持原级别及剂量。
典型病例为一女性患者,直肠癌术后16个月,骶尾部剧烈疼痛1个月余入院,术前影像学检查提示骶骨转移性肿瘤,VAS评分为8分,在局麻下行PSP,术后24 h VAS评分降至2分,止痛效果满意(见图1~4)。
3 讨 论
3.1 骶骨转移瘤 文献报道骨转移瘤患者中常见的原发灶主要有乳腺癌、前列腺癌、肺癌和肾癌等[8]。骶尾部疼痛是骶骨转移瘤最主要的症状[9],谷铣之[10]总结骨转移瘤所致疼痛原因包括:a)转移瘤使骨膜伸展,骨膜中存在痛觉纤维;b)肿瘤浸润压迫周围神经,肿瘤释放致痛物质;c)周围肌肉紧张,体位改变;d)分泌前列腺素类物质致痛。为控制疼痛,患者常需使用大剂量毒麻类镇痛药物,本组患者术前34例为重度疼痛,4例患者为中度疼痛,其中35例需使用毒麻类镇痛药物,严重影响患者生活质量。
骶骨转移瘤的治疗方法包括保守治疗和手术治疗。保守治疗包括放疗、化学治疗、卧床制动及止痛等对症治疗,往往疗效欠佳,长期卧床存在下肢静脉血栓、肺栓塞、坠积性肺炎、褥疮、胃肠功能紊乱等风险[11]。传统的开放性手术治疗方法包括骶骨切除术和病灶刮除术,手术创伤大、出血多、并发症及死亡发生率较高[12-14]。
发生骶骨转移瘤的患者多已处于肿瘤晚期,生存期有限,且一般情况较差,对于何种患者应接受手术治疗,以及采取哪种手术方案,仍是临床工作中尚存争议的问题。目前常应用Tokuhashi修正评分及Tomita评分对脊柱转移瘤患者进行生存期预测,评价肿瘤分期与患者预后的关系,进而指导治疗方式的选择[15-16]。本组患者Tokuhashi修正评分为(6.73±2.09)分、Tomita外科评分为(7.61±1.05)分,已处于肿瘤晚期,生存期较短,难以耐受大型手术,对于此类患者,治疗目的应为缓解疼痛、提高生活质量和间接延长患者生存时间。
3.2 经皮骶骨成形术 PSP创伤小、止痛效果确切、安全性高[17-19],适合于骶骨转移瘤患者,尤其对伴有重度疼痛和活动明显受限的患者效果良好[19]。本组患者VAS评分术后24 h降至(1.74±1.99)分,止痛迅速,创伤小,术后当天即可下床活动,术后1周时治疗有效率为92.1%,24例(63.2%)完全不需要止痛药,12例(31.6%)止痛药级别降低或剂量减少。
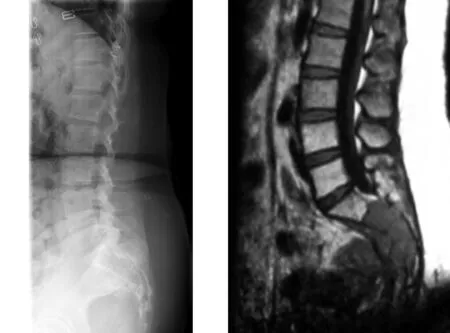
图1 术前X线片示骶椎低密度病灶 图2 术前T1相示骶骨信号改变,考虑骶骨转移瘤

图3 C型臂透视下向骶骨病变部位注射骨水泥
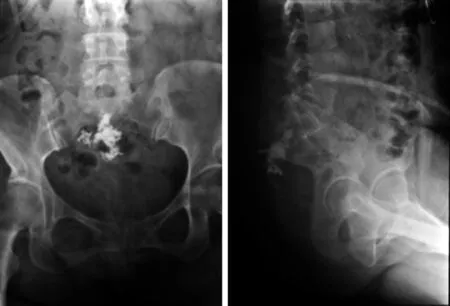
图4 术后X线片示骨水泥分布满意
随访结果显示术后24 h VAS评分与术后1个月、术后3个月比较差异具有统计学意义(P<0.05),这可能是药物依赖性、患者心理及手术切口对疼痛有所影响。术后1个月与术后3个月VAS评分比较虽无显著性差异(P>0.05),但从数值上看,术后3个月时的VAS评分低于术后1个月,也就是说,随着时间的延长,PSP的止疼效果越来越好。国外部分学者也发现此现象,Frey等[20]回顾性研究了多个医学中心应用PSP治疗的52例患者,术后30 min时VAS评分由术前的8.1分降至3.6分,术后24周降至1.4分,而术后52周时降至0.8分。Trouvin等[21]在随访过程中同样发现PSP术后中远期止痛效果更佳。
虽止痛效果较好,但PSP对局部肿瘤的杀灭作用有限,对于肿瘤已经侵犯到神经,产生根性症状或马尾神经损伤症状的患者,PSP治疗效果有限,故本组所选患者均无神经损伤症状。笔者总结PSP治疗骶骨转移瘤的适应证为:a)骶尾部剧烈疼痛,保守治疗无效;b)Tokuhashi修正评分及Tomita外科评分示患者为肿瘤晚期,不适合行开放性手术;c)无神经损伤症状;d)预期寿命超过3个月。禁忌证为:a)凝血功能障碍;b)严重的全身感染;c)手术切口周围有感染或者褥疮;d)预期寿命少于3个月。
目前对于PSP术后疼痛缓解的有关机制尚未完全明确,但多数学者认为,主要通过以下几方面起作用:a)骨水泥的细胞毒性一方面可使周围组织神经末梢对理化、机械刺激的敏感性下降;另一方面可使肿瘤组织坏死,缩小肿瘤体积[22]。b)骨水泥凝固后可部分恢复骨质结构,固定了破坏区内的微小骨折,使物理刺激减少[23]。c)骨水泥的填充占位可破坏和阻隔肿瘤组织血供,导致部分肿瘤组织坏死[24]。d)骨水泥聚合反应过程中产生的热反应导致肿瘤及周围组织坏死,并破坏组织内的神经末梢[25-26]。
3.3 并发症 同经皮椎体骨水泥强化术一样[27],PSP常见的并发症也是骨水泥渗漏,文献报道渗漏率为7.4%[28],比椎体后凸成形术(8%~31%)[29-30]和椎体成形术(16.6%~73%)要低[31-33]。虽然PSP有一定的骨水泥渗漏率,但较少引起临床症状[34],Kortman等[3]回顾性研究了6个医学中心应用PSP治疗的骨转移瘤39例,仅有1例患者出现了骨水泥漏入骶孔压迫神经引起临床症状。当出现骨水泥渗漏到骶前、后孔或骶管,引起神经根性疼痛或马尾神经损伤等功能障碍时,需行开放手术取出骨水泥,解除压迫,缓解症状[35]。本组49处骶骨转移灶,有7处病灶发生骨水泥渗漏至周围软组织,渗漏率为14.3%,高于国外文献报道,但均未引起临床症状。
本组病例术后3个月内死亡4例,3例因原发肿瘤进一步发展、全身情况恶化所致,1例因肺部感染、DIC所致。需要强调的是,PSP对于骶骨转移瘤患者只是局部治疗,影响患者生存期的根本在于原发肿瘤相关的内科治疗,患者于骨科出院后需继续原发肿瘤及全身支持治疗,延长生存时间。
综上所述,发生骶骨转移的肿瘤晚期患者,多数会出现骶尾部剧烈疼痛伴活动受限,保守治疗效果欠佳,严重影响生活质量,PSP为此类患者提供了一种止痛快、创伤小、安全性高的治疗方法,疼痛缓解后可有效改善患者生存质量,为进一步后续治疗创造条件。
[1] Marco RAW,Sheth DS,Boland PJ,et al.Functional and oncological outcome of acetabular reconstruction for the treatment of metastatic disease[J].J Bone Joint Surg,2000,82(5):642.
[2] Dehdashti AR,Martin JB,Jean B,et al.PMMA cementoplasty in symptomatic metastatic lesions of the S1 vertebral body[J].Cardiovascular and interventional radiology,2000,23(3):235-237.
[3] Kortman K,Ortiz O,Miller T,et al.Multicenter study to assess the efficacy and safety of sacroplasty in patients with osteoporotic sacral insufficiency fractures or pathologic sacral lesions[J].Journal of neurointerventional surgery,2013,5(5):461-466.
[4] 孙燕.内科肿瘤学[M].北京:人民卫生出版社,2001:226-227.
[5] Tokuhashi Y,Matsuzaki H,Oda H,et al.A revised scoring system for preoperative evaluation of metastatic spine tumor prognosis[J].Spine,2005,30(19):2186-2191.
[6] Tomita K,Kawahara N,Kobayashi T,et al.Surgical strategy for spinal metastases[J].Spine,2001,26(3):298-306.
[7] Cancer pain relief and palliative care.Report of a WHO expert committee[R].WHO technical report series,1990:1-75.
[8] Coleman RE.Clinical features of metastatic bone disease and risk of skeletal morbidity[J].Clin Cancer Res,2006,12(20 Pt 2):6243-6249.
[9] Shah RV.Sacral kyphoplasty for the treatment of painful sacral insufficiency fractures and metastases[J].The Spine Journal,2012,12(2):113-120.
[10] 谷铣之.现代肿瘤学[M].北京:北京医科大学、中国协和医科大学联合出版社,1993:876-877.
[11] Quraishi NA,Giannoulis KE,Edwards KL,et al.Management of metastatic sacral tumours[J].European Spine Journal,2012,21(10):1984-1993.
[12] 郭卫,徐万鹏,杨荣利,等.骶骨肿瘤的手术治疗[J].中华外科杂志,2003,41(11):827-831.
[13] 李国东,蔡郑东,傅强,等.骶骨肿瘤术后常见并发症的临床分析与防治[J].中国骨与关节杂志,2006,5(5):257-261.
[14] Pascal-Moussellard H,Broc G,Pointillart V,et al.Complications of vertebral metastasis surgery[J].European Spine Journal,1998,7(6):438-444.
[15] Eap C,Tardieux E,Goasgen O.Tokuhashi score and other prognostic factors in 260 patients with surgery for vertebral metastases[J].Orthop Traumatol Surg Res,2015,101(4):483-488.
[16] Arana E,Kovacs FM,Royuela A.Agreement in the assessment of metastatic spine disease using scoring systems[J].Radiother Oncol,2015,115(1):135-140.
[17] Nebreda C,Vallejo R,Aliaga L,et al.Percutaneous sacroplasty and sacroiliac joint cementation under fluoroscopic guidance for lower back pain related to sacral metastatic tumors with sacroiliac joint invasion[J].Pain Practice,2011,11(6):564-569.
[18] Valencia-Anguita J,Juli-Narvez M,Rodríguez-Burgos F,et al.Percutaneous sacroplasty for relieving pain caused by sacral metastases[J].Neurocirugia (Asturias,Spain),2007,18(3):247-249.
[19] Zhang J,Wu C,Gu Y,et al.Percutaneous sacroplasty for sacral metastatic tumors under fluoroscopic guidance only[J].Korean journal of radiology,2008,9(6):572-576.
[20] Frey ME,DePalma MJ,Cifu DX,et al.Percutaneous sacroplasty for osteoporotic sacral insufficiency fractures:a prospective,multicenter,observational pilot study[J].The Spine Journal,2008,8(2):367-373.
[21] Trouvin AP,Alcaix D,Somon T,et al.Analgesic effect of sacroplasty in osteoporotic sacral fractures:a study of six cases[J].Joint Bone Spine,2012,79(5):500-503.
[22] Tohmeh AG,Mathis JM,Fenton DC,et al.Biomechanical efficacy of unipedicular versus bipedicular vertebroplasty for the management of osteoporotic compression fractures[J].Spine,1999,24(17):1772.
[23] Uemura A,Matsusako M,Numaguchi Y,et al.Percutaneous sacroplasty for hemorrhagic metastases from hepatocellular carcinoma[J].American journal of neuroradiology,2005,26(3):493-495.
[24] Ruiz DSM,Burkhardt K,Jean B,et al.Pathology findings with acrylic implants[J].Bone,1999,25(2):85-90.
[25] Kelekis AD,Somon T,Yilmaz H,et al.Interventional spine procedures[J].European journal of radiology,2005,55(3):362-383.
[26] Fourney DR,Schomer DF,Nader R,et al.Percutaneous vertebroplasty and kyphoplasty for painful vertebral body fractures in cancer patients[J].Journal of Neurosurgery,2003,98(1):21-30.
[27] 张文桐,唐海.椎体强化术骨水泥渗漏的研究进展[J].实用骨科杂志,2010,16(5):354-358.
[28] Bayley E,Srinivas S,Boszczyk BM.Clinical outcomes of sacroplasty in sacral insufficiency fractures:a review of the literature[J].European Spine Journal,2009,18(9):1266-1271.
[29] Burton AW,Mendoza T,Gebhardt R,et al.Vertebral compression fracture treatment with vertebroplasty and kyphoplasty:experience in 407 patients with 1,156 fractures in a tertiary cancer center[J].Pain Medicine,2011,12(12):1750-1757.
[30] Park SY,Modi HN,Suh SW,et al.Epidural cement leakage through pedicle violation after balloon kyphoplasty causing paraparesis in osteoporotic vertebral compression fractures-a report of two cases[J].Journal of orthopaedic surgery and research,2010,5(1):1.
[31] Chen LH,Hsieh MK,Niu CC,et al.Percutaneous vertebroplasty for pathological vertebral compression fractures secondary to multiple myeloma[J].Archives of orthopaedic and trauma surgery,2012,132(6):759-764.
[32] Klazen CA,Lohle PN,de Vries J,et al.Vertebroplasty versus conservative treatment in acute osteoporotic vertebral compression fractures (Vertos Ⅱ):an open-label randomised trial[J].The Lancet,2010,376(9746):1085-1092.
[33] 唐海,李永刚,胡侦明.骨水泥成形术在治疗骨转移瘤方面的进展[J].中国骨与关节杂志,2007,6(3):171-174.
[34] Ortiz AO,Brook AL.Sacroplasty[J].Techniques in Vascular & Interventional Radiology,2009,12(1):51-63.
[35] Bastian JD,Keel MJ,Heini PF,et al.Complications related to cement leakage in sacroplasty[J].Acta orthopaedica Belgica,2012,78(1):100-105.
1008-5572(2017)08-0728-05
R738.1
B
2017-02-15
冯飞(1987- ),男,医师,首都医科大学附属北京友谊医院,100050。
冯飞,陈浩,贾璞,等.经皮骶骨成形术治疗骶骨转移瘤患者的临床疗效[J].实用骨科杂志,2017,23(8):728-732.
