高龄孕妇胎儿出生缺陷情况分析
2017-08-30陈爱军任静张美丽曹燕陈伟伟甘会书
陈爱军 任静 张美丽 曹燕 陈伟伟 甘会书
·论著·
高龄孕妇胎儿出生缺陷情况分析
陈爱军 任静 张美丽 曹燕 陈伟伟 甘会书
目的 分析高龄孕妇出生缺陷情况。方法 选择单胎孕妇50 684例,其中高龄组(35~51岁)孕妇2 436例,对照组(18~34岁)孕妇48 248例进行常规经腹超声产前诊断,观察早孕期流产情况、胎儿颈项透明层厚度(NT)、胎儿颈后皮肤及软组织厚度(NF)情况、孕中晚期胎儿畸形情况,以及胎儿染色体核型分析,分析高龄孕妇NT、NF增厚情况、胎儿畸形率、畸形好发系统等。结果 早孕期流产情况:高龄孕妇自然流产238例(9.77%),适龄孕妇自然流产1 910例(3.96%)。NT、NF异常者1 822例,其中高龄孕妇胎儿异常98例(4.02%)。高龄孕妇中合并多系统畸形36例(36.73%),大于45岁者染色体核型异常者占22.6%。结论 对高龄孕妇应做系统超声筛查及有针对性的血清学及介入性检查,以保证获得良好的妊娠结局。
高龄孕妇;超声检查;染色体核型分析;胎儿畸形
随着国家二胎政策的实施,辅助生殖技术的不断进步,高龄孕产妇成为一个受人关注的群体。高龄孕妇一般是指孕妇分娩年龄大于或等于35岁。高龄孕妇是婴儿合并唐氏综合征的一个重要危险因素[1],染色体病在我国新生儿中占4%~6%,其中大多数是染色体三体征所致的智力低下、生长发育受限[2],妊娠期间并发症多,不良妊娠结局的发生率较高[3,4]。女性25~30岁是最高生育力阶段及最佳生育年龄,35岁以后就开始进入生育力减退的加速期。随着孕妇年龄的增加,卵子老化,妊娠合并症与并发症的几率也会有所增加,和适龄孕妇相比,妊娠过程和结局出现流产、胎停育、染色体异常的情况比适龄孕妇多,同时也容易患上妊娠期高血压、妊娠期糖尿病,进一步导致不良的妊娠结局,给社会和家庭带来沉重负担。了解高龄孕妇对孕妇本身及胎儿的影响,本文对我院进行定期孕检的2 436例高龄孕妇进行分析,报告如下。
1 资料与方法
1.1 一般资料 选取2012年1月至2014年12月在我院定期产检的单胎孕妇50 684例,依据年龄将分娩年龄≥35岁的孕妇2 436例设为高龄组,分娩年龄≤35岁的48 248例设为对照组。
1.2 仪器与检查
1.2.1 超声检查:使用VOLUSON E8、GE VOLUSON 730彩色多普勒超声诊断仪,探头频率3.5~5.0 MHz,孕早期适度充盈膀胱,观察胎囊及卵黄囊数目,确定胎儿是否存活。孕11~13+6周,胎儿头臀长45~85 mm,取胎儿正中矢状切面进行测量,将图像放大,颈部皮肤高回声带深部的无回声带即为胎儿颈项透明层(NT),胎儿颈后皮肤及软组织厚度(NF)注意垂直测量,内缘至内缘测量不包括皮肤(3.0 mm以上为增厚)。孕18~24周行系统筛查,标准为河北省产前系统筛查及二维超声标准:(1)头部颅骨骨化程度,各脑室、丘脑、小脑,后颅窝池、小脑蚓部、小脑、透明隔等;(2)各切面观察眼及眼眶、鼻、唇;(3)胸部正常形态表现,心脏四腔心切面左、右室流出道切面,三血管、双弓切面;(4)观察脊柱连续性、弯曲度、骨化程度;(5)双侧前臂尺桡骨、双侧小腿胫腓骨横切面或纵切面;(6)腹部,腹围、双肾横切面、脐带插入部、膀胱两侧脐动脉横切面;(7)胎盘成熟度,厚度,胎盘下缘与宫颈内口关系。脐带胎儿入口和胎盘入口位置;(8)多胎妊娠要求:羊膜囊数目、胎盘数目、胎儿之间有无羊膜分隔、胎儿大小比较;(9)羊水指数测量。
1.2.2 羊水细胞检测:妊娠18~23周,在超声引导下抽取羊水20 ml,1 400 r/min离心8 min,弃上清,留细胞混悬液,无菌条件下接种于专业培养基中,在不同的培养箱中静置培养6~7 d,观察细胞的生长情况。当羊水细胞贴壁生长旺盛,倒置显微镜下可见多个中期分裂细胞时收获,进行G显带,计数20个分裂相,分析5个分裂相,发现异常核型时加数到100个分裂相。
1.2.3 脐静脉血检测:超声引导下经腹采取脐静脉血2 ml,接种于培养基中。至于培养箱中培养72 h,收获、制备染色体标本,分析、计数标准同于羊水。
1.3 统计学分析 应用SPSS 18.0统计软件,计数资料采用χ2进行检验,P<0.05差异有统计学意义。
2 结果
2.1 2组孕妇NT侧值及胎儿畸形比较 孕早期高龄孕妇自然流产238例(9.77%),适龄孕妇自然流产1 910例(3.96%)。孕11~13+6周测NT值,NT、NF异常者1 822例,其中高龄孕妇胎儿异常98例(4.02%)。高龄组NT异常及胎儿总畸形数与对照组比较差异有统计学意义(P<0.05)。见表1。

表1 2组孕妇NT侧值及胎儿畸形比较 例(%)
2.2 2组染色体核型异常情况 2组有选择性做染色体核型分析(血清学高危、超声发现染色体标记物),按年龄及异常类型比较,差异无统计学意义(P>0.05)。但>45岁者核型异常者7例,占22.6%(7/31)。见表2。

表2 2组染色体核型异常情况 例
2.3 35岁及以上孕妇胎儿多发畸形及单发畸形分布情况 高龄组个系统发病率情况,35岁及以上孕妇胎儿畸形中,易合并多系统畸形。见表3。

表3 35岁及以上孕妇胎儿多发畸形及单发畸形分布情况 n=98
2.4 先天性心血管畸形分布情况 在多发畸形和单发畸形中,循环系统畸形39例,占总畸形的39.8%,与南今福[5]研究结果先心病比例很高(40.04%),结果相近。见表4。
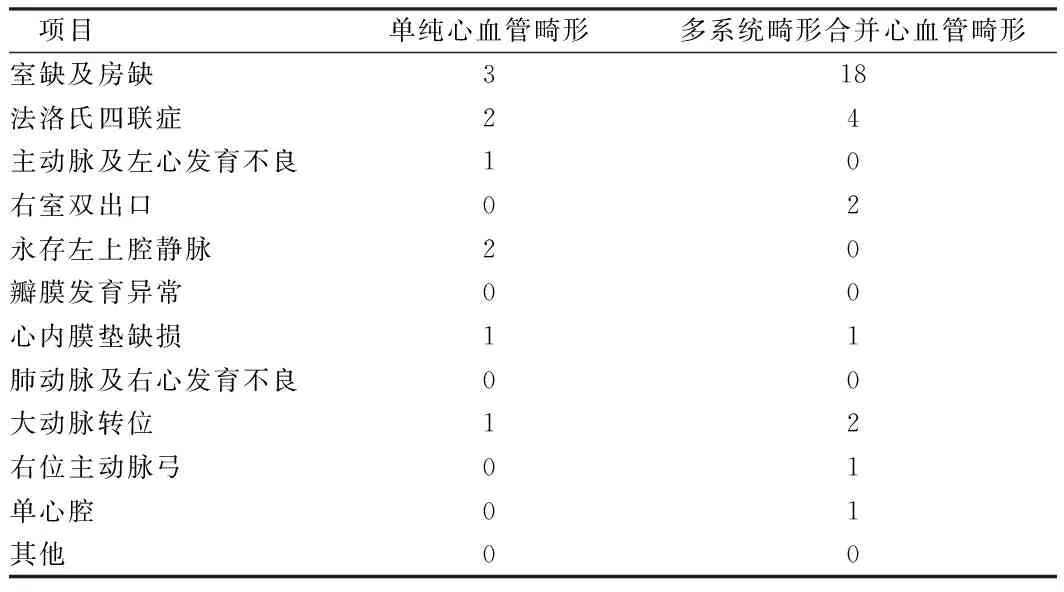
表4 先天性心血管畸形分布情况 例
2.5 2组合并多系统畸形率比较 高龄组检出36例,对照组检出108例,2组比较差异有统计学意义(P<0.05)。见表5。

表5 胎儿畸形孕妇年龄分布 例
注:与≥35岁比较,*P<0.05
3 讨论
高龄孕妇有多种高危因素,随着年龄增加,卵母细胞受物理、化学、药物及感染因素等影响逐渐老化,生育畸胎儿的几率也增加。高龄孕妇分娩的出生缺陷儿比例高,可能与其性染色体质量和内分泌有关系[5]。另外,由于高龄孕妇并发症的发生,导致胎儿宫内窘迫、发育迟缓,也可造成不良的妊娠结局[6,7]。主要表现在孕妇合并症、并发症,胎儿遗传性疾病和畸形。妊娠结局的影响主要表现生育能力降低、自然流产几率增加、染色体异常、高血压并发症、胎死宫内的发病几率。对于有高危因素的孕妇,要重视胎儿结构异常中染色体异常的几率,伴发多系统畸形时,染色体异常的发生率明显增加。但无染色体异常也不排除多基因异常的可能。据资料统计,尽管我国高龄孕妇仅占妊娠总数的4%~5%,但其胎儿染色体异常查出数却占异常查出数的10%~40%[8]。
本研究证实,胎儿颈项透明层增厚出现胎儿畸形的概率较正常胎儿概率高,尤其表现在高龄孕妇中。非整倍体的发生率为3.26%(141/4 320),高龄组与对照组无明显差异,与蔡婵慧等[9]的2.93%(136/4 636)研究相似。但大于45岁者核型异常者占22.6%。除外染色体异常所致的胎儿畸形,高龄产妇发生其他先天畸形的危险性也有增加,包括无脑儿、脑积水、心脏畸形等[10]。有研究对自然流产物的核型分析显示,约2/3的自然流出物为染色体异常,孕妇年龄为20岁时,自然流产率为10%,当孕妇年龄为45岁时,自然流产率增加到90%以上[11]。Pellestor等[12]通过,对进行体外受精的1 397个卵母细胞研究证实,随孕妇年龄的增加,染色体发生异常的几率增加。对三体病的亲源性的分子生物学研究显示,大多数非整倍体是母源性的,而且主要发生在第一次减数分裂期间[13]。胎儿多个部位的发育异常往往较一个部位异常更加明显地提示了胎儿染色体疾病[14]。
图1 双侧足内翻

图2 心脏畸形:心内膜垫缺损
本研究结果显示,高龄孕妇胎儿多系统畸形率高达36.73%,明显高于适龄孕妇胎儿发生多系统畸形的概率。父亲的高龄化与孩子认知能力障碍及神经系统的畸形也有一定关系,但没有大量研究证实。本组高龄孕妇中,对照组多系统畸形108例,占12.64%,观察组多系统畸形36例,占36.73%,其中伴发心脏异常的29例,占50%,伴发水肿或水囊瘤11例,占31.8%,伴发神经管畸形、泌尿系畸形、消化道及腹前壁畸形、肢体骨骼畸形分别为8例,占22.7%。伴发颜面部畸形5例,占13.9%。显示高龄孕妇多系统畸形中,伴发心脏异常率最高,其次为水肿,图1、2为同一胎儿同时伴有多发畸形。目前先心病是发病率最高、最常见的先天性畸形,是新生儿和婴儿期因先天致死的最主要原因。病因复杂,本组漏诊心血管异常2例:心下型肺静脉异位引流1例、二维超声显示四腔心结构及比例正常,心下未见扩张大血管,肺静脉左心房入口未能清楚显示;主动脉瓣发育异常1例,查存图孕中期胎儿系统筛查时,主动脉瓣并未见增厚、增强,血流速度不高,未见返流,但瓣膜数量未能清晰显示,该孕妇晚期未再来我院产检。原因是由于胎儿心脏畸形在宫内具有一个发展过程,而非孕早期及孕中期明显表现出来,同时也受胎儿体位、孕妇腹壁过厚、羊水量少等限制而造成漏诊。临床上认为需要对胎儿心脏尤其对于高危因素者进行系统化检查,同时要随访至新生儿期[15]。漏诊肛门闭锁2例,查存图1例未发现有肠道扩张,1例结肠内径在正常高限而忽视,生后证实1例存在直肠会阴瘘道,1例无瘘道,但至生后新生儿检查其肠道内径亦无显著增宽,张力不高,此种畸形产前超声目前无法检测出来。
综上所述,高龄孕妇胎儿的先天异常发生率明显高于适龄孕妇,且在围生期容易出现各种合并症和并发症,因此,针对高龄孕妇,应给予更多的关注,向其提供产前筛查和产前诊断手段,对其潜在的风险充分告知,提高其自我保健的意识。确保孕妇做好系统产前筛查,保证孕妇安全度过围生期,达到母婴安全的目的。
1 沈国松,张甦,何平亚,等.779例高龄孕妇的产前筛查与诊断结果分析.中国产前诊断杂志(电子版),2009,1:29-32.
2 唐静,庞晨,马光娟,等.新疆地区高龄孕妇的产前咨询与产前诊断.中国优生与遗传杂志,2011,19:55-56.
3 赵丽.高龄产妇妊娠结局的分析.现代诊断与治疗,2012,23:1448-1449.
4 马奎丽.高龄产妇心理因素对妊娠结局影响及对策研究.中国妇幼保健,2014,29:210-212.
5 南今福.706例出生缺陷监测结果的分析.中国医药指南,2016,14:148-149.
6 李淑梅,黎艳辉,王丽,等.运用助产护理对高龄产妇分娩干预的效果.现代诊断与治疗,2014,25:3343-3344.
7 袁胜云,方芳.高龄孕妇妊娠并发症及妊娠结局临床调查.中国妇幼保健,2012,27:1372-1373.
8 王晓艳,杨景珍,张克娜.高龄妇女妊娠的常见问题及对策.中国实用医药,2009,4:224-225.
9 蔡婵慧,郭丽,胡晶晶,等.4636例高龄孕妇羊水细胞染色体分析.中国优生与遗传杂志,2014,22:37-38.
10ChenCP,ChernSR,TsaiFJ,etal.Dwonsyndromeduetounbalancedhomologousacrocetricrearrangementsanditsrecurrenceinsubsequentpregnancies:prentaldiagnosisbyamniocentesis.TaiwanJObstetGynecol,2009,48:403-407.
11 边旭明,戚庆炜.高龄孕妇的产前筛查和诊断.中国实用妇科与产科杂志,2006,10:726-728.
12PellestorF,AndreoB,AnahoryT,etal.Theoccurrenceofaneuploidyinhuman:lessonsfromthecytogenetiesstudiesofhuman.EurJMedGenet,2006,49:103-116.
13 朱俊真,张宁,彭彦辉主编.产前诊断学.第1版.北京:中国科学技术出版社,2015.18-19.
14 凌霄,冯玲.241例孕中晚期胎儿畸形引产资料及相关因素分析.中国妇幼保健,2014,29:419-421.
15 钱敏,孙燕,吴青青.11~14周正常胎儿心脏超声检查.中国医学影像技术,2007,23:271.
10.3969/j.issn.1002-7386.2017.17.027
066000 河北省秦皇岛市妇幼保健院
R 715.3
A
1002-7386(2017)17-2656-03
2017-03-11)
