带状疱疹合并排尿困难10例临床分析
2017-08-24温丽英安国芝
胡 月 温丽英 安国芝
带状疱疹合并排尿困难10例临床分析
胡 月1温丽英2安国芝2
带状疱疹(herpes zoster)是由潜伏在体内的水痘-带状疱疹病毒(varicella-zoster virus,VZV)再次激活所致,表现以沿单侧周围神经分布的簇集性小水疱为特征,常伴显著的神经痛,好发部位依次为肋间神经、颅神经和腰骶神经支配区域[1]。腰骶部、外阴部带状疱疹呈散在发病,引起排尿困难、尿潴留的更是少见。现将10例腰骶部、外阴部带状疱疹合并排尿困难患者的治疗及预后报道如下。
1 资料和方法
1.1 临床资料 2014年1~12月本科共收治10例带状疱疹合并排尿困难、尿潴留患者(表1),皮疹位于外阴、腹股沟部位(S1-S5支配区域)4例;臀部、腰骶部(L5-S5支配区域)6例,均表现为单侧带状分布的水肿性红斑,其上可见簇状分布的水疱,伴有不同程度的疼痛及排尿困难、尿潴留症状。其中男4例,女6例,年龄58~84岁,平均70.25岁,病程3~20天。患者住院时间为10~15天,平均11.875天。其中1例(病例5)前列腺增生患者,平时无明显排尿困难症状,但起皮疹后第4天出现明显的排尿费力、小腹憋胀不适,彩超示:尿潴留,排尿后膀胱内残余尿约690 mL,疑似带状疱疹合并排尿困难;8例患者起疹同时出现外阴麻木、小便不利、无尿意等排尿异常表现,此后相继出现排尿困难及急性尿潴留。1例患者(病例7)尿常规示红细胞:1998.2 uL、红细胞(高倍视野):357.9HPF、潜血3+,其余患者尿常规、肾功能及其他实验室检查未见明显异常,确诊为腰骶部带状疱疹合并排尿障碍。
1.2 治疗方法 8例患者给予更昔洛韦0.25 g一日两次静脉滴注,2例患者应用膦甲酸钠3 g,250 mL静脉点滴每日一次,9例患者给予地塞米松,1例患者因皮疹化脓、破溃、湿疹样改变给予甲泼尼龙静脉点滴,所有患者均给予甲钴胺注射液、维生素B1注射液肌肉注射,呋喃西林、康复新液湿敷。6例患者症状较轻,仍能自行排尿,采用热敷、加压按摩改善排尿困难;4例急性尿潴留患者留置双腔气囊导尿管,留置导尿管期间嘱患者多饮水,2~3小时开放导尿管一次,鼓励患者自行排尿并进行膀胱功能的康复训练。
2 结果
从治疗第3~4天起,水肿红斑逐渐消退,水疱干燥结痂,出院时痂皮均脱落,疼痛明显减轻或者消失,10~14天带状疱疹治愈出院。留置导尿管3天左右患者出现小腹憋胀及尿意感,5~7天拔出导尿管,药物治疗并锻炼膀胱功能2~4周后,排尿障碍逐渐减轻,排尿困难症状消失,8周左右带状疱疹和排尿困难基本恢复正常。随访2个月,所有患者均恢复自行排尿,无排尿障碍后遗症。
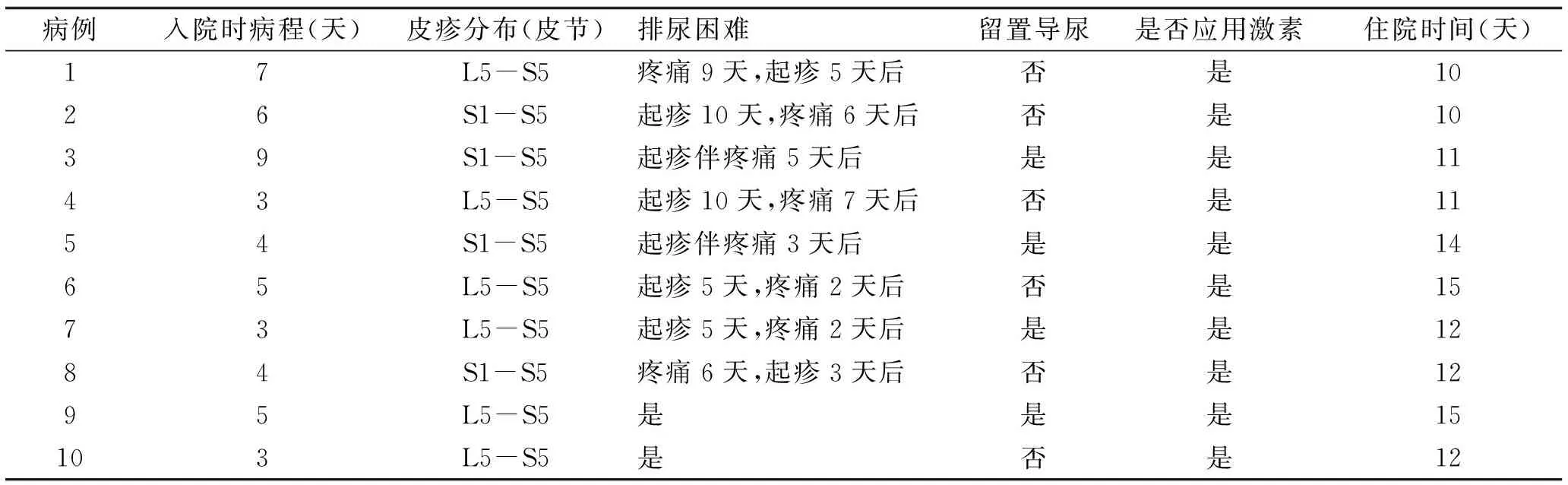
表1 10例带状疱疹合并排尿困难患者临床情况
3 讨论
膀胱主要由交感神经、副交感神经和内脏感觉神经支配,交感神经来源于T11-S2神经节,副交感神经来源于S2-S4神经节,二者共同组成腹下丛,交感神经发出的抑制纤维支配逼尿肌,运动纤维支配膀胱括约肌[2]。Davidsohn等于1890年第一次报道了带状疱疹相关的泌尿系统功能障碍[3,4],有报道称与水痘带状疱疹病毒相关的排尿障碍大约占4.02%[5],临床上多见于60~80岁患者[4],男性多于女性[5]。
10例患者的尿潴留症状与带状疱疹的临床进程相一致,根据文献报道,通常是由于病毒侵及S2-S4皮神经引起患侧膀胱炎、神经炎以及脊髓炎所致[3-5]。
带状疱疹相关性膀胱炎,是病毒直接侵袭患侧膀胱壁导致的排尿功能障碍,表现为同时出现的皮疹以及一过性的血尿、尿痛、尿频,甚至尿潴留。病程与皮疹的恢复一致,一般在2周左右恢复正常[5-7],与本篇报道相一致。膀胱镜检查可见疱疹集中在膀胱一侧,病变界限清楚,病变以外黏膜正常,有时在炎症水肿的基础上呈现腐肉样病变或浅表性溃疡[8]。但由于该临床过程短暂,且患者短疗程的间歇性导尿或留置导尿管后,即可恢复正常排尿功能,因此在疱疹性膀胱炎这个短的、可能自愈的良性过程中,膀胱镜检查可能不是必须的,并且膀胱镜检查已不常在膀胱炎综合征中应用[5]。因此,带状疱疹相关性膀胱炎在临床上不易明确诊断,应密切观察患者泌尿系统的临床变化,仔细查体,尽量完善相关化验检查,及时给予留置导尿,必要时放置留置导尿管。
带状疱疹相关性神经炎(弛缓性膀胱),一般认为是水痘带状疱疹病毒从背根神经节逆向扩散至骶骨的运动神经元、神经根或外周神经,常见于S2-S4皮神经节,使其诱导的膀胱反射中断,膀胱逼尿、尿道括约肌功能障碍,尿液潴留于膀胱内不能排出。典型的急性尿潴留在皮疹出现后4~19天出现[9-11],在尿潴留发生前有发热,全身不适及会阴、臀部、下肢疼痛等症状,如果受累神经根局限,可仅表现为尿潴留而无其他症状[12]。整个临床过程持续时间相对较长,一般为4~8周[13],在带状疱疹好转后,排尿可随之恢复正常[4]。然而,一些腰部,甚至是较低的胸皮区的带状疱疹也会出现泌尿系统的改变,这是因为相邻神经的水痘带状疱疹病毒感染可以扩散至骶段,属于多发性神经病变。Braverman等[14]人推测该病毒在脊神经引起局部炎症,还可以向近侧及远侧传播,随后扩散至运动轴突外周,出现急性神经根病变。有些患者会同时存在膀胱炎和神经炎相关的排尿障碍,但这并不影响临床上的诊断及治疗,间歇性导尿和放置导尿管仍是最安全的治疗方案。
带状疱疹相关性脊髓炎导致的排尿障碍表现为痉挛性膀胱,横贯性脊髓炎是带状疱疹的一种罕见并发症,临床上非常少见,临床过程与神经源性膀胱类似,据报道预后良好,大多数患者数周后完全恢复[4,15]。
对于老年男性来说,排尿困难还要与前列腺增生鉴别,前列腺增生是引起老年男性急性尿潴留的最常见原因,其特点是导尿管插入困难,且排空膀胱后,通过肛门指诊可触及肿大的前列腺表面光滑、质韧、中央沟变浅或消失[16],而带状疱疹引起的尿潴留时,前列腺触诊无异常。
本文10例中,女性多于男性,与Chen等[5]的报道不相符,这可能是由于临床收治病人的随机性及例数较少引起的。其中1例累及臀部、外阴部患者入院时查体:体温37.8℃,尿常规:红细胞:1998.2 uL、红细胞(高倍视野):357.9HPF、潜血3+,存在膀胱刺激征,1周后复查尿常规示潜血+-,此时患者已拔除导尿管,可自行排尿,但较费力、尿量少,皮疹结痂,部分痂皮脱落显淡红斑。但因未作膀胱镜检查,不能明确有无疱疹性膀胱炎的存在,但尿潜血阳性及膀胱刺激征可能为膀胱黏膜受累的表现,因此,本患者可能是由于带状疱疹性膀胱炎导致的排尿困难;1例皮疹位于腰骶部、臀部的男性患者,既往有前列腺肥大病史,但本患者入院前无排尿困难,入院第4天开始出现排尿费力、急性尿潴留,在带状疱疹痊愈和受损神经恢复的过程中,自主排尿逐步恢复,排尿困难症状消失,所以,本例为带状疱疹导致膀胱受累而引起的尿潴留,而非前列腺肥大引起。其余3例外阴、腹股沟部,5例臀部、腰骶部带状疱疹患者,在起疹的同时出现不同程度的排尿困难,相关化验检查未见明显异常,可确诊为水痘带状疱疹病毒侵及S2-S4皮神经节,导致盆神经受损,最终引起排尿障碍或急性尿潴留。
据文献报道显示,带状疱疹引起的S2-S4皮神经炎,导致的膀胱反射中断、弛缓性膀胱,是患者出现急性尿潴留的主要原因[9],这与我们的观察结果相一致,但也应警惕疱疹性膀胱炎发生的可能性,详细询问病史,给予必要的检查,才能正确及时诊治。
更昔洛韦、膦甲酸钠都具有高效、广谱的抗病毒作用,治疗带状疱疹疗程短、安全、有效。在本报道中治愈率达100%,患者恢复良好,无明显不良反应及排尿障碍后遗症。我们认为糖皮质激素可以缩短带状疱疹相关的尿潴留过程,尤其是神经炎相关性排尿障碍,建议早期应用。但是,没有文献显示糖皮质激素是此类功能障碍的标准治疗用药[4,17]。
VZV初次感染(即水痘)并发症较少,最严重的可出现病毒性脑膜炎,但发生率极低;当病毒潜伏复发造成带状疱疹后,可出现PHN、病毒性血管病变、病毒性脊髓炎病变、病毒性视网膜坏死等[18]。带状疱疹相关性排尿困难、尿潴留在临床上并不多见,容易误诊,延误治疗。尤其是老年患者,由于组织退化,神经修复功能降低,更易发生神经损伤,且症状重,持续时间长[19]。因此,我们建议密切观察病人的临床表现,全面查体,及早发现泌尿系统异常表现,及时给予间歇性导尿或者放置留置导尿管,防止膀胱过度膨胀。必要时完善相关检查,例如:尿动力学检查等,以确定是否为神经炎相关性排尿障碍。带状疱疹相关性排尿障碍是一个短暂的良性过程,在尽早治疗的同时给予留置导尿、膀胱功能训练是带状疱疹合并排尿困难治疗的关键,临床观察、实验室检查并及早应用抗病毒药物及相关物理疗法,是早期诊断和治疗的关键。
[1] 张学军.皮肤性病学[M].北京:人民卫生出版社,2013.65-66.
[2] 周荣祥.膀胱外科[M].北京:人民卫生出版社,1996.15-17.
[3] Jellinek EH, Tulloch WS. Herpes zoster with dysfunction of bladder and anus[J]. Lancet,1976,2:1219-1222.
[4] Acheson J, Mudd D. Acute urinary retention altributable to sacral herpes zoster[J]. Emery Med J,2004,21:752-753.
[5] Chen PH, Hsueh HF, Hong CZ. Herpes Zoster-associated voiding dysfunction: a retrospective study and literature review[J]. Arch Phys Med Rehabil,2002,83:1624-1628.
[6] Imafuku S, Takahara M, Uenotsuchi T, et al. Herpes zoster-associated voiding dysfunction in hematopoietic malignancy patients[J]. Int J Dermatol,2008,47:36-39.
[7] Biddlestone J, Suraparaju L, Shah N. Herpes zoster induced acute urinary retentionin the immunocompetent female[J]. BMJ Case Rep,2009,doi:10.1136/bcr07.2008.0452.
[8] 郭应禄,沈绍基.现代泌尿外科针织手册[M].北京:北京医科大学,中国协和医科大学联合出版社,1998.167-168.
[9] Vella M, Mastrocinque G, Romeo S, et al. S1 Herpes Zosterlocalization: acute urinary retention in woman[J]. Urologia,2011,78:145-147.
[10] Jakubovicz D, Solway E, Orth P. Herpes zoster: unusual cause of acute urinary retention and constipation[J]. Can Fam Physician,2013,59:e146-147.
[11] Addison B, Harvey M. Herpes zoster-induced acute urinary retention[J]. Emerg Med Australas,2013,25:279-281.
[12] 吴阶平,马永江.实用泌尿外科学[M].北京:人民军医出版社,1991.119.
[13] Marques SA, Hortense J. Herpes zoster-associated acute urinary retention on immuno-competent patient[J]. An Bras Dermatol,2014,89(6):985-987.
[14] Braverman DL, Ku A, Nagler W. Herpes zoster polyradiculopathy[J]. Arch Phys Med Rehabil,1997,78:880-882.
[15] Chang CM, Woo E, Yu YL, et al. Herpes zoster and its neurological complications[J]. Postgrad Med J,1987,63:85-89.
[16] 辛淑君,陈丽华.带状疱疹合并急性尿潴留1例分析[J].中国误诊学杂志,2009,9(24):6033.
[17] Lestre SI, Joao A, Carvalho C, et al. Hypertrophic perianal herpes successfully treated with imiquimod[J]. An Bras Dermatol,2011,86:1185-1188.
[18] 高睿迪,杨慧兰,刘仲荣.水痘-带状疱疹病毒研究进展[J].中国麻风皮肤病杂志,2014,30(4):216-219.
[19] 王芳.457例带状疱疹临床分析[J].中国麻风皮肤病杂志,2003,19(2):181-182.
(收稿:2015-10-21 修回:2015-12-11)
1石家庄市中医院皮肤科,河北石家庄,050000 2河北北方学院附属第一医院皮肤科,河北张家口,075000
安国芝,E-mail: zjkanguozhi@163.com
