血清PCT CRP LPS检测对SAP后期感染性胰腺坏死的诊断价值
2017-07-31孙久庆郑儒君陈国伟
孙久庆 周 峻 郑儒君 陈国伟
血清PCT CRP LPS检测对SAP后期感染性胰腺坏死的诊断价值
孙久庆 周 峻 郑儒君 陈国伟
目的 探讨血液炎性指标对重症急性胰腺炎(SAP)发生后期感染性胰腺坏死的诊断价值。方法 收集2012年8月至2016年8月诊治的450例SAP患者临床资料,分为坏死组和非坏死组,比较两组患者各项血液检测指标及ROC曲线分析结果。结果 感染性胰腺坏死发生率为21.8%。坏死组患者血清PCT、CRP、LPS及脂肪酶含量明显高于非坏死组患者(P<0.05)。坏死组患者与非坏死组患者血淀粉酶、白细胞计数、血红蛋白、白蛋白比较差异无统计学意义(P>0.05)。ROC曲线分析结果显示PCT、CRP、LPS及脂肪酶对应曲线下面积分别为0.903、0.884、0.882、0.580,诊断临界值分别为7.0µg/L、229.0mg/L、3.5kEU/L、592U/L,敏感度分别为89.6%、87.5%、87.2%、65.9%,特异度分别为83.6%、81.4%、80.9%、58.7%。结论 血清PCT、CRP、LPS检测对SAP发生感染性胰腺坏死具有一定的诊断价值。
重症急性胰腺炎 感染性胰腺坏死 降钙素原 C反应蛋白 内毒素
重症急性胰腺炎(Severe acute pancreatitis,SAP)是临床常见的危急重症,由于病情发展常伴有胰腺自身及周围组织的坏死,继发感染及多器官功能衰竭,并发症及病死率均较高[1-2]。尽管近年来SAP的病死率明显下降,但仍然是目前危及患者生命的凶险疾病,据不同文献报道其病死率为10%~85%[3-4]。感染性胰腺坏死是最终导致SAP患者死亡的最主要原因,占其死亡原因的80%~85%[5-6]。本文回顾性分析本院近年来收治的SAP患者临床资料,探讨感染性胰腺坏死的临床特点,以便指导SAP的后续临床诊疗。
1 临床资料
1.1 一般资料 收集本院2012年8月至2016年8月诊治的450例SAP患者的临床资料。根据是否发生感染性胰腺坏死,分为坏死组和非坏死组。其中坏死组98例,男53例,女45例;平均年龄(53.24±10.51)岁。非坏死组352例,男205例,女147例;平均年龄(51.37±10.18)岁。两组患者年龄、性别、病因、合并症等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断依据 依据中华医学会胰腺外科学分会制定的重症胰腺炎诊治指南[7]:包括腹痛表现、血清淀粉酶和(或)脂肪酶异常升高>3倍、相应的影像学改变;上述表现同时合并持续性器官功能衰竭(>48h)。感染性胰腺坏死诊断依据:上述SAP诊断明确,且出现脓毒血症表现、CT检查提示气泡征及细针穿刺物涂片或培养找到细菌或真菌。
1.3 纳入及排除标准 纳入标准:(1)成年患者。(2)明确诊断为SAP。(3)病程<48h,各项检查项目完整。排除标准:(1)特殊类型胰腺炎。(2)合并其他慢性或急性感染性疾病。(3)合并恶性肿瘤。(4)正在或长期服用激素、免疫抑制剂等特殊药物。
1.4 治疗方法 入院诊断明确后立即实施SAP规范化治疗:持续胃肠减压、禁食禁饮、抑酸药、抑制胰酶制剂、抗生素等,据病情实施血液透析、机械通气等器官功能维护治疗。确诊合并感染性胰腺坏死患者,行穿刺引流或手术引流等治疗。
1.5 方法 检测两组患者血清淀粉酶、血清脂肪酶、白细胞计数、血红蛋白、血清白蛋白、血浆内毒素(LPS)、C反应蛋白(CRP)及降钙素原(PCT)。选取有统计学意义指标构建受试者操作特征曲线(ROC曲线)。根据ROC曲线计算各指标的临界值、灵敏度和特异度。各种炎性因子的检测均在本院检验科完成,检测方法:PCT采用快速半定量法(PCT-Q)测定;CRP和LPS采用ELISA法测定。具体实验步骤严格按照各因子试剂盒说明书操作。
1.6 观察指标 比较两组患者各项血液检测指标,采用ROC曲线分析结果。
1.7 统计学方法 采用SPSS 19.0统计软件。计量资料以(x±s)表示,组间比较采用t检验;计数资料组间比较采用χ2检验;有统计学意义的指标进一步行ROC曲线分析;P<0.05为差异有统计学意义。
2 结果
2.1 两组各血液检测指标比较 见表1。
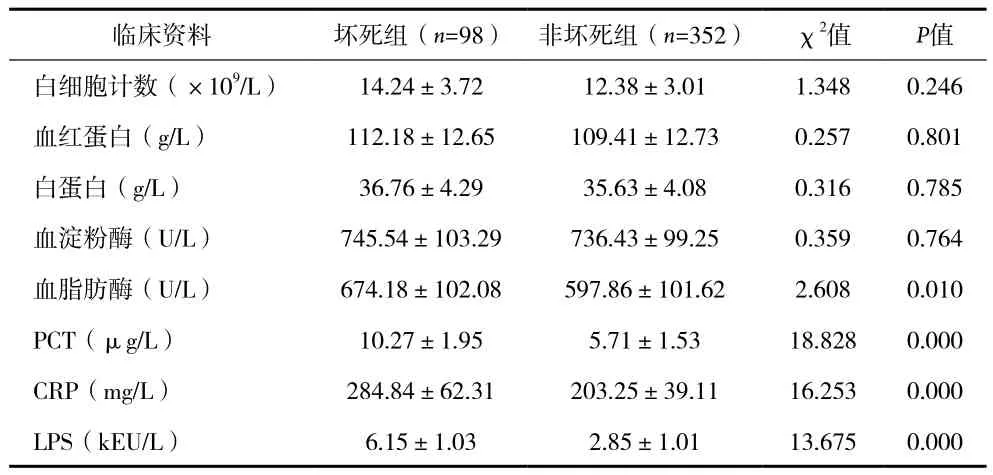
表1 坏死组和非坏死组血液检测指标比较(x±s)
2.2 ROC曲线分析结果 ROC曲线分析结果显示:PCT、CRP、LPS及脂肪酶对应曲线下面积分别为 0.903(95%CI:0.872~0.934)、0.884(95%CI:0.834~0.934)、0.882(95%CI:0.844~0.920)、0.580(95%CI:0.510~0.649),诊断准确度最高的临界值分别为7.0μg/L、229.0mg/L、3.5kEU/L、592U/L,敏感度分别为89.6%、87.5%、87.2%、65.9%,特异度分别为83.6%、81.4%、80.9%、58.7%。
3 讨论
近年来,随着饮食结构及生活方式的改变,AP发病率呈急剧上升的趋势,已成为威胁我国人群健康的重要疾病之一。由于该病具有发病急、进展快、并发症多、病死率高等特点。胰腺坏死是SAP较严重的病理类型,分为无菌性胰腺坏死和感染性胰腺坏死。无菌性胰腺坏死,经适当的胰腺炎常规治疗,其病死率可控制在12%内。但是,临床上胰腺坏死绝大多数均为感染性胰腺坏死,应早期诊断并及时有效治疗。由于SAP患者病情发生发展过程中常伴随代谢及免疫功能紊乱,在疾病进展过程中常出现全身性炎症反应综合征(SIRS)。患者可表现为体温及血白细胞异常升高、各种器官功能应激障碍等,并不能通过此类常规临床指标判断患者是否继发感染性胰腺坏死。因此,进一步寻找特异性和敏感性均较高的辅助诊断方法尤为重要。
迄今为止,诊断感染性胰腺坏死最可靠依据是细针穿刺胰腺组织细胞学检查。由于胰腺解剖位置较深,穿刺过程中可能伤及周围组织,且炎症病灶穿刺后出血的风险较大,因此细针穿刺细胞学检查一直不能较好地应用于临床。临床上目前针对可疑感染性胰腺坏死患者主要采用诊断性治疗,导致SAP患者的严重并发症发生率及病死率并未明显下降,且常出现大量的抗生素耐药、二重感染等不良后果。近年研究发现,针对重症感染患者,血清CRP、PCT等部分炎性因子水平异常升高,且对疾病严重程度及预后也有一定的预测价值。
本资料结果显示,感染性胰腺坏死发生率为21.8%。坏死组患者血清PCT、CRP、LPS及脂肪酶含量明显高于非坏死组患者,提示上述血清指标可能是SAP发生感染性胰腺坏死的危险因素,ROC曲线分析显示,血清PCT、CRP及LPS曲线下面积、特异度和敏感度均较高,说明血清PCT、CRP及LPS对SAP发生感染性胰腺坏死的诊断价值较大。因此,当临床工作中发现上述指标异常升高且达诊断临界值水平时,应当考虑感染性胰腺坏死的发生,若有条件者及时进一步完善细针穿刺病理学检查,加强抗感染治疗,积极穿刺置管引流或手术治疗,避免病情进一步恶化导致严重并发症发生或危及患者生命安全。坏死组患者与非坏死组患者血淀粉酶、白细胞计数、血红蛋白、白蛋白检测比较差异均无统计学意义(P>0.05);ROC曲线分析显示血清脂肪酶曲线下面积、特异度和敏感度均较低,说明此类指标对SAP发生感染性胰腺坏死的诊断缺乏特异性价值。当然,由于纳入病例数相对有限,本研究存在一定局限性,尚需在后续开展大宗病例研究或联合多中心研究,以进一步验证上述结果。
[1] Shen Y,Cui NQ.Clinical observation of immunity in patients with secondary infection from severe acute pancreatitis.Inflamm Res,2012,61(7):743-748.
[2] Zerem E,Imamović G,Sušić A,et al.Step-up approach to infected necrotising pancreatitis:a 20-year experience of percutaneous drainage in a single centre.Dig Liver Dis,2011,43(6):478-483.
[3] Zerem E. Treatment of severe acute pancreatitis and its complications. World J Gastroenterol, 2014, 20(38):13879-13892.[4] Nicholson LJ. Acute pancreatitis:should we use antibiotics?.Curr Gastroenterol Rep,2011,13(4):336-343.
[5] Banks PA, Bollen TL, Dervenis C, et al.Classification of acute pancreatitis-2012: revision of the Atlanta classification and definitions by international consensus. Gut, 2013,62(1):102-111.
[6] Freeman ML, Werner J, Van Santvoort HC, et al. Interventions for necrotizing pancreatitis:summary of a multidisciplinary consensus conference.Pancreas,2012,41(8):1176-1194.
[7] 中华医学会外科学分会胰腺外科学组.急性胰腺炎诊治指南(2014).中国实用外科杂志,2015,35(1):4-7.
Objective To investigate the diagnostic value of serum inf l ammatory index for infected pancreatic necrosis in the late course of severe acute pancreatitis. Methods The clinical data of 450 patients treated in our hospital from August 2012 to August 2016 were collected,and the patients were divided into infection group and non-infection group. The blood detection indexes and ROC curve analysis results of the two groups were compared. Results The incidence of infectious pancreatic necrosis was 21.8%. The area under the ROC curve of PCT,CRP,LPS and lipase were 0.903,0.884,0.882 and 0.580,the cut-off value were 7.0µg/L,229.0 mg/L,3.5 EU/ml and 592U/L,the sensitivity were 89.6%,87.5%,87.2% and 65.9%,the specif i city were 83.6%,81.4%,80.9% and 58.7%,respectively. Conclusion Serum PCT,CRP and LPS have major diagnostic value for infected pancreatic necrosis in the late course of SAP.
Severe acute pancreatitis Infectious pancreatic necrosis Procalcitonin C reactive protein Endotoxin
314511 浙江省桐乡市第二人民医院
