尿毒症患者血透中心电图异常与血糖变化的关系
2017-07-25林宏海蔡仕锴翁奕芹梅文燕杨心广
林宏海,蔡仕锴,翁奕芹,梅文燕,杨心广
(汕头市濠江区人民医院内科,广东汕头515071)
尿毒症患者血透中心电图异常与血糖变化的关系
林宏海,蔡仕锴,翁奕芹,梅文燕,杨心广
(汕头市濠江区人民医院内科,广东汕头515071)
目的探讨尿毒症患者血液透析期间心电图异常与血糖变化的关系。方法对汕头市濠江区人民医院2015年9月至2016年8月30例尿毒症门诊血液透析患者在透析期间进行心电监测和血糖监测,比较心电图正常与异常患者透析第1小时、第2小时、第3小时、第4小时血糖水平及心电图异常发生率,采用多因素非条件Logistic回归分析心电图异常发生的危险因素。结果30例患者门诊常规血液透析2 000例次,发生心电图异常伴血糖下降400例次,发生率为20%;第1小时、第2小时、第3小时、第4小时心电图异常发生率分别为15%、20%、27.5%、37.5%,随着时间的延长,心电图异常发生率显著上升(P<0.05);心电图异常组透析前、第1小时、第2小时、第3小时、第4小时血糖值均低于正常组,差异均有统计学意义(P<0.05);多因素非条件Logistic回归分析显示,透析时间≥3 h、血糖降低≥4 mmol/L是心电图异常发生的危险因素(OR=3.238、6.613)。结论尿毒症患者血液透析中出现心电图异常时常伴血糖下降,特别是透析第3小时、第4小时应及时监测血糖变化并及时治疗,可减少因血糖下降而诱发的心血管事件。
尿毒症;血液透析;心电图异常;血糖变化
慢性肾功能不全发展至终末期称为尿毒症。血液透析是尿毒症患者维持生命的有效、常用的治疗方式[1]。血液透析过程除了清除体内毒素外葡萄糖也被清除,尤其使用高通量、大面积透析器使患者得到了更好的治疗效果的同时血液中的葡萄糖滤出也增加[2]。血糖下降能诱发心血管事件,心电图是心脏异常的常用、经济、无创、有效的检查方法。本文旨在探讨尿毒症血液透析患者在透析期间心电图异常与血糖变化的关系。
1 资料与方法
1.1 一般资料选取我院2015年9月至2016年8月30例门诊常规血液透析患者,其中男性20例,女性10例;年龄20~85岁,平均(60.7±10.5)岁;透析疗程2个月~6年,平均(3.4±0.5)年;原发病中,慢性肾炎10例,糖尿病肾病7例,高血压病肾病5例,梗阻性肾病2例,多囊肾2例,系统性红斑狼疮性肾病3例,肾病综合征1例,伴冠心病5例。30例患者均符合慢性肾功能不全尿毒症诊断标准[3]并有血液透析指征。监测前不用抗心律失常药、强心甙类及降血糖药。
1.2 方法30例患者使用日本东丽透析机,明兴碳酸氢盐(无糖)透析液,TS-1.35聚砜膜透析器(高通量),每次透析4 h,每周2~3次,血流量200 m L/m in,血液透析期间佩戴北京今科心电记录仪进行心电监测,用拜耳便携式血糖仪在血管通路动脉端采血检查血糖,常规每半小时一次,若心电图有异常随时加测血糖,当心电图异常伴血糖较上次下降时,静脉推注50%葡萄糖60 m L继续观察心电图变化,如有改善则判断心电图异常与血糖下降有关。
1.3 统计学方法应用SPSS17.0统计软件进行数据素分析,服从正态分布的计量资料以均数±标准差()表示,组间比较采用t检验,非正态分布者则采用秩和检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。再以心电图有无异常为因变量,以年龄、透析疗程、血透时间、透析过程血糖下降幅度、静脉推注50%葡萄糖60 m L等为自变量,采用多因素非条件Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 心电图异常发生情况及类型30例常规血液透析患者共透析2 000例次,透析过程中发生心电图异常伴血糖下降400例次,发生率为20%,心电图异常类型及所占比例见表1。

表1 心电图异常类型及所占比例
2.2 心电图正常与异常患者不同时间段血糖监测比较心电图异常组患者的透析前、第1小时、第2小时、第3小时、第4小时血糖值均低于正常组,差异均有统计学意义(P<0.05),见表2。
2.3 血透时间与心电图异常发生的关系第1小时、第2小时、第3小时、第4小时心电图异常发生率分别为15.0%、20.0%、27.5%、37.5%,随着时间延长,心电图异常发生率显著上升,差异有统计学意义(P<0.05),见表3。
表2 心电图正常与异常患者不同时间段血糖监测比较(mm ol/L,)
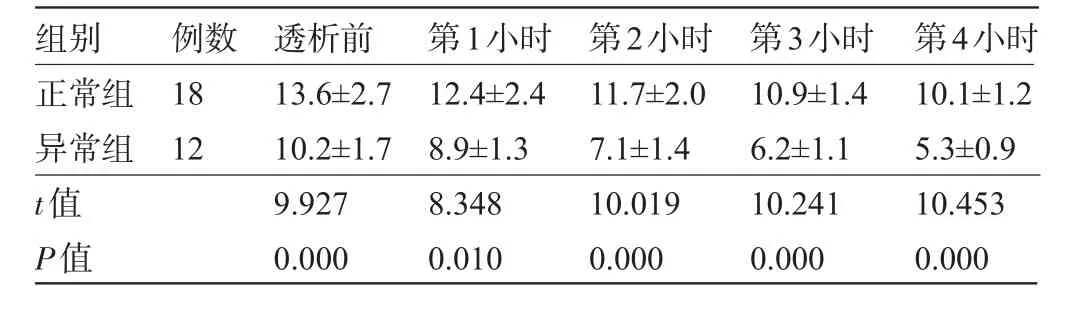
表2 心电图正常与异常患者不同时间段血糖监测比较(mm ol/L,)
组别例数透析前第1小时第2小时第3小时第4小时正常组异常组t值P值18 12 13.6±2.7 10.2±1.7 9.927 0.000 12.4±2.4 8.9±1.3 8.348 0.010 11.7±2.0 7.1±1.4 10.019 0.000 10.9±1.4 6.2±1.1 10.241 0.000 10.1±1.2 5.3±0.9 10.453 0.000

表3 血透时间与心电图异常发生率关系(n=400)
2.4 心电图异常与血糖等相关指标变化的关系多因素非条件Logistic回归分析显示,透析时间≥3 h、血糖降低≥4 mmol/L是心电图异常发生的危险因素(OR=3.238、6.613),见表4。

表4 血透心电图异常相关指标多因素非条件Logistic回归分析
3 讨论
尿毒症血液透析患者随着高通量、大面积透析器的使用,生活质量得到了提高,生存期也有所延长,但心血管病仍是该病的主要死亡原因[4]。有资料显示,80%的尿毒症患者合并心血管并发症,90%以上的患者有心电图异常[5-6],血液透析易发生动脉粥样硬化及血管钙化,加剧心血管病变,进一步影响心功能,引起心肌缺血,也易引起尿毒症性心肌病而出现ST-T改变[7]。同时尿毒症患者血肌酐、尿素氮及其他毒素的蓄积,钙磷代谢紊乱、酸中毒、高钾血症、甲旁亢等对心肌的直接毒性作用;再者患者因水钠潴留高血容量,高血压,贫血,多种药物联合应用引起心肌结构、功能异常,致心肌电生理不稳定,极易发生心律失常。本组30例尿毒症患者2 000例次血液透析进行心电图和血糖监测,结果发现心电图异常400例次,发生率为20%。
心电图异常发生类型统计显示,以发生率从高到低大致有以下三种类型:一是心率加快型,占69.25%,包括窦性心率加快,房性早搏,阵发性室上性心动过速,阵发房颤,室性早搏;二是心率减缓型,发生率占31%,包括窦性心率减缓、窦房传导阻滞、房室传导阻滞、束支传导阻滞、Q-T间期延长;三是缺血型ST-T改变,仅占0.25%,包括心肌梗死。而且血糖监测显示,400例次心电图异常发生时,患者均伴明显血糖降低。心电图异常组透析第1小时、第2小时、第3小时、第4小时血糖值均低于正常组,差异有统计学意义。这与透析时间延长血液中的葡萄糖清除增加而下降有关,因葡萄糖分子量小易被透析器清除,常规血液透析每小时血糖下降5.5 g,尤其使用高通量、大面积透析器时更容易出现血糖下降。本组患者显示随着透析时间延长,心电图异常发生率也增加,第1小时、第2小时、第3小时、第4小时心电图异常发生率分别为15%、20%、27.5%、37.5%,第3小时、第4小时心电图异常发生率显著高于第1小时,第4小时心电图异常发生率显著高于第1小时、第2小时、第3小时,差异均有统计学意义。
本组患者血糖下降幅度在4~18 mmol/L。多因素非条件Logistic回归分析显示,透析时间≥3 h、血糖降低≥4 mmol/L是心电图异常发生的危险因素,而与患者年龄、透析疗程无明显相关性。低血糖时心肌能量产生和供应不足,心肌兴奋性、传导性、自律性发生紊乱;另外,低血糖交感神经兴奋性增加,心脏自主神经功能不平衡,容易促发心律失常并因缩血管物质如去甲肾上腺素、血管内皮素增加,使心肌缺血缺氧加剧出现心律失常及ST-T改变,甚至发生心肌梗死。本研究发现血糖下降时出现异位心律常见,但部分患者出现心率减缓或传导阻滞,可能与血糖下降心肌能量产生和供应不足或自主神经功能反应调节异常有关。
有学者提出透析时空腹血糖在8.25~11.0 mmol/L,餐后血糖在11.0~16.5 mmol/L较为安全,避免空腹透析[8]。本研究显示,心电图异常组透析前餐后平均血糖明显低于心电图正常组,说明血糖水平低是导致心电图异常的原因之一。糖尿病患者透析前减少或停用降血糖药,同时注意透析过程进食时间及进食量,必要时补充葡萄糖。本组患者透析过程中观察严密,治疗及时,未发生因血糖下降致心脏性死亡事件,但可致患者身体不适和心理恐惧,需引起重视。
综上所述,尿毒症患者血液透析过程中出现心电图异常的原因是多方面的,除了常见于尿毒症毒素、心脏本身病变、酸碱失衡、电解质紊乱和血液透析等有关外,应及时监测血糖变化,特别是透析至第3小时、第4小时应及时监测,对于透析前餐后血糖低于11.0 mmol/L或透析过程中血糖下降超过4.0 mmol/L者应积极干预,减少因血糖下降诱发心血管事件,尤其使用高通量、大面积透析器的患者。
[1]陈志华,陈晓蕾.老年肾功能衰竭透析患者清晨解便时血压和心电图变化的研究[J].中国医师杂志,2011,13(9):1209-1210.
[2]陈平,庞晓红,张钟伟,等.尿毒症维持性血液透析患者的心电图变化[J].中国医刊,2011,46(2):54-55.
[3]张雪蕾,沈洋,孙芳,等.透析液钾浓度对P波最大时限与P波离散度的影响[J].中国血液净化,2016,15(5):299-303.
[4]郭存霞,高云,刘静,等.透析后血压变化对尿毒症患者QT间期离散度的影响[J].中国老年学杂志,2014,34(13):3640-3641.
[5]邹荣,贺立群,肖方喜,等.腹膜透析与血液透析患者心血管疾病患病率比较及影响因素分析[J].中华临床医师杂志(电子版),2012,6 (18):94-97.
[6]邱奕雯,栾晓军.糖尿病肾病患者维持性透析的血糖波动变化与氧化应激[J].内科急危重症杂志,2012,18(5):298-300,302.
[7]王成玉,薛超,黎伟,等.连续性非卧床腹膜透析1个月后血脂血糖变化分析[J].广西医学,2011,33(9):1142-1144.
[8]刘翠兰,刘华,陆继芳,等.糖尿病肾病尿毒症行腹膜透析患者血糖及胰岛素用量的临床观察[J].河北医科大学学报,2015,36(3):317-319.
R692.5
B
1003—6350(2017)13—2208—02
10.3969/j.issn.1003-6350.2017.13.048
2016-11-03)
林宏海。E-mail:3071554569@qq.com
