MRI与超声诊断卵巢囊腺瘤的对比研究
2017-07-06李瑞梅杨子权
李瑞梅,杨子权
(天津市宁河区医院 放射科,天津 301500)
临床经验交流
MRI与超声诊断卵巢囊腺瘤的对比研究
李瑞梅,杨子权
(天津市宁河区医院 放射科,天津 301500)
目的 探讨MRI与超声在卵巢囊腺瘤的影像学特点及应用价值。方法 搜集47例同时行MRI和超声检查的拟诊断卵巢囊腺瘤患者的病例资料,与病理对照,总结其术前MRI和超声影像学特点;比较 MRI和超声对卵巢囊腺瘤的诊断准确率。结果 MRI检出壁结节、出血、钙化的例数多于超声;超声在分隔线及血流信息的显示多于MRI;MRI与超声对卵巢囊腺瘤的诊断率分别为85%、80%,差异无统计学意义(χ2=0.17,P>0.05 );MRI与超声对卵巢囊腺瘤的囊液分型准确率为93%、57%,差异有统计学意义(χ2=13.06,P<0.05)。结论 MRI与超声均可作为卵巢囊腺瘤诊断的重要手段;MRI对囊腺瘤浆液性及黏液性的分型准确率及囊液成分显示优于超声。
卵巢浆液性囊腺瘤;卵巢黏液性囊腺瘤;超声;核磁共振
卵巢囊腺瘤是卵巢最常见的上皮性肿瘤。按囊液成分分为浆液性囊腺瘤及黏液性囊腺瘤。按病理分为良性、交界性及恶性。目前最常使用的检查方法有超声、CT及MRI。本次回顾性分析47例卵巢囊腺瘤超声及MRI资料,旨在于提高卵巢囊腺瘤诊断的准确率。
1 资料与方法
1.1 一般资料 搜集2013年10月至2016年10月在我院手术治疗47例卵巢囊腺瘤患者,术前均行MRI及超声检查,年龄23~70岁,平均年龄46岁。临床表现部分为下腹部包块或疼痛等,大部分病例因其他疾病或体检偶然发现。
1.2 仪器和方法 飞利浦CX-50超声仪、飞利浦IU223腹部及阴道探头频率3.5MHZ及5.0MHZ。用腔内探头经阴道或直肠扫描子宫及双附件。肿瘤较大则与腹部超声联合探查。通过阴道或直肠二维超声及彩色多普勒超声检测卵巢肿块的回声及血供等。
西门子1.5T核磁共振仪,用腹部相控阵表面线圈。患者仰卧位,扫描范围从下腹部至盆底。患者均行常规平扫(包括T1WI、T2WI、矢状位、横断位、冠状位)和弥散加权成像序列(DWI及ADC)。
1.3 统计学处理 应用SPSS 16.0进行统计学处理,进行配对资料比较,Fisher确切概率法计算MRI与超声对卵巢囊腺瘤的诊断率及囊液分型准确率, 以P<0.05为差异有统计学意义。
2 结果
2.1 卵巢囊腺瘤MRI与超声影像学表现
2.1.1 卵巢囊腺瘤MRI表现 MRI多数良性卵巢囊腺瘤囊壁T1WI及T2WI序列呈低信号;浆液性囊腺瘤囊液呈T1WI低信号、T2WI高信号、T2-FS呈高信号;黏液性囊腺瘤囊液T1WI呈稍低或中等高、T2WI高信号、T2WI-FS中等高信号;当肿瘤合并出血时可出现T1WI高信号、T2WI高信号或混杂信号影,且部分出现液-液平面;当肿瘤合并钙化时呈T1WI及T2WI序列低信号影,分隔线呈T1WI、T2WI低信号 ;壁结节部分为T1WI低信号,T2WI呈高信号、DWI低信号及ADC高或稍低信号;少数恶性及交界性卵巢囊腺瘤壁结节为T1WI低信号,T2WI及DWI高信号,ADC呈低信号。
2.1.2 卵巢囊腺瘤超声表现 超声检查多数良性卵巢囊腺瘤囊壁完整,边界清晰;浆液性囊腺瘤无或低回声的无血供囊液;黏液性囊腺瘤囊液呈粘稠云絮状,部分可见分隔线及实性壁结节,部分囊壁或突起可见点状钙化影,后方伴回声衰弱,彩色多普勒(CFM)囊壁及分隔可见少量或无血流信号;壁结节呈实性回声,探及少量血流信号,血流测量值Vmax0.65~1.17 cm/s,RI值0.50~0.88 ;交界性或恶性囊腺瘤囊壁不完整,囊液浑浊,分隔杂乱、粗细不均,彩色多普勒囊壁及壁结节探及丰富血流,交界性或恶性囊腺瘤血流测量值Vmax0.54~0.80 cm/s,RI值0.33~0.60。
2.2 卵巢囊腺瘤MRI与超声图像分析 表1显示,卵巢囊腺瘤图像中分隔、壁结节、血流及出血、钙化情况(见表1)。
表1 卵巢囊腺瘤MRI与超声图像分析(n=47)

组别分隔显示壁结节血流显示出血、钙化MRI2419—5超声2818192
2.3 卵巢囊腺瘤MRI与超声诊断率及囊液分型准确率比较 表2显示,MRI与超声对卵巢囊腺瘤的诊断率分别为85%、80%,差异无统计学意义(χ2=0.17,P>0.05 )。MRI与超声对囊腺瘤囊液分型准确率为93%、57%,差异有统计学意义(χ2=13.06,P<0.05,见表2)。
表2 卵巢囊腺瘤MRI与超声诊断率及囊液分型准确率比较
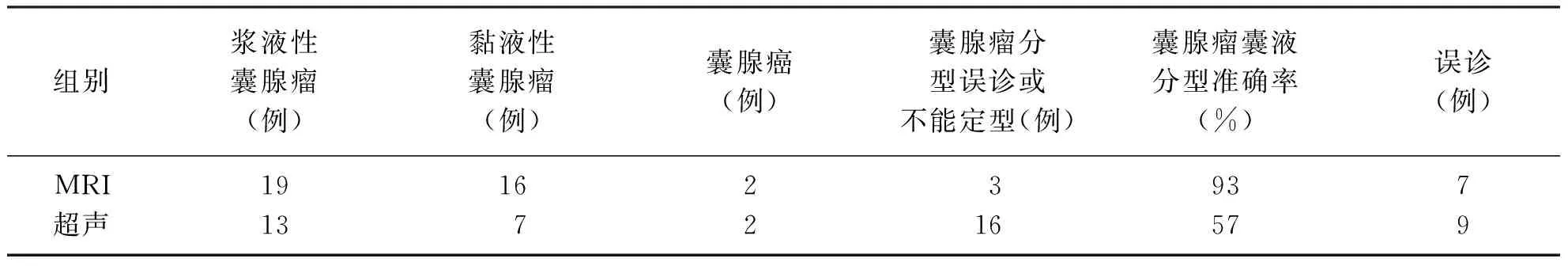
组别浆液性囊腺瘤(例)黏液性囊腺瘤(例)囊腺癌(例)囊腺瘤分型误诊或不能定型(例)囊腺瘤囊液分型准确率(%)误诊(例)诊断率(%)MRI超声1913167223169357798580
3 讨论
卵巢囊腺瘤约占卵巢肿瘤的45%[1],中青年常见。 卵巢囊腺瘤因腺瘤的管腔中分泌物潴留呈囊状扩张而得名[2]。囊壁由增生的腺体及囊内衬单层或多层上皮细胞及间质成分所组成[3]。囊液成分主要为腺体内分泌物、黏蛋白、出血、钙化及纤维线样分隔等成分组成。MRI通过对多序列、多方位的成像,对软组织成分、黏蛋白、出血、钙化及分隔线的显示来诊断囊腺瘤。超声可以通过囊液回声、房间隔、壁结节及血流学特点对卵巢囊腺瘤进行诊断。本研究47例病例中,其中MRI误诊7例:3例为输尿管积水伴系膜囊肿形成、1例为输尿管慢性炎症伴积水、1例为卵巢单纯囊肿伴肉芽组织及肌纤维母细胞增生、1例为包涵体囊肿、1例为子宫内膜异位症。超声误诊9例:4例子宫内膜异位症、3例输卵管系膜囊肿及2例卵巢生理性囊肿。MRI与超声对卵巢囊腺瘤的诊断率分别为85%与80%,总诊断率差异无统计学意义。MRI与超声均可作为卵巢囊腺瘤诊断的重要手段。
卵巢囊腺瘤根据囊液有无黏蛋白分为黏液性及浆液性囊腺瘤。黏液性囊腺瘤多为单侧多房。浆液性囊腺瘤单房多见。在MRI的T1WI、T2WI对黏蛋白显示信号不同较易分辨浆液性及黏液性囊腺瘤。超声根据囊液混浊性对其辨别受多种条件的限制。超声在浆液性囊腺瘤伴出血时与黏液性囊腺瘤的鉴别较为困难[4]。本研究MRI及超声对囊腺瘤囊液分型的准确率分别为93%及57%,差异有统计学意义。Okada等[5]研究显示黏液性及浆液性囊腺瘤病理钙化率分别为56.8%,14.3%,对黏液性及浆液性囊腺瘤的分型有意义。本研究显示MRI对卵巢囊腺瘤壁结节、钙化、出血的检出均高于超声。
卵巢浆液性囊腺瘤恶变率约30%[6]。黏液性囊腺瘤恶变率为5%~10%[7]。恶性囊腺瘤的分隔粗细不均,不规则壁结节,血管排列紊乱,血流较丰富[8]。项剑瑜[6]及朱才松[9]等研究显示DWI序列对交界性或恶性壁结节呈高信号,ADC序列呈低信号,是恶性囊腺瘤的特征性表现。本研究2例恶性病例壁结节DWI序列均呈高信号,与上述报道相符。熊可等[10]研究显示彩色多普勒血流成像对壁结节及周围血流的显示及RI值对恶性囊腺瘤的鉴别有一定价值。恶性血流测量值以Vmax0.77cm/s, RI 0.58为界,与本研究结果相符。本文由于样本数较少,在恶性或交界性囊腺瘤的检出率超声及MRI无统计学差异,有待进一步研究。
总之,卵巢囊腺瘤的诊断中MRI与超声均可以作为重要手段。在卵巢囊腺瘤的分型及囊液成分确定方面,MRI更具优势。彩色多普勒在血流及血管走行方面可以提供卵巢囊腺瘤更多信息,成为不可缺少的补充手段。
[1] 乔敏霞,时惠平,秦丹,等.卵巢囊腺瘤的MRI诊断与鉴别诊断[J].中国CT和MRI杂志,2014,12(4):29-31.
[2] 裴长志.卵巢囊腺瘤和囊腺癌的螺旋CT诊断与鉴别诊断价值[J].海南医学, 2014, 25(3):355-357.
[3] Hart W R. Borderline epithelial tumors of the ovary[J]. Modern Pathology, 2005, 18(suppl 2):S33-50.
[4] 梁莹莹,曹小荣,刘焕玲. 卵巢囊腺瘤的彩色多普勒超声诊断与鉴别诊断[J].临床超声医学杂志,2012,14(4):281-282.
[5] Okada S, Ohaki Y, Inoue K, et al. Calcifications in mucinous and serous cystic ovarian tumors[J]. Journal of Nippon Medical School, 2005, 72(1):29-33.
[6] 项剑瑜,刘绪明,余捷,等. MRI在卵巢良性与交界性黏液性囊腺瘤鉴别诊断中的价值[J].中华内分泌外科杂志,2015,9(3):219-222.
[7] 郭大庆,孔令春,原聚祥. 卵巢浆液性及粘液性囊腺瘤高场强磁共振诊断[J].中华全科医学,2010,8(3):379-380
[8] 李忠举. 彩色多普勒超声对卵巢良恶性肿瘤的诊断价值[J].中国现代医药物应用, 2015, 9(22):46-47.
[9] 朱才松,罗全勇,姚伟武,等.DWI在女性附件囊性肿块中的诊断价值[J].中国中西医结合影像学杂志,2015,15(3):237-240.
[10] 熊可,江云松,程德祥,等.彩色多普勒对卵巢囊腺瘤良恶性鉴别及与MRI比较[J]. 临床和实验医学杂志,2012,11(4):299-300.
[收稿2017-01-05;修回2017-03-26]
(编辑:王福军)
Comparison research on the MRI and ultrasound diagnosis of ovarian cystadenoma
LiRuimei,YangZiquan
(Department of Radiology,Ninghe District Hospital of Tianjin, Tianjin 301500, China)
Objective To investigate the MRI and ultrasound in the imaging characteristics and the application value on ovarian cystic adenoma dignosis.Methods Forty-seven patients with proposed diagnosis of ovarian cystadenoma and underwent MRI and ultrasonography were enrolled in this study. The MRI and ultrasonographic features of preoperative MRI and ultrasonography were summarized. The diagnostic accuracy rate of MRI and ultrasonography in ovarian cystadenoma was compared.Results The cases with wall nodules, bleeding and calcification diagnosed by MRI were more than those by ultrasound. The presentation in the separation line and blood flow information by ultrasound was better than that by MRI. The diagnosis rate of ovarian cystadenoma with MRI and ultrasound was 85% and 80% (χ2=0.17,P>0.05), respectively. The accuracy of MRI and ultrasonography in cystic cyst formation diagnosis was 93% and 57%, respectively, with the statistically significant difference (χ2=13.06,P<0.05).Conclusion MRI and ultrasonography could be used as an important method for the diagnosis of ovarian cystadenoma. MRI is superior to ultrasound in the serous and mucinous classification of cystadenoma.
ovarian serous cystic adenoma; ovary mucin capsule adenomas; ultrasound; MRI
R816.91
B
1000-2715(2017)03-0315-03
