山东省101所医院重症监护病房患者分离细菌及耐药性特征
2017-07-01王翠翠申翠华
张 静,王翠翠,金 炎,申翠华
(山东大学附属省立医院,山东 济南 250021)
·论著·
山东省101所医院重症监护病房患者分离细菌及耐药性特征
张 静,王翠翠,金 炎,申翠华
(山东大学附属省立医院,山东 济南 250021)
目的 了解山东省重症监护病房(ICU)细菌分布及耐药情况。方法 收集2014年山东省101所医院ICU及106所医院普通病房(非ICU)分离细菌的药敏数据,进行统计分析。 结果 共收集细菌24 458株,革兰阴性菌占80.37%,革兰阳性菌占19.63%。ICU分离居前5位的细菌依次为:肺炎克雷伯菌、鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌、金黄色葡萄球菌。来源于ICU的大肠埃希菌、肺炎克雷伯菌、阴沟肠杆菌、黏质沙雷菌对碳青霉烯类药物、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、阿米卡星耐药率高于非ICU来源菌株(均P<0.01)。ICU分离鲍曼不动杆菌、铜绿假单胞菌、葡萄球菌属细菌对常用抗菌药物耐药率高于非ICU菌株(P<0.05)。ICU分离鲍曼不动杆菌对亚胺培南和美罗培南耐药率分别为78.0%、79.0%;铜绿假单胞菌对前述药物耐药率分别为25.5%、21.6%,对其他常用抗菌药物的耐药率<30.0%。ICU耐甲氧西林金黄色葡萄球菌(MRSA)检出率为39.7%,高于非ICU的26.0%(P<0.05)。结论 ICU分离细菌耐药情况比较严重,应依据药敏结果指导抗菌药物合理应用,防止耐药菌感染扩散。
重症监护病房; 病原菌; 抗菌药物; 抗药性,微生物; 耐药性
[Chin J Infect Control,2017,16(6):521-526]
重症监护病房(intensive care unit, ICU)因其收治的患者病情重、免疫力低、侵入性检查多且住院时间长等原因,是医院感染的高发区,ICU细菌分布及其耐药特点与普通病房(以下简称非ICU)不尽相同。本研究对2014年山东省101所医院ICU分离细菌分布及其耐药特点进行分析,并与同期非ICU数据进行比较,为医院感染防控及临床合理应用抗菌药物提供依据。
1 材料与方法
1.1 数据来源 收集山东省2014年1月1日—12月31日细菌耐药监测网101所医院ICU及106所医院非ICU的数据,按照规范化操作,自临床标本中分离的有意义细菌及其抗菌药物敏感性试验结果。同一患者相同部位只采用第1株细菌数据。
1.2 细菌鉴定 采用VITEK系统、API系统、Microscan系统或手工等方法进行细菌的分离鉴定。
1.3 药敏试验 按统一方案,采用自动化仪器法或纸片扩散法进行细菌药敏试验,依据美国临床实验室标准化协会(CLSI)2014版[1]标准判定药敏试验结果。
1.4 统计学方法 应用WHONET 5.6和SPSS 17.0软件进行数据分析。
2 结果
2.1 细菌分布 共收集ICU细菌24 458株,革兰阴性菌19 656株(80.37%),其中肠杆菌科细菌共9 802株(40.08%),主要依次为肺炎克雷伯菌、大肠埃希菌、阴沟肠杆菌和奇异变形杆菌;非发酵革兰阴性杆菌共9 570株(39.13%),主要依次为鲍曼不动杆菌、铜绿假单胞菌和嗜麦芽窄食单胞菌;革兰阳性菌4 802株(19.63%),其中葡萄球菌3 040株(12.43%),以金黄色葡萄球菌为多见,其次为凝固酶阴性葡萄球菌;肠球菌属细菌994株(4.06%),以屎肠球菌为主,其次为粪肠球菌。ICU与非ICU分离主要细菌菌种分布见表1。
表1 ICU与非ICU分离的主要细菌分布
Table 1 Distribution of major bacteria isolated from ICUs and non-ICUs
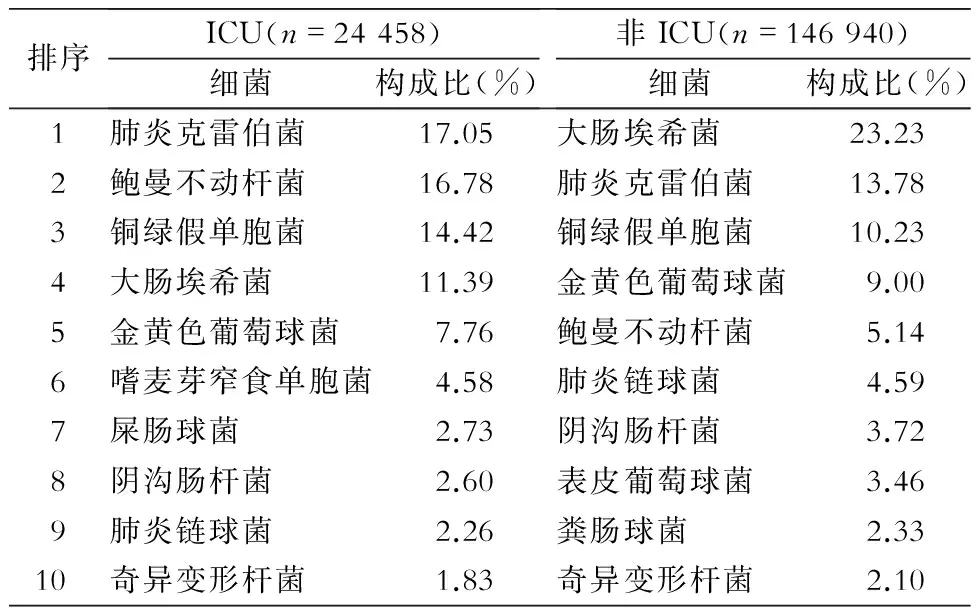
排序ICU(n=24458)细菌构成比(%)非ICU(n=146940)细菌构成比(%)1肺炎克雷伯菌17.05大肠埃希菌23.232鲍曼不动杆菌16.78肺炎克雷伯菌13.783铜绿假单胞菌14.42铜绿假单胞菌10.234大肠埃希菌11.39金黄色葡萄球菌9.005金黄色葡萄球菌7.76鲍曼不动杆菌5.146嗜麦芽窄食单胞菌4.58肺炎链球菌4.597屎肠球菌2.73阴沟肠杆菌3.728阴沟肠杆菌2.60表皮葡萄球菌3.469肺炎链球菌2.26粪肠球菌2.3310奇异变形杆菌1.83奇异变形杆菌2.10
2.2 不同标本来源细菌分布 ICU不同标本来源细菌分布各异。痰标本来源细菌以非发酵菌为主,血标本来源细菌以革兰阳性菌为主,尿标本来源细菌以肠杆菌科细菌为主。见表2。
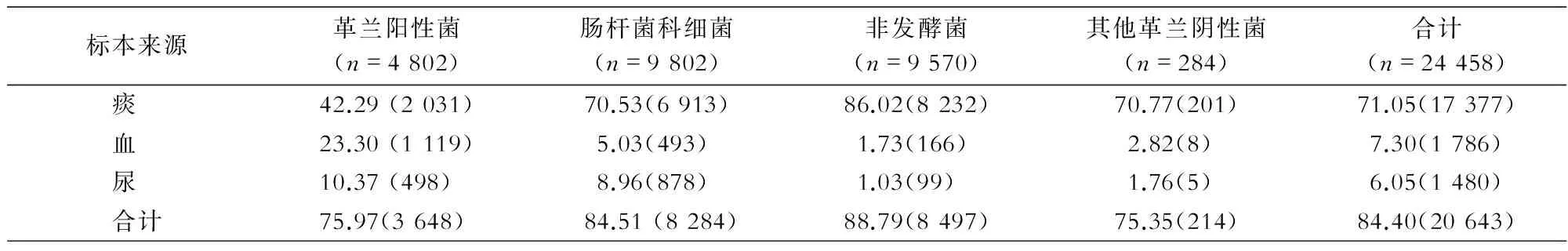
表2 ICU痰、血、尿标本来源细菌分布情况[%(株)]
2.3 ICU与非ICU分离主要细菌对抗菌药物的药敏结果
2.3.1 肠杆菌科细菌 ICU与非ICU分离的主要肠杆菌科细菌对常用抗菌药物药敏结果见表3~4。ICU分离的肺炎克雷伯菌、阴沟肠杆菌和黏质沙雷菌对所监测抗菌药物耐药率均高于非ICU分离株(χ2=4.14~171.45,均P<0.05);除庆大霉素和复方磺胺甲口恶唑外,ICU分离的大肠埃希菌对其他抗菌药物的耐药率高于非ICU(χ2=10.51~121.96,均P<0.01);除对哌拉西林和头孢他啶的耐药率有统计学意义外(χ2值分别为4.85、4.19,均P<0.05),ICU与非ICU分离的奇异变形杆菌对其他抗菌药物的耐药率差异均无统计学意义(均P>0.05)。碳青霉烯类药物对肠杆菌科细菌抗菌作用最强,上述细菌对哌拉西林/他唑巴坦、头孢哌酮/舒巴坦、阿米卡星耐药率也较低(<15.00%)。
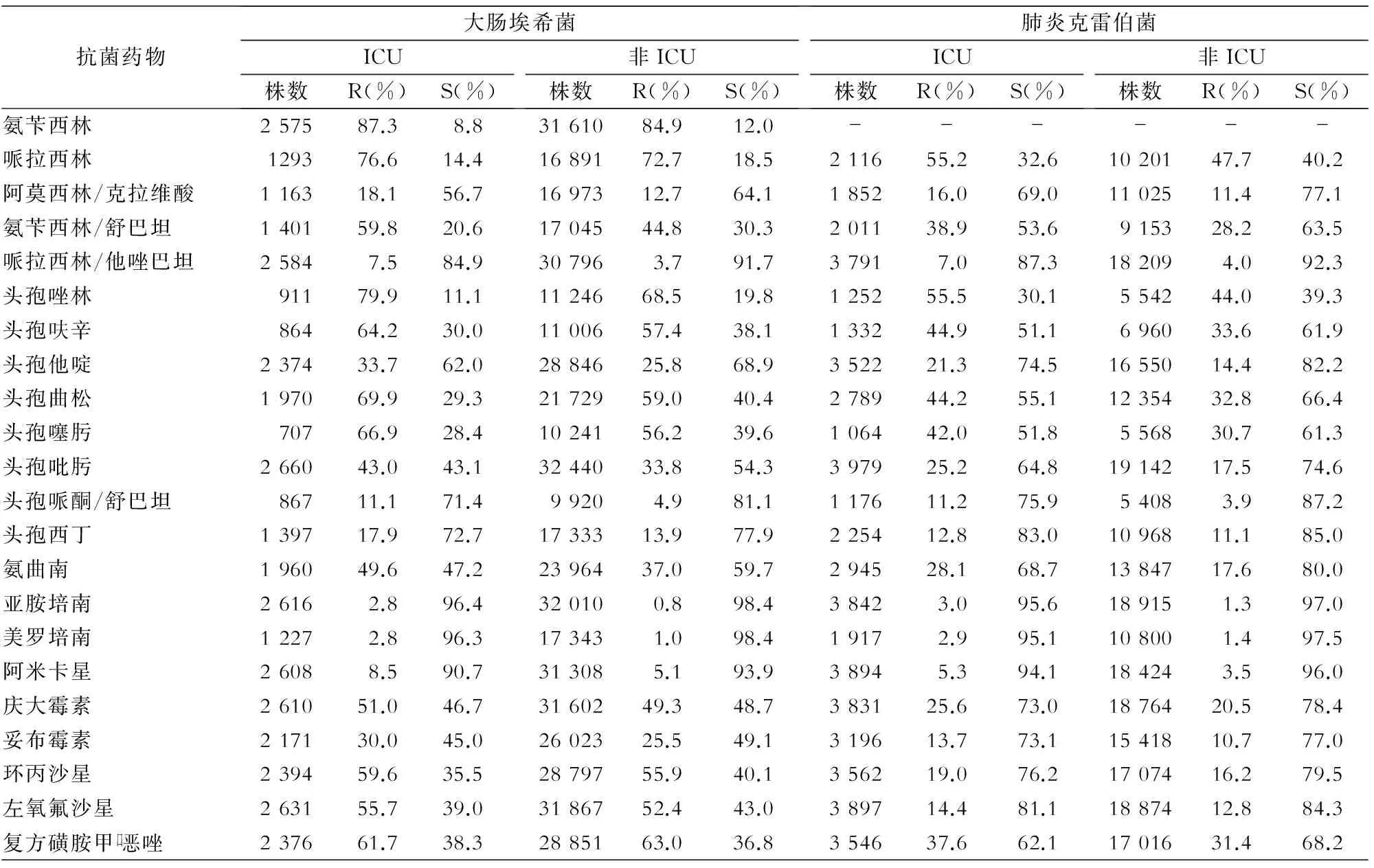
表3 ICU与非ICU分离大肠埃希菌、肺炎克雷伯菌对抗菌药物的药敏结果
R:耐药率,S:敏感率,中介未列出
表4 ICU与非ICU分离阴沟肠杆菌、奇异变形杆菌、黏质沙雷菌对抗菌药物的药敏结果
Table 4 Antimicrobial susceptibility testing results ofEnterobactercloacae,ProteusmirabilisandSerratiamarcescensfrom ICUs and non-ICUs
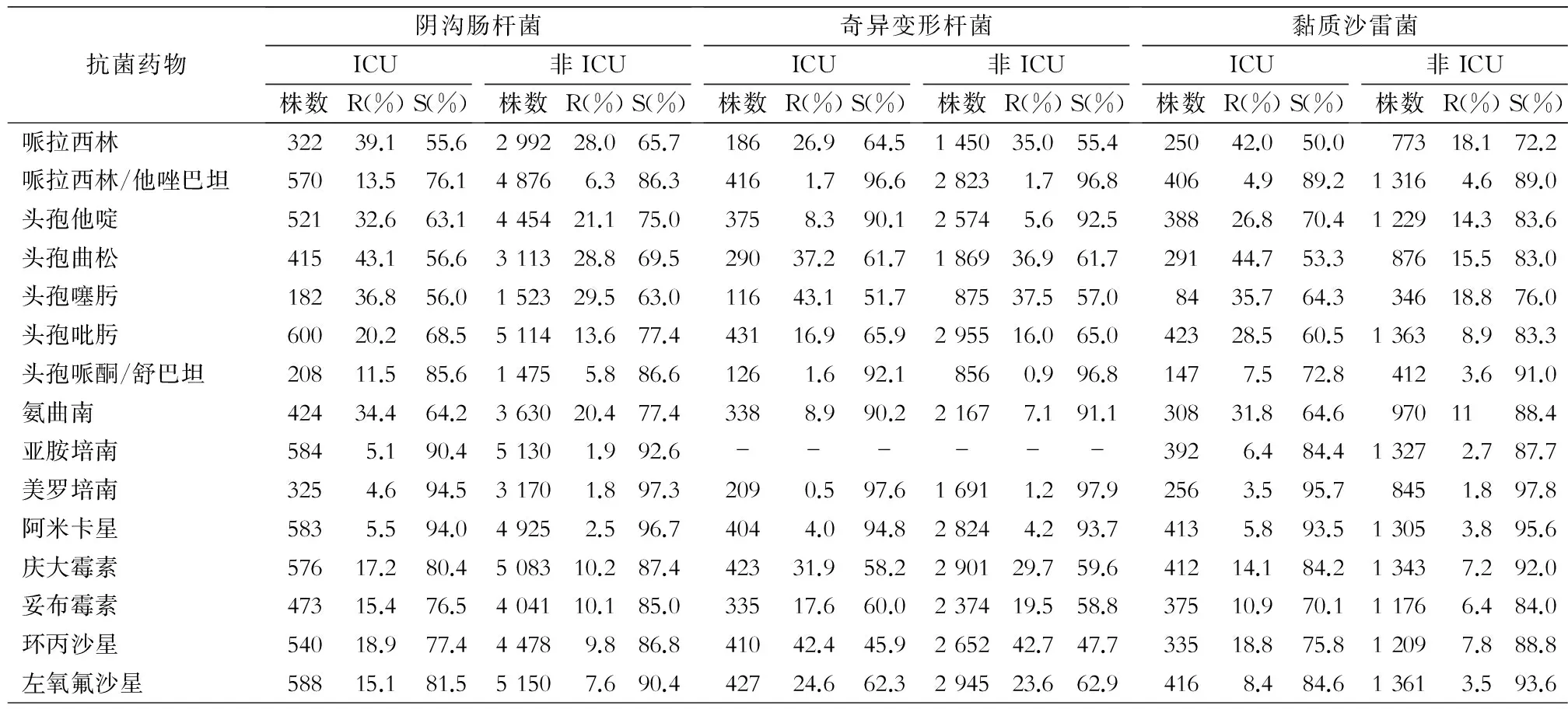
抗菌药物 阴沟肠杆菌ICU株数R(%)S(%)非ICU株数R(%)S(%) 奇异变形杆菌ICU株数R(%)S(%)非ICU株数R(%)S(%) 黏质沙雷菌ICU株数R(%)S(%)非ICU株数R(%)S(%)哌拉西林32239.155.6299228.065.718626.964.5145035.055.425042.050.077318.172.2哌拉西林/他唑巴坦57013.576.148766.386.34161.796.628231.796.84064.989.213164.689.0头孢他啶52132.663.1445421.175.03758.390.125745.692.538826.870.4122914.383.6头孢曲松41543.156.6311328.869.529037.261.7186936.961.729144.753.387615.583.0头孢噻肟18236.856.0152329.563.011643.151.787537.557.08435.764.334618.876.0头孢吡肟60020.268.5511413.677.443116.965.9295516.065.042328.560.513638.983.3头孢哌酮/舒巴坦20811.585.614755.886.61261.692.18560.996.81477.572.84123.691.0氨曲南42434.464.2363020.477.43388.990.221677.191.130831.864.69701188.4亚胺培南5845.190.451301.992.6------3926.484.413272.787.7美罗培南3254.694.531701.897.32090.597.616911.297.92563.595.78451.897.8阿米卡星5835.594.049252.596.74044.094.828244.293.74135.893.513053.895.6庆大霉素57617.280.4508310.287.442331.958.2290129.759.641214.184.213437.292.0妥布霉素47315.476.5404110.185.033517.660.0237419.558.837510.970.111766.484.0环丙沙星54018.977.444789.886.841042.445.9265242.747.733518.875.812097.888.8左氧氟沙星58815.181.551507.690.442724.662.3294523.662.94168.484.613613.593.6
R:耐药率,S:敏感率,中介未列出
2.3.2 非发酵革兰阴性细菌 主要非发酵革兰阴性细菌对常用抗菌药物的药敏结果见表5。ICU分离鲍曼不动杆菌、铜绿假单胞菌对所监测抗菌药物耐药率均高于非ICU菌株(χ2=48.01~1 916.45,P<0.01)。ICU分离鲍曼不动杆菌对亚胺培南和美罗培南的耐药率分别为78.0%、79.0%,对头孢哌酮/舒巴坦、米诺环素耐药率较低,分别为35.0%、30.9%;ICU分离铜绿假单胞菌对亚胺培南和美罗培南的耐药率分别为25.5%、21.6%,对其他常用抗菌药物的耐药率也<30.0%。ICU分离嗜麦芽窄食单胞菌耐药率与非ICU比较差异无统计学意义(χ2=0.09~1.18,均P>0.05),对米诺环素、复方磺胺甲口恶唑、左氧氟沙星敏感率在87.4%~96.3%。
表5 ICU与非ICU分离主要非发酵菌对抗菌药物的药敏结果
Table 5 Antimicrobial susceptibility testing results of non-fermentative bacteria from ICUs and non-ICUs

抗菌药物 鲍曼不动杆菌ICU株数R(%)S(%)非ICU株数R(%)S(%) 铜绿假单胞菌ICU株数R(%)S(%)非ICU株数R(%)S(%)哌拉西林189481.312.2349941.843.7218322.863.7974114.675.0哌拉西林/他唑巴坦330175.217.6603932.862.3311014.768.3130028.081.8头孢他啶318478.517.2597433.560.2332218.972.61377311.183.7头孢吡肟392179.716.0705336.358.9342115.373.2142359.583.1头孢哌酮/舒巴坦136335.033.9198617.663.6119613.766.748186.082.5氨曲南------213529.651.1928718.965.6亚胺培南352278.021.2634534.664.4315325.568.61372811.782.7美罗培南206579.019.3400535.462.1195021.672.8892310.086.4阿米卡星248452.943.8449023.473.931968.489.0135665.292.4庆大霉素382974.122.1691835.362.1327214.879.5137469.185.8米诺环素110230.951.8155215.672.7------环丙沙星382081.516.5686237.460.5327819.874.71352512.580.4左氧氟沙星391264.519.0718629.562.5336219.472.81417712.780.6
2.3.3 葡萄球菌属 葡萄球菌属细菌中未发现对万古霉素、替考拉宁、利奈唑胺耐药的菌株。ICU耐甲氧西林金黄色葡萄球菌(MRSA)检出率为39.7%,高于非ICU 的26.0%(χ2=155.70,P<0.01)。ICU分离金黄色葡萄球菌、凝固酶阴性葡萄球菌对氨基糖苷类、喹诺酮类药物和利福平耐药率亦高于非ICU(χ2=31.36~417.87,均P<0.01)。ICU和非ICU分离的金黄色葡萄球菌对大环内酯类抗生素的耐药率差异无统计学意义(均P>0.05),对复方磺胺甲口恶唑的耐药率ICU低于非ICU(χ2=6.56,P<0.05)。ICU分离的凝固酶阴性葡萄球菌对红霉素、克林霉素的的耐药率高于非ICU分离菌株(χ2值分别为3.98、33.50,均P<0.05),对复方磺胺甲口恶唑的耐药率则差异无统计学意义(χ2=2.63,P>0.05)。见表6。
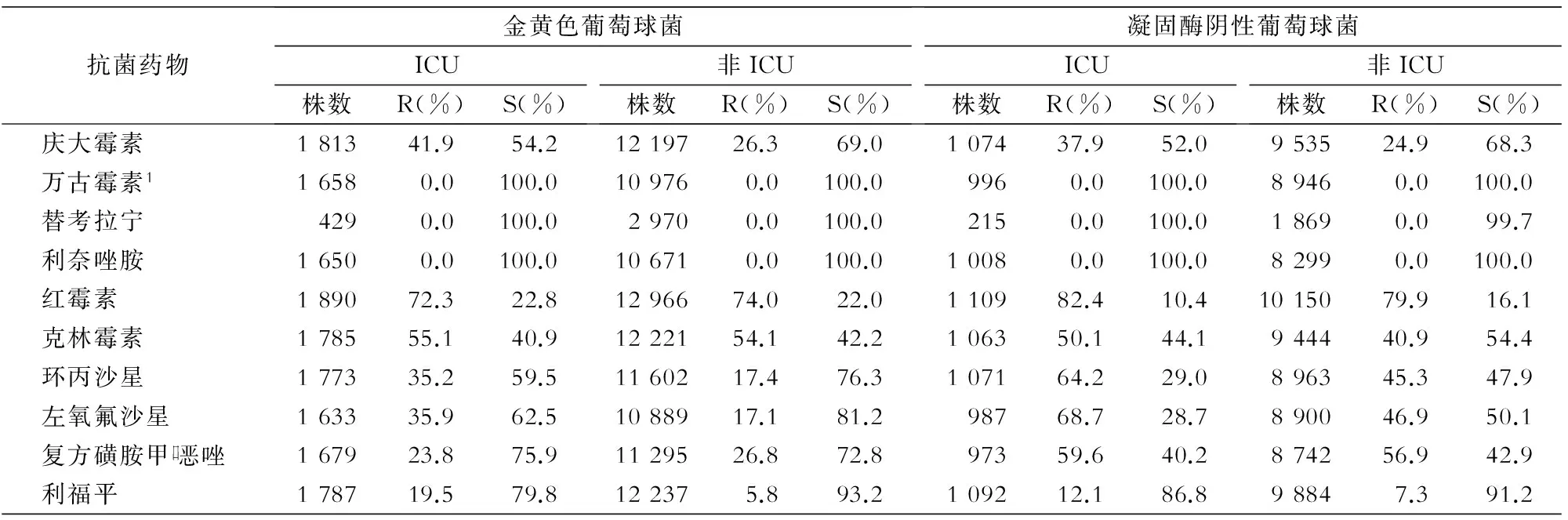
表6 ICU与非ICU分离葡萄球菌属细菌对抗菌药物的药敏结果
1:代表MIC法检测结果
2.3.4 肠球菌属 粪肠球菌、屎肠球菌对万古霉素、替考拉宁和利奈唑胺耐药率在0.2%~1.8%,ICU与非ICU分离菌株对上述药物耐药率差异无统计学意义(均P>0.05),ICU分离的屎肠球菌对其他抗菌药物的耐药率均低于非ICU分离菌株(χ2=18.16~583.23,均P<0.01)。ICU分离粪肠球菌对喹诺酮类、氨苄西林的耐药率高于非ICU菌株(χ2=17.16~25.37,P<0.01),而对红霉素的耐药率低于非ICU分离菌株(χ2=3.86,P=0.05)。见表7。
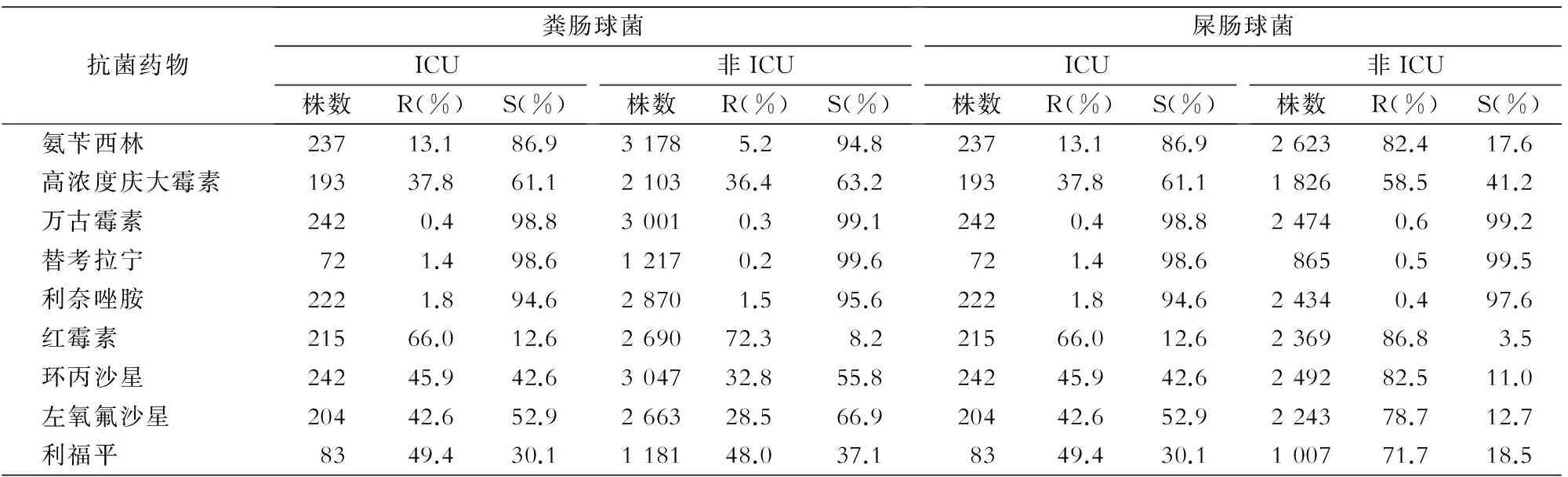
表7 ICU与非ICU分离主要肠球菌对抗菌药物的药敏结果
3 讨论
本组监测结果显示,山东省2014年度ICU分离的细菌以革兰阴性菌为主,按菌株排名居前5位的分别是肺炎克雷伯菌、鲍曼不动杆菌、铜绿假单胞菌、大肠埃希菌、金黄色葡萄球菌,与非ICU分离菌株分布不同,亦不同于2011年卫生部全国细菌耐药监测网(Mohnarin)数据中ICU分离细菌前5位(排名依次为鲍曼不动杆菌、铜绿假单胞菌、肺炎克雷伯菌、金黄色葡萄球菌、大肠埃希菌)[2]。因此,对于ICU感染患者在选择抗菌药物时应参考当地细菌分布及耐药情况,提高临床经验性应用抗菌药物的水平。本监测中ICU分离细菌最常见的标本来源是呼吸道,其次为血、尿等,与2011年Mohnarin数据一致[2],无菌体液标本比例相对较低,临床医生应注重提高送检标本的质量。
肠杆菌科细菌对碳青霉烯类抗生素敏感性最高,对阿米卡星、哌拉西林/他唑巴坦、头孢哌酮/舒巴坦的敏感性相对也较高,ICU分离主要肠杆菌科细菌对上述药物耐药率高于非ICU菌株,值得注意是ICU分离的主要肠杆菌科细菌对亚胺培南耐药率已达2.8%~6.4%。近年研究[3]显示,耐碳青霉烯类肠杆菌科细菌(CRE)检出率呈逐年上升的趋势。CRE菌株的出现给临床治疗带来严峻挑战[4]。研究显示,多黏菌素类、替加环素、磷霉素和阿米卡星对CRE有一定抗菌活性[5],上述抗菌药物联合应用的疗效均优于单药治疗,尤其含有碳青霉烯类联合治疗组病死率最低[6]。近期我国牲畜及部分医院患者标本培养的肠杆菌科细菌中发现了携带MCR-1基因的“超级细菌”,对多粘菌素表现强耐药性,且该基因可通过质粒传播,给临床抗感染治疗带来了新的挑战[7]。
ICU分离鲍曼不动杆菌、铜绿假单胞菌对常用抗菌药物耐药率高于非ICU菌株。临床碳青霉烯类广谱抗菌药物大量使用,势必影响非发酵菌对碳青霉烯类抗生素耐药性[8]。ICU分离鲍曼不动杆菌对亚胺培南和美罗培南的耐药率分别为78.0%、79.0%,与2011年Monarin ICU监测结果一致(分别为79.5%、79.0%)[2]。对头孢哌酮/舒巴坦、米诺环素耐药率较低(分别为35.0%、30.9%)。文献[9]报告,鲍曼不动杆菌对碳青霉烯类药物耐药率增加,与耐药克隆株传播有关,因此应重视采取有效的感染控制措施,避免耐药菌的传播至关重要。研究[10]显示,头孢哌酮/舒巴坦联合米诺环素、黏菌素或多黏菌素B对多重耐药鲍曼不动杆菌有一定疗效。ICU分离铜绿假单胞菌对亚胺培南和美罗培南的耐药率分别为25.5%、21.6%,低于2011年Monarin 45.3%和37.8%的监测结果[2]。
ICU分离葡萄球菌属MRSA检出率为39.7%,低于2011年Mohnarin 78.9%的监测结果[2],高于山东省非ICU的MRSA检出率(26.0%)。ICU分离葡萄球菌对氨基糖苷类、喹诺酮类药物和利福平耐药率亦高于非ICU菌株,未发现万古霉素、利奈唑胺耐药的葡萄球菌属细菌。对于肠球菌属,ICU和非ICU来源菌株对万古霉素、利奈唑胺、替考拉宁耐药率无明显差异。
上述监测结果提示,山东省ICU细菌耐药情况较非ICU更严重,不同地区监测结果有一定差异,因此应重视感染性疾病在抗菌药物用药前的病原学检查,注重本单位细菌耐药监测,以便依据药敏结果合理应用抗菌药物,同时采取有效的感染控制措施防止耐药菌感染的传播。
[1] Clinical and Laboratory Standards Institute. Performance standards for antimicrobial susceptibility testing[S].Twenty-fourth informational supplement, 2014, M100-S24.
[2] 朱任媛,张小江,杨启文,等.卫生部全国细菌耐药监测网2011年ICU来源细菌耐药监测[J].中国临床药理学杂志,2012,28(12):905-909.
[3] Hu F,Chen S,Xu X,et al. Emergence of carbapenem-resistant clinical Enterobacteriaceae isolates from a teaching hospital in Shanghai,China[J]. J Med Microbiol, 2012, 61(Pt 1): 132-136.
[4] 谢宁,郭斌,蔡燕,等.肠杆菌科细菌KPC型碳青霉烯酶的研究[J].中国感染控制杂志,2012,11(4):266-269.
[5] Chen S,Hu F,Zhang X,et al. Independent emergence of colistin-resistant Enterobacteriaceae clinical isolates without colistin intreatment[J].J Clin Microbiol, 2011, 49(11): 4022-4023.
[6] Daikos GL,Tsaousi S,Tzouvelekis LS,et al. Carbapenemase-producingKlebsiellapneumoniaebloodstream infections: lowering mortality by antibiotic combination schemes and the role of carbapenems[J]. Antimicrob Agents Chemother,2014, 58(4): 2322-2328.
[7] Liu YY,Wang Y,Walsh RT,et al. Emergence of plasmid-mediated colistin resistance mechanism MCR-1 in animals and human beings in China: a microbiological and molecular biological study[J]. Lancet Infect Dis, 2015, 16(2): 161-168.
[8] 刘芳菲,杨云,耿燕,等.血液病科2011—2013年临床标本分离病原菌及耐药性分析[J].中国感染控制杂志,2015,14(5):306-310.
[9] 王辉,陈民钧,孙宏莉,等.革兰阴性杆菌耐药状况研究—2008中国美罗培南敏感性监测(CMSS)报告[J].中国实用内科杂志,2010,30(1):24-28.
[10] Maltezou HC.Metallo-beta-lactamases in Gram-negative bacteria:introducing the era of pan-resistance[J].Int J Antimicrob Agents, 2009, 33(5): 405.e1-7.
(本文编辑:左双燕)
Bacteria and antimicrobial resistance features of bacteria isolated from patients in intensive care units in 101 hospitals in Shandong Province
ZHANGJing,WANGCui-cui,JINYan,SHENCui-hua
(ShandongProvincialHospitalAffiliatedtoShandongUniversity,Jinan250021,China)
Objective To investigate the distribution and antimicrobial resistance of bacteria isolates from intensive care units(ICUs) in Shandong Province.Methods Antimicrobial susceptibility data about clinical strains isolated from ICUs of 101 hospitals and general wards(non-ICUs) of 106 hospitals in Shandong Province in 2014 were analyzed statistically.Results A total of 24 458 strains of bacteria were isolated, of which gram-negative and gram-positive bacteria accounted for 80.37% and 19.63% respectively.The top five pathogens in ICUs wereKlebsiellapneumoniae,Acinetobacterbaumannii,Pseudomonasaeruginosa,Escherichiacoli, andStaphylococcusaureus. Resistance rates ofEscherichiacoli,Klebsiellapneumoniae,Enterobactercloacae, andSerratiamarcescensobtained from ICUs to carbapenems, piperacillin/tazobactam, cefoperazone/sulbactam, and amikacin were all higher than those from non-ICUs(allP<0.01). Resistance rates ofAcinetobacterbaumannii,Pseudomonasaeruginosa, andStaphylococcusspp. from ICUs were all higher than those from non-ICUs(P<0.05). Resistance rates ofAcinetobacterbaumanniiisolated from ICUs to imipenem and meropenem were 78.0% and 79.0% respectively;whilePseudomonasaeruginosawere 25.5% and 21.6% respectively, resistance rates to other antimicrobial agents were all <30.0%. Isolation rate of methicillin-resistantStaphylococcusaureusfrom ICUs was higher than that from non-ICUs(39.7% vs 26.0%,P<0.05).Conclusion Antimicrobial resistance of bacteria isolated from ICUs is serious, rational use of antimicrobial agents should be guided according to the results of antimicrobial susceptibility testing result, so as to prevent the spread of drug-resistant bacteria.
intensive care unit; pathogen; antimicrobial agent; drug resistance, microbial
2016-10-10
张静(1972-),女(汉族),山东省茌平县人,主管技师,主要从事细菌耐药监测及抗菌药物临床应用管理研究。
申翠华 E-mail:chshen66@163.com
10.3969/j.issn.1671-9638.2017.06.007
R181.3+2
A
1671-9638(2017)06-0521-06
